Содержание
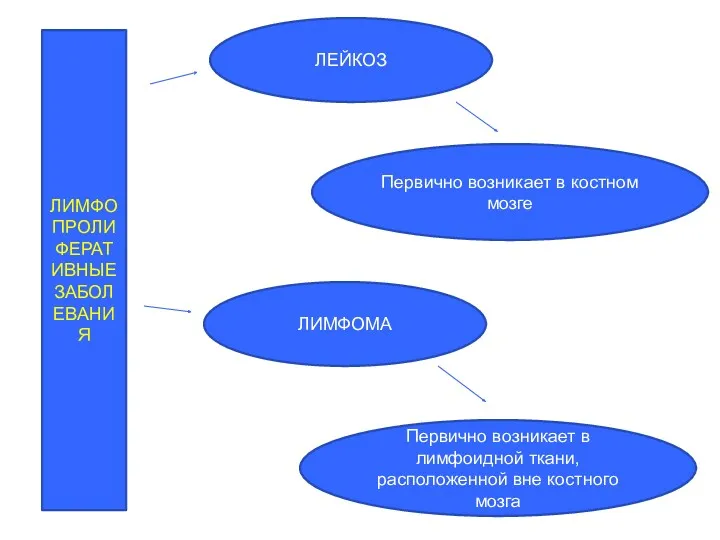
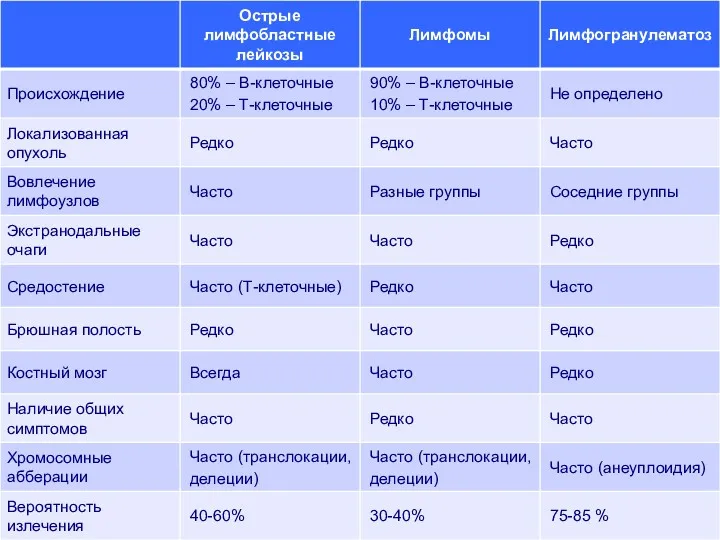
- 2. ЛИМФОПРОЛИФЕРАТИВНЫЕ ЗАБОЛЕВАНИЯ ЛЕЙКОЗ Первично возникает в костном мозге ЛИМФОМА Первично возникает в лимфоидной ткани, расположенной вне
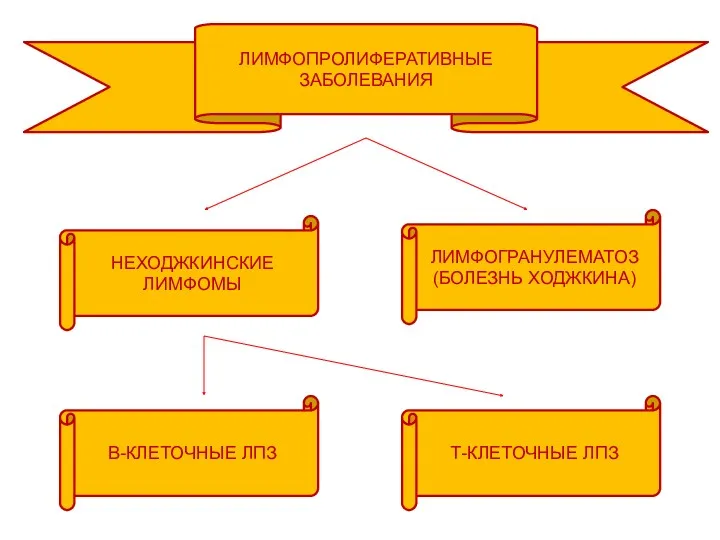
- 3. ЛИМФОПРОЛИФЕРАТИВНЫЕ ЗАБОЛЕВАНИЯ НЕХОДЖКИНСКИЕ ЛИМФОМЫ ЛИМФОГРАНУЛЕМАТОЗ (БОЛЕЗНЬ ХОДЖКИНА) В-КЛЕТОЧНЫЕ ЛПЗ Т-КЛЕТОЧНЫЕ ЛПЗ
- 4. Этиологические факторы развития лимфопролиферативных заболеваний Ионизирующая радиация Химические канцерогены Неблагоприятные условия окружающей среды Вирусы
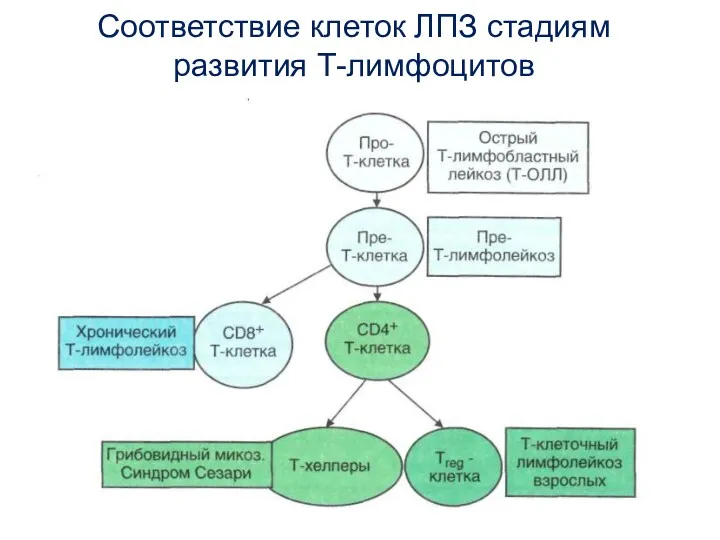
- 5. Соответствие клеток ЛПЗ стадиям развития Т-лимфоцитов
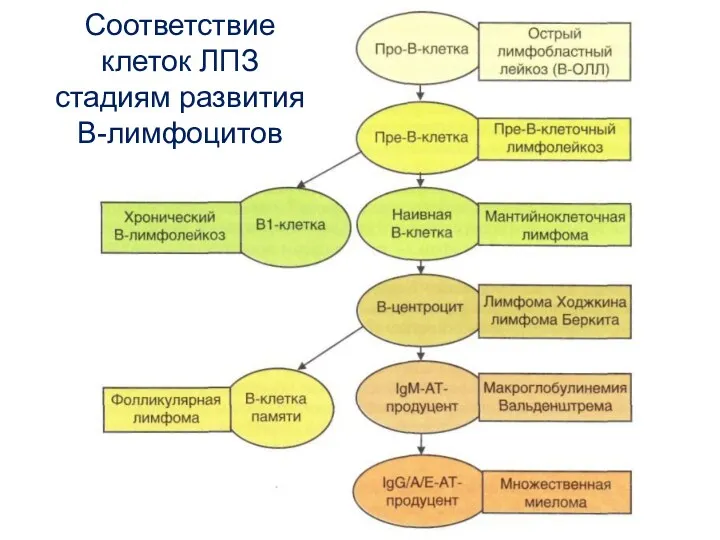
- 6. Соответствие клеток ЛПЗ стадиям развития В-лимфоцитов
- 8. Триада признаков, патогномоничных для развития лимфопролиферативной опухоли Проливные поты, особенно в ночные часы. Немотивированный кожный зуд.
- 9. Диагностика лимфопролиферативных заболеваний Исследование морфологического субстрата опухоли (для лимфом). Клиническое обследование. Рентгенологическое исследование, иногда лимфография и
- 10. Лечение лимфопролиферативных заболеваний Основывается на точной верификации подварианта опухоли. Полихимиотерапия. Лучевая терапия. Аутотрансплантация или аллогенная трансплантация
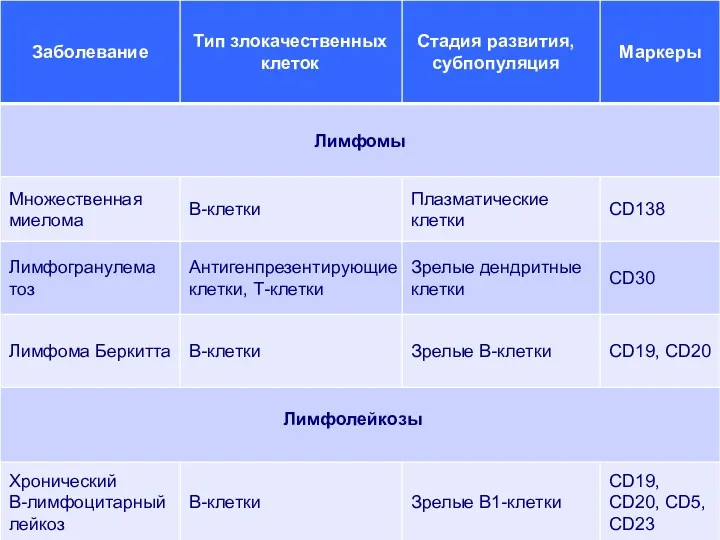
- 12. Множественная миелома Ежегодно регистрируется 30 новых случаев на 1 млн. населения. Заболевание редко встречается у лиц
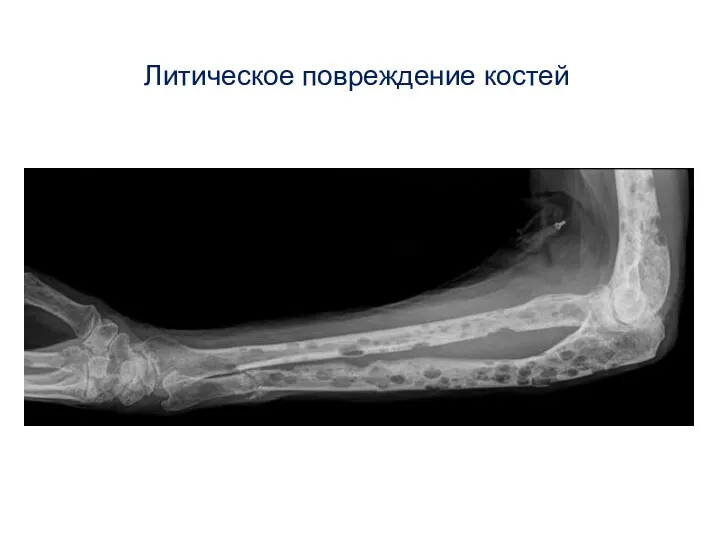
- 13. Классическая диагностическая триада множественной миеломы Количество плазмоцитов в костном мозге более 10% Литические повреждения костей Сывороточный
- 14. Литическое повреждение костей
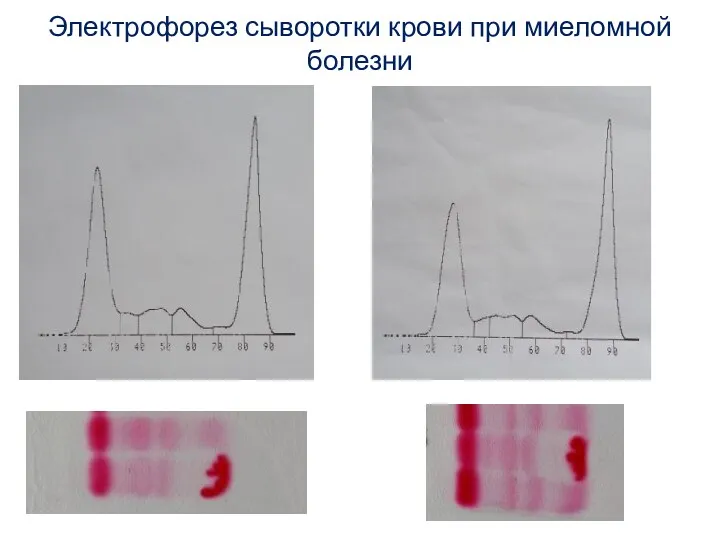
- 15. Электрофорез сыворотки крови при миеломной болезни
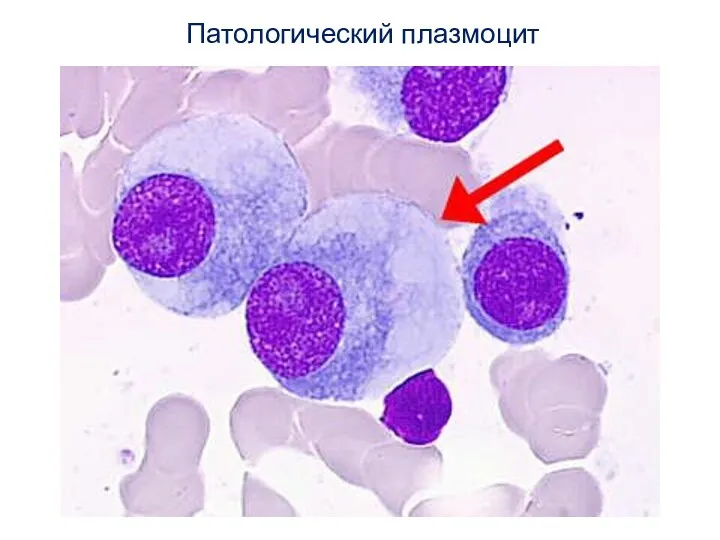
- 16. Патологический плазмоцит
- 17. Костный мозг пациента с плазмоцитомой
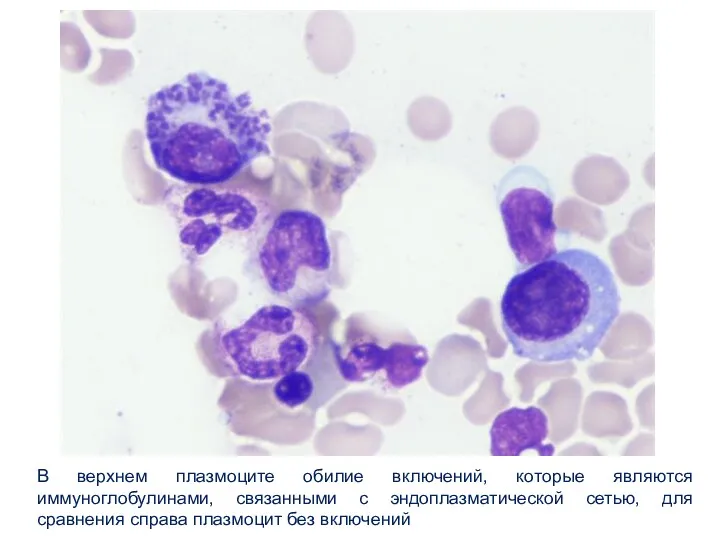
- 18. В верхнем плазмоците обилие включений, которые являются иммуноглобулинами, связанными с эндоплазматической сетью, для сравнения справа плазмоцит
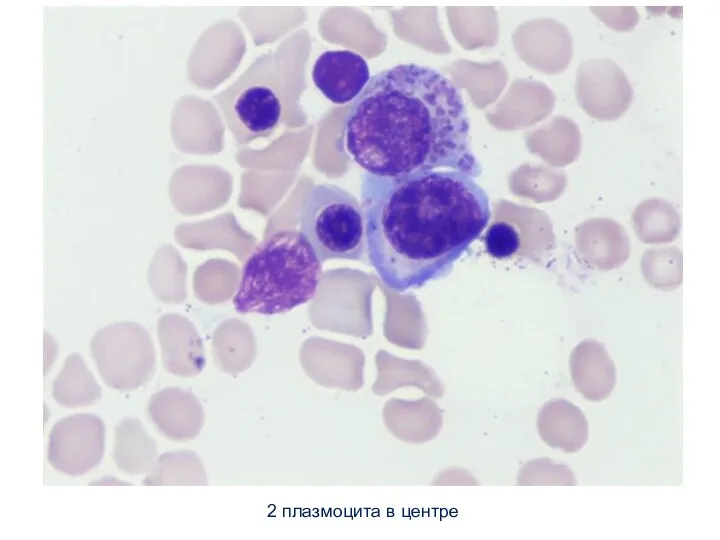
- 19. 2 плазмоцита в центре
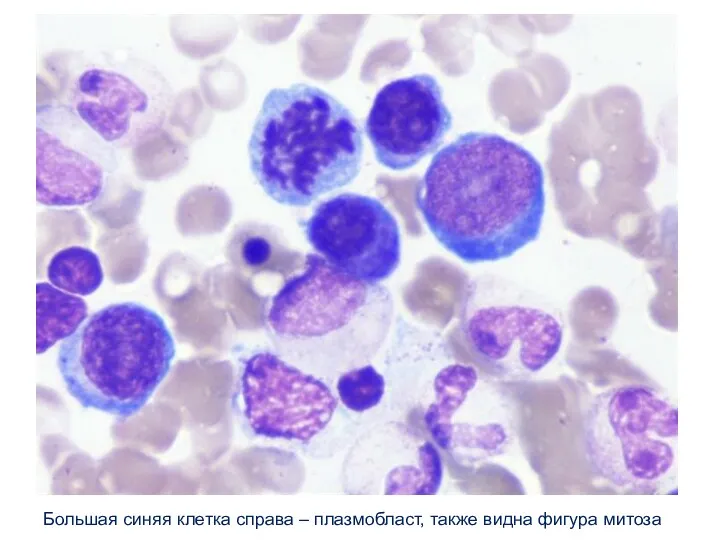
- 20. Большая синяя клетка справа – плазмобласт, также видна фигура митоза
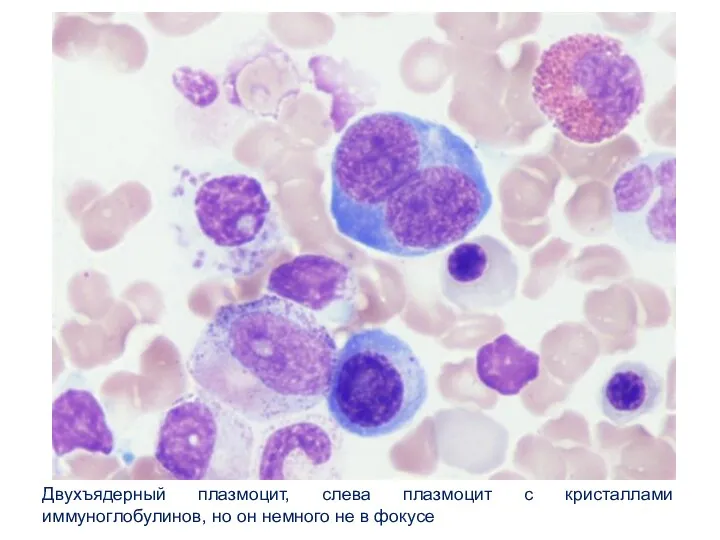
- 21. Двухъядерный плазмоцит, слева плазмоцит с кристаллами иммуноглобулинов, но он немного не в фокусе
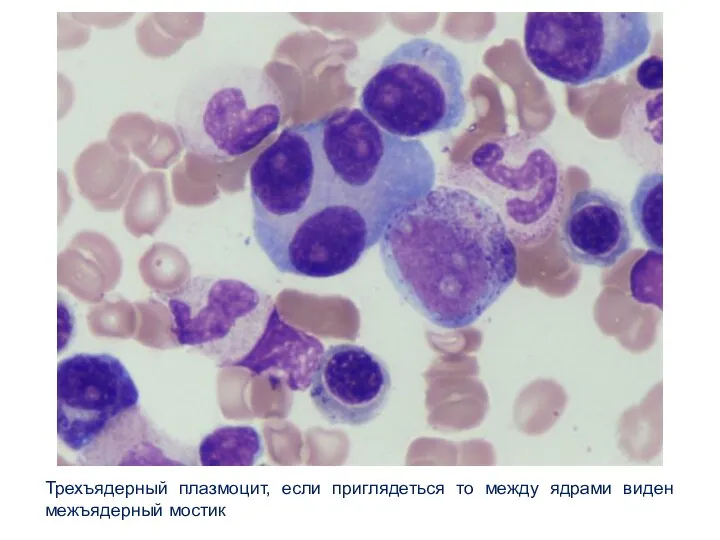
- 22. Трехъядерный плазмоцит, если приглядеться то между ядрами виден межъядерный мостик
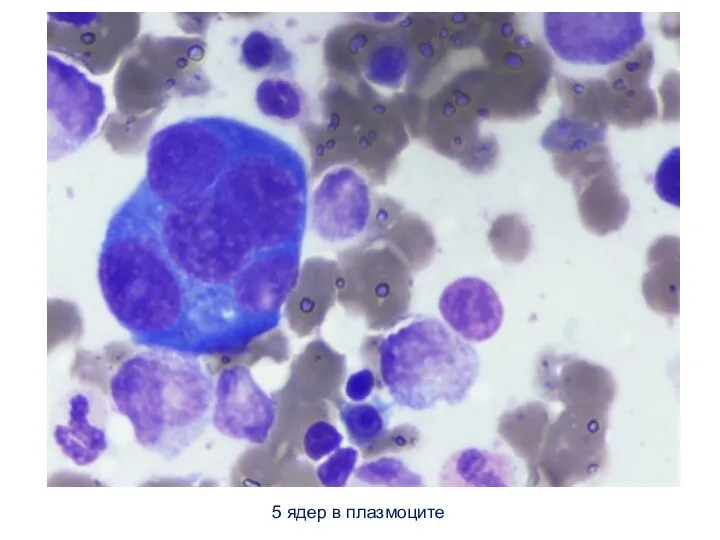
- 23. 5 ядер в плазмоците
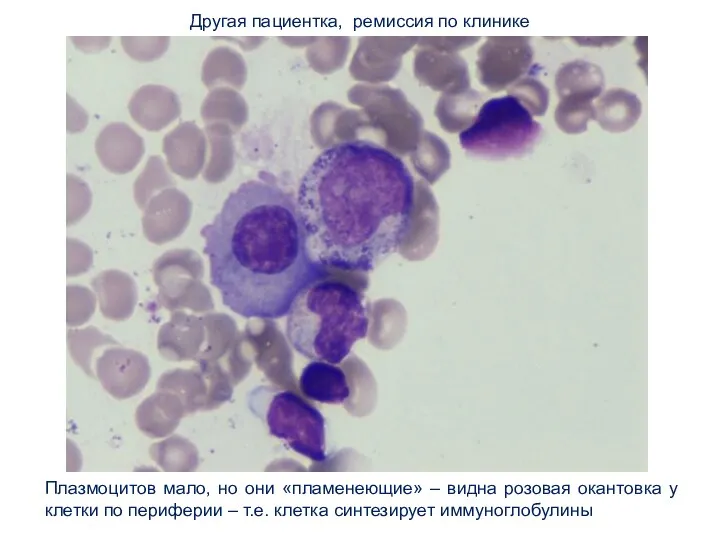
- 24. Другая пациентка, ремиссия по клинике окантовка у клетки по периферии – т.е. клетка синтезирует иммуноглобулины. Плазмоцитов
- 25. Лимфогранулематоз (болезнь Ходжкина) Частота возникновения заболевания – примерно 1/25000 человек/год, что составляет около 1% от показателя
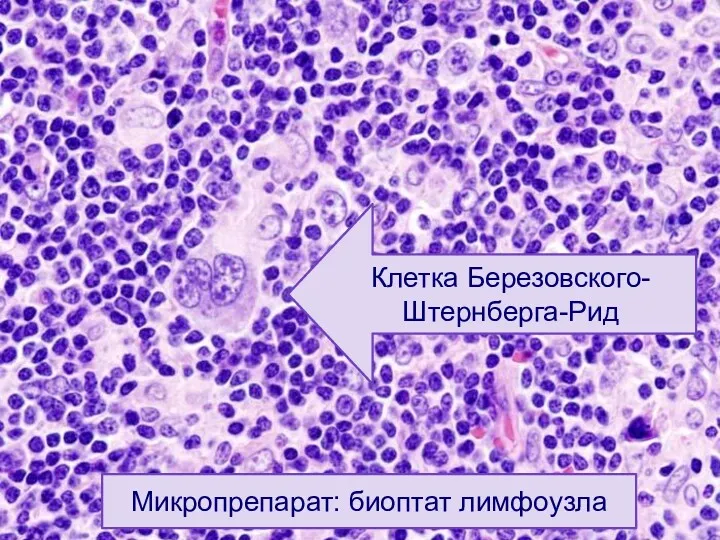
- 26. Микропрепарат: биоптат лимфоузла Клетка Березовского-Штернберга-Рид
- 27. Варианты лимфогранулематоза на основании морфологического субстрата опухоли Лимфогистиоцитарный вариант. Вариант с нодулярным склерозом. Смешанноклеточный вариант. Вариант
- 28. Лимфома Беркитта Может развиваться в любом возрасте, однако преимущественно страдают дети (чаще 3-7 лет) и молодые
- 29. Лимфома Беркитта Первично поражаются кости лицевого скелета, у половины больных – толстый и тонкий кишечник и/или
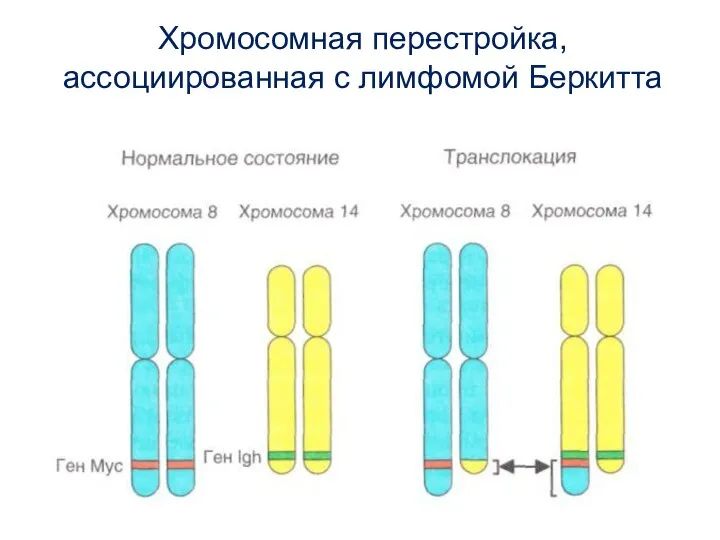
- 30. Хромосомная перестройка, ассоциированная с лимфомой Беркитта
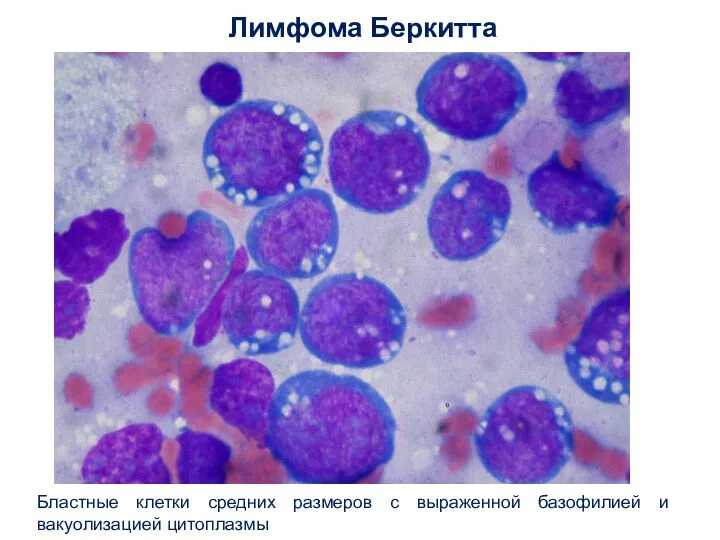
- 31. Лимфома Беркитта Бластные клетки средних размеров с выраженной базофилией и вакуолизацией цитоплазмы
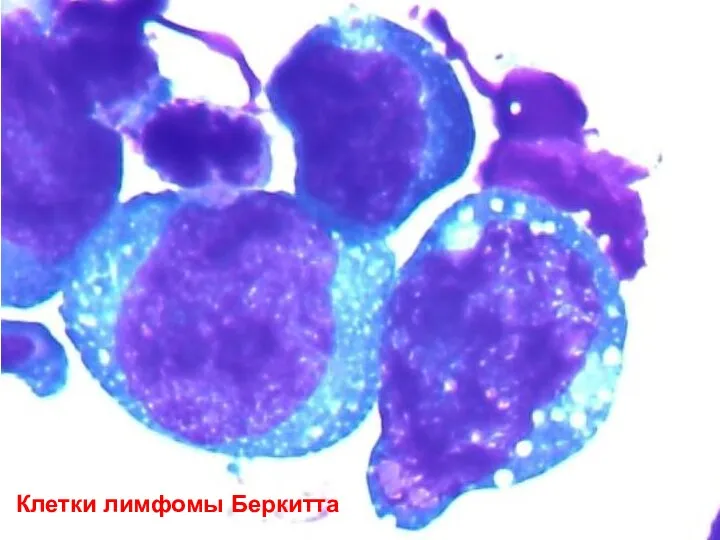
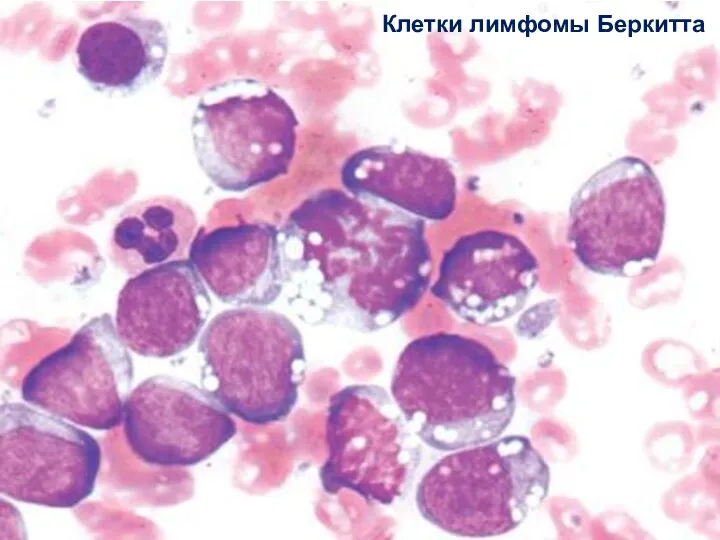
- 32. Клетки лимфомы Беркитта
- 33. Клетки лимфомы Беркитта
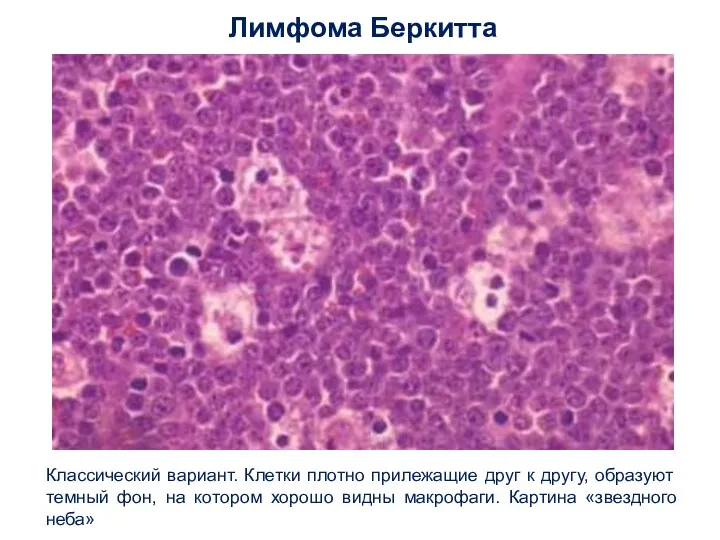
- 34. Лимфома Беркитта Классический вариант. Клетки плотно прилежащие друг к другу, образуют темный фон, на котором хорошо
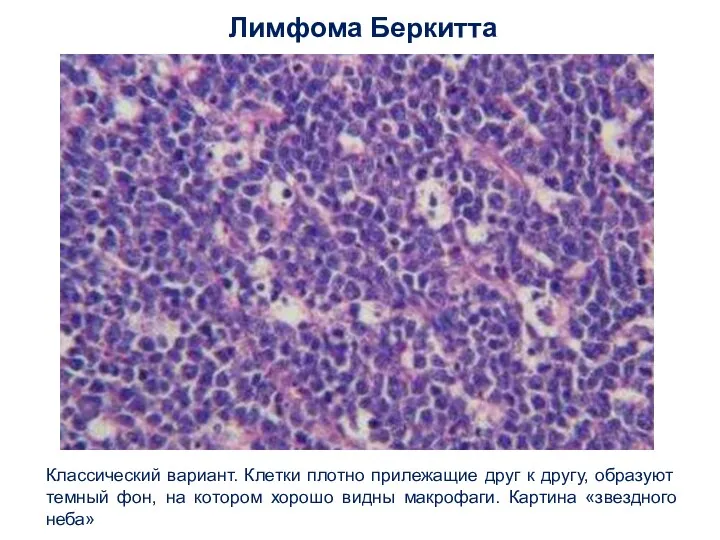
- 35. Лимфома Беркитта Классический вариант. Клетки плотно прилежащие друг к другу, образуют темный фон, на котором хорошо
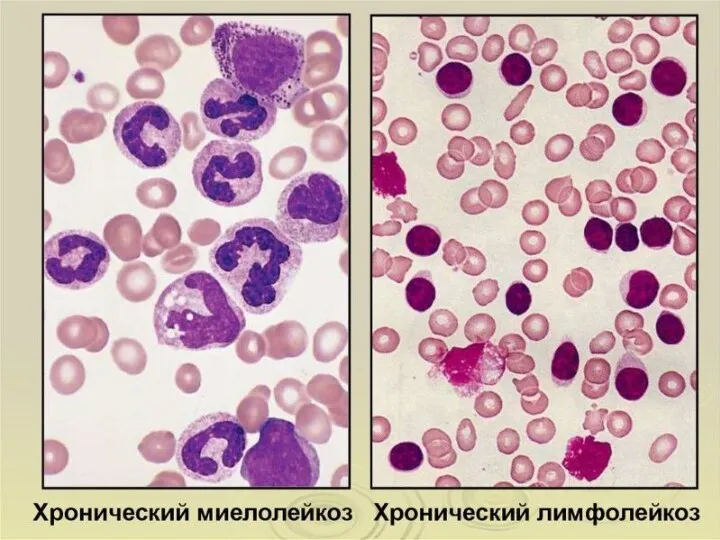
- 36. Хронический лимфолейкоз По среднегодовым показателям заболеваемости ХЛЛ занимает 2 место после острых лейкозов. Болеют в основном
- 37. Стадии хронического лимфолейкоза А – Анемия и тромбоцитопения отсутствуют. Процесс захватывает менее 3 из 5 зон:
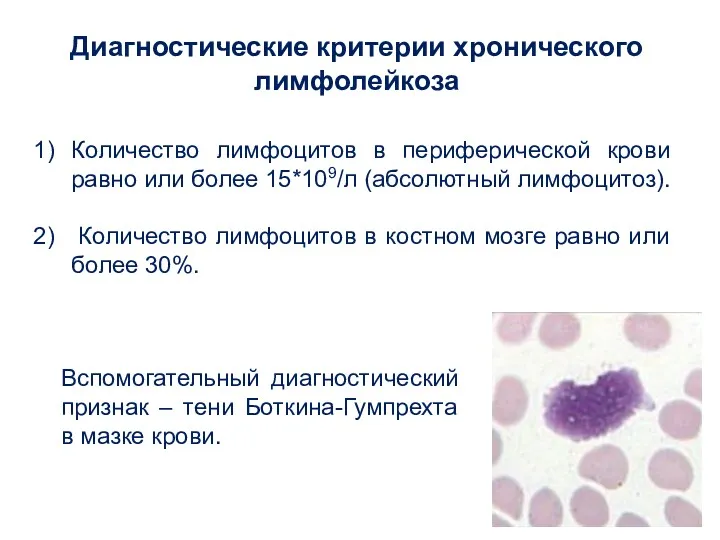
- 38. Диагностические критерии хронического лимфолейкоза Количество лимфоцитов в периферической крови равно или более 15*109/л (абсолютный лимфоцитоз). Количество
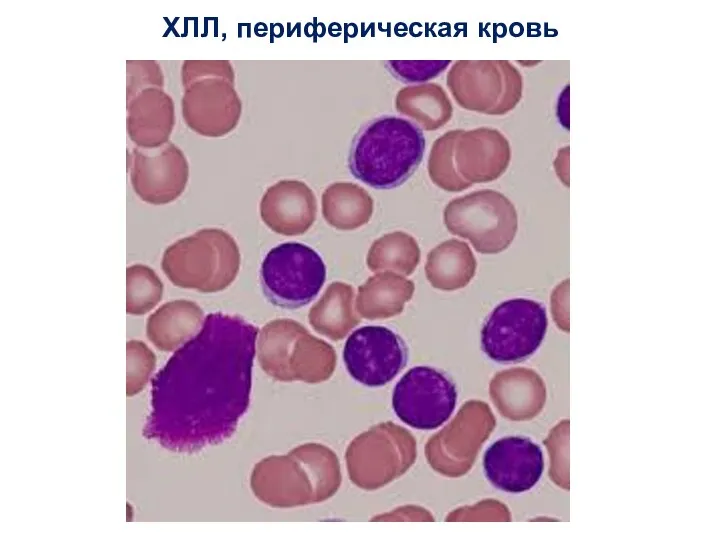
- 39. ХЛЛ, периферическая кровь
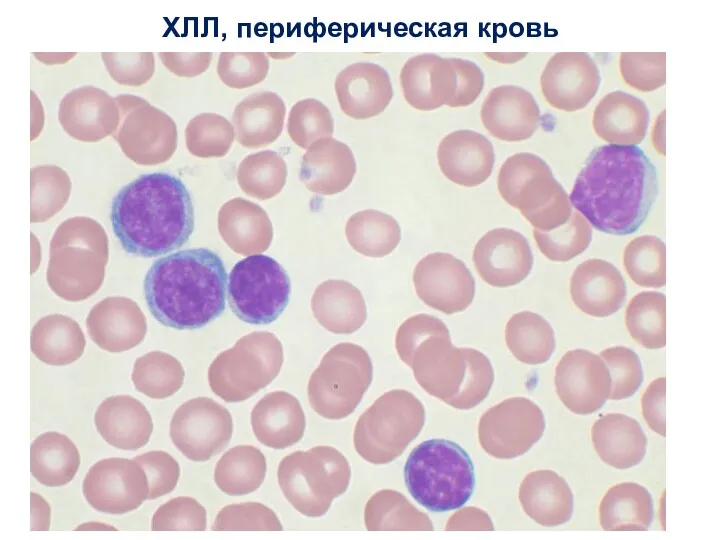
- 40. ХЛЛ, периферическая кровь
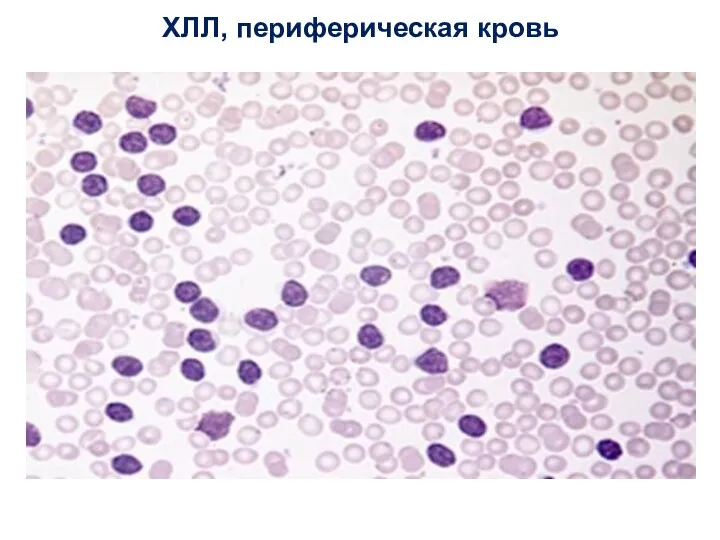
- 41. ХЛЛ, периферическая кровь
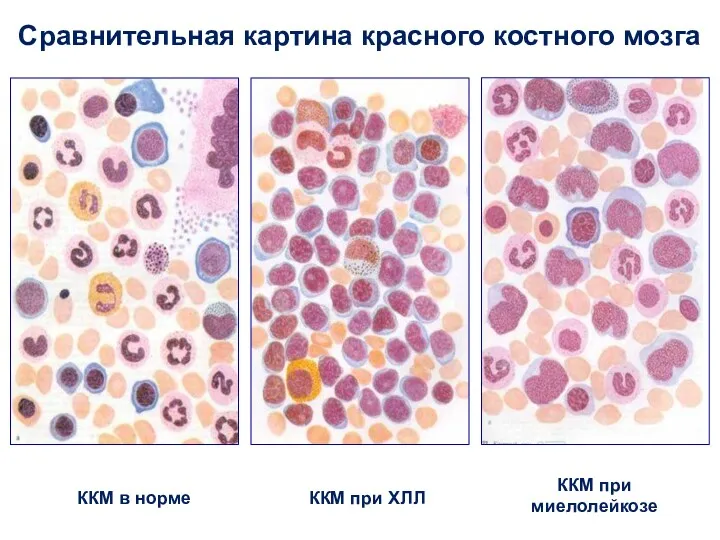
- 43. ККМ в норме Сравнительная картина красного костного мозга ККМ при ХЛЛ ККМ при миелолейкозе
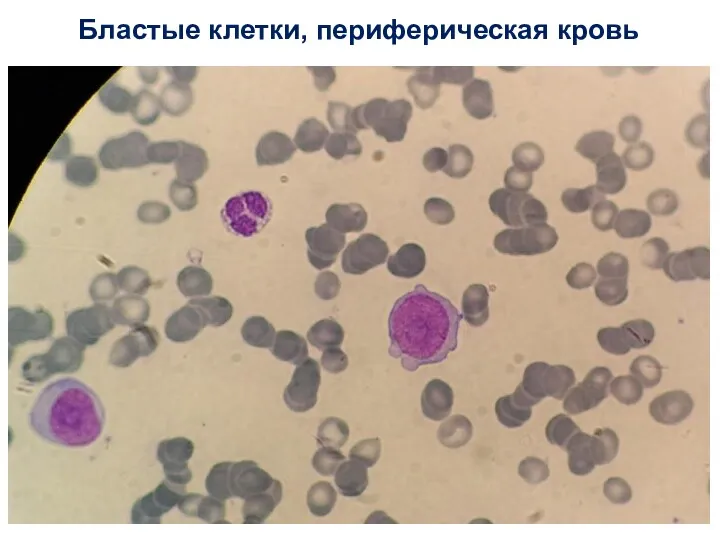
- 44. Бластые клетки, периферическая кровь
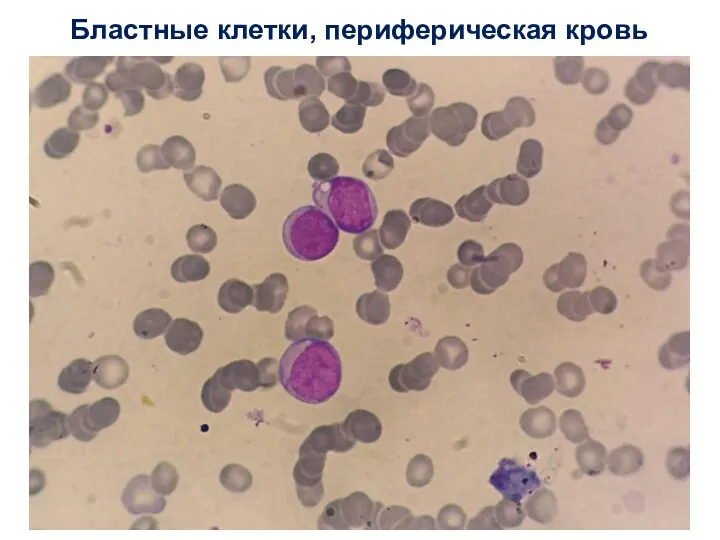
- 45. Бластные клетки, периферическая кровь
- 47. Скачать презентацию













 Гипофиз. Голотопия. Скелетотопия. Синтопия
Гипофиз. Голотопия. Скелетотопия. Синтопия Здоровое питание
Здоровое питание Микробиология чумы
Микробиология чумы Эпидемиология наркомании и токсикомании
Эпидемиология наркомании и токсикомании Влияние загрязнения воздуха на здоровье населения
Влияние загрязнения воздуха на здоровье населения Логистика в фармации
Логистика в фармации Ортопедиялық стоматология
Ортопедиялық стоматология Семиотика урологических заболеваний. Рентгенологические и аппаратные методы диагностики
Семиотика урологических заболеваний. Рентгенологические и аппаратные методы диагностики Современная микроскопия
Современная микроскопия Пластическая хирургия
Пластическая хирургия Гипопаратериоз қалқанша маңы безі
Гипопаратериоз қалқанша маңы безі Острый респираторный дистресс-синдром
Острый респираторный дистресс-синдром Система высшего медицинского образования
Система высшего медицинского образования Хроническая ревматическая болезнь сердца (ХРБС)
Хроническая ревматическая болезнь сердца (ХРБС) Слайд-лекция №30. Средства влияющие на свертывающую систему крови
Слайд-лекция №30. Средства влияющие на свертывающую систему крови Далалық сұлы шөбінің анализі. Медицинада қолдануы және химиялық құрамы
Далалық сұлы шөбінің анализі. Медицинада қолдануы және химиялық құрамы Нарушения пигментации кожи (дисхромии)
Нарушения пигментации кожи (дисхромии) Нервно-артритический диатез
Нервно-артритический диатез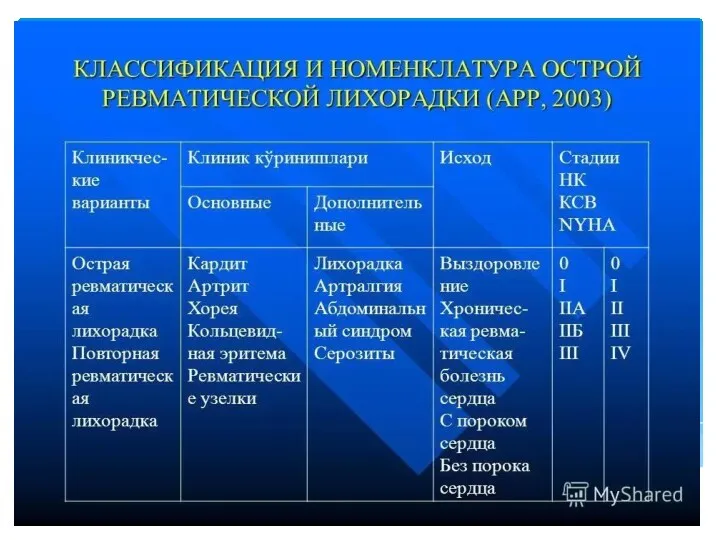 Острая ревматическая лихорадка
Острая ревматическая лихорадка Лабораторные и инструментальные методы исследования патологии органов дыхания
Лабораторные и инструментальные методы исследования патологии органов дыхания Кесарево сечение в современном акушерстве
Кесарево сечение в современном акушерстве Интерактивная игра Секреты здорового питания
Интерактивная игра Секреты здорового питания Факторы риска при инфакте миокарда в развитии низкой физической активности найти информацию научных статей
Факторы риска при инфакте миокарда в развитии низкой физической активности найти информацию научных статей Поражения средостения
Поражения средостения Отравление барбитуратами и транквилизаторами
Отравление барбитуратами и транквилизаторами Исследование изменения слуха у подростков за годы обучения в школе
Исследование изменения слуха у подростков за годы обучения в школе Коронавирус COVID-19
Коронавирус COVID-19 Мөлдір қабықтың аурулары
Мөлдір қабықтың аурулары