Содержание
- 2. Малярия (Febris intermittens, безгек) протозойное заболевание, характеризующееся лихорадочными пароксизмами, анемией, увеличением селезенки и печени, склонностью к
- 3. Малярия – зло глобальное Риску подвержена одна пятая всего населения земного шара Каждый год малярия приносит
- 4. ИСТОРИЧЕСКИЕ АСПЕКТЫ МАЛЯРИИ в Кыргызстане В 1959 году малярия была практически ликвидирована 1959-1980гг. – период благополучия
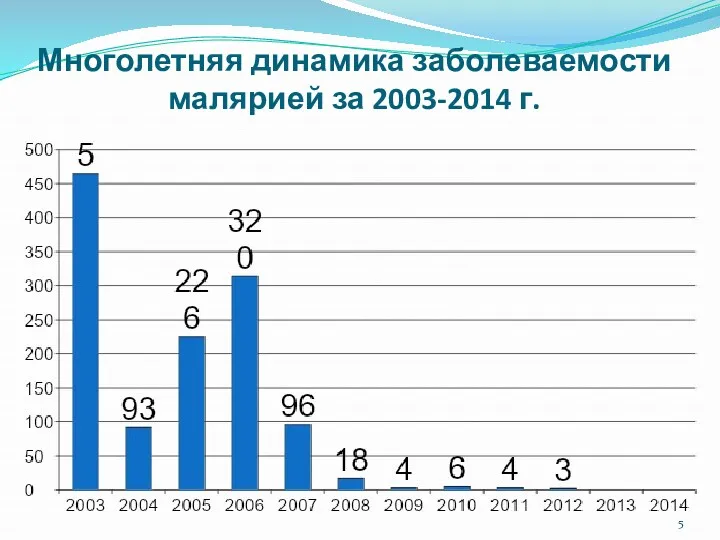
- 5. Многолетняя динамика заболеваемости малярией за 2003-2014 г.
- 6. Этиология Известно 60 видов кровопаразитов. Для человека имеют значение 4 вида: P. vivax (1890) P. ovale
- 7. Механизм и пути передачи трансмиссивный путь передачи реализуется комаром рода Anopheles парентеральный трансплацентарный – заражение плода
- 8. Источники инфекции: больной малярией или паразитоноситель 1. Больной более значим, т.к.: - выделяет химические вещества (пот,
- 9. Больные заразны при: -3-х, 4-х дневной и овальной малярии с первых дней болезни - тропической маляриии
- 10. Восприимчивость к малярии У большинства людей ко всем видам возбудителей неограниченная и высокая восприимчивость, но есть
- 11. продолжение 3. Негроидная раса с генетической невосприимчивостью к Pl. Vivax (изо антиген Даффи). 4. Лица с
- 12. Сезонность малярии Часть года в течение которого заболеваемость проявляется в наибольшем количестве называется малярийным сезоном 2.
- 13. продолжение 4. Заражаемость комаров начинается при среднесуточной температуре +16С для Pl.V. +17-18° для Pl.F. и M.
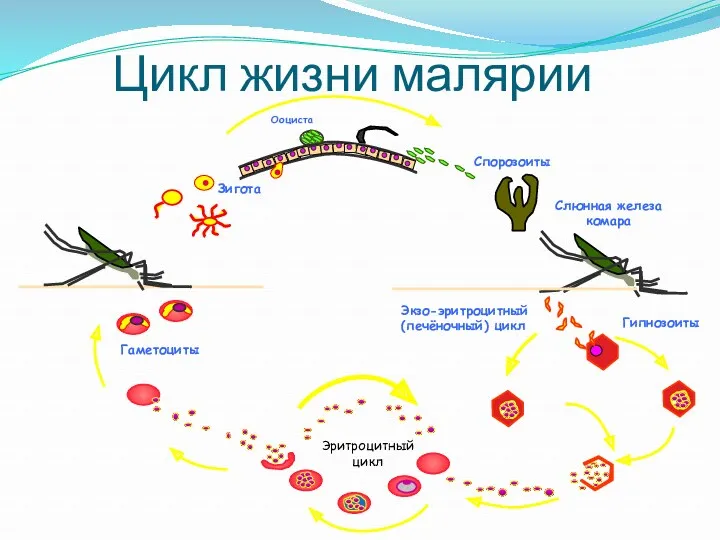
- 14. Экзо-эритроцитный (печёночный) цикл Цикл жизни малярии
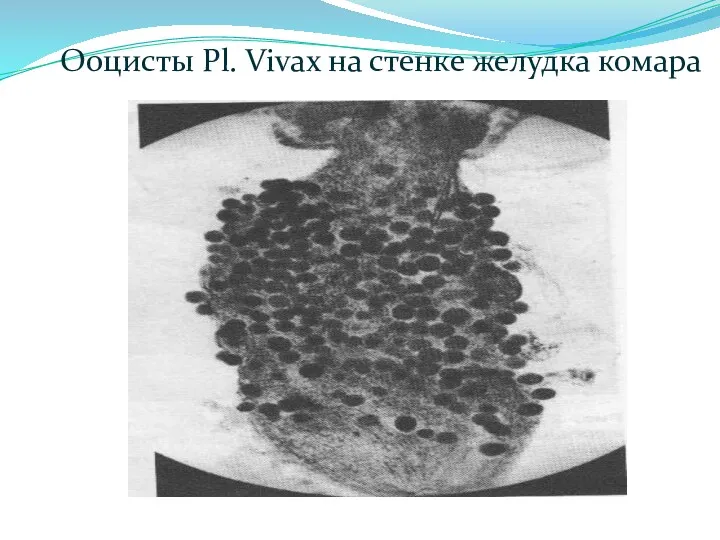
- 15. Ооцисты Pl. Vivax на стенке желудка комара
- 16. Созревшие ооцисты на стенке желудка комара
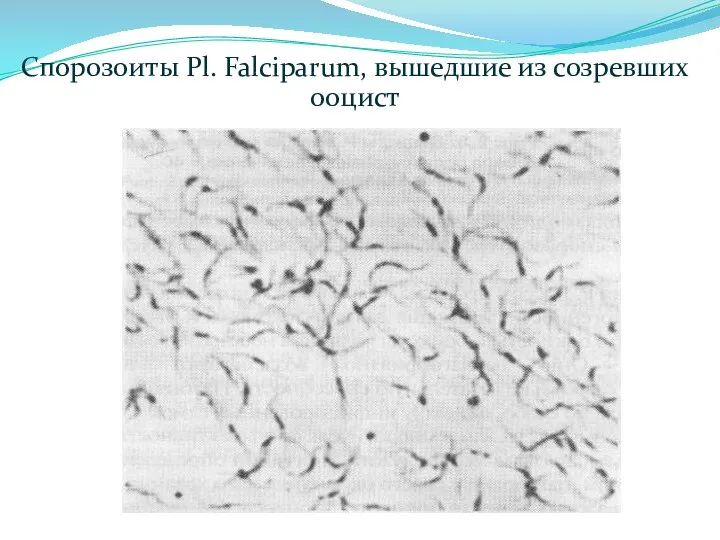
- 17. Спорозоиты Pl. Falciparum, вышедшие из созревших ооцист
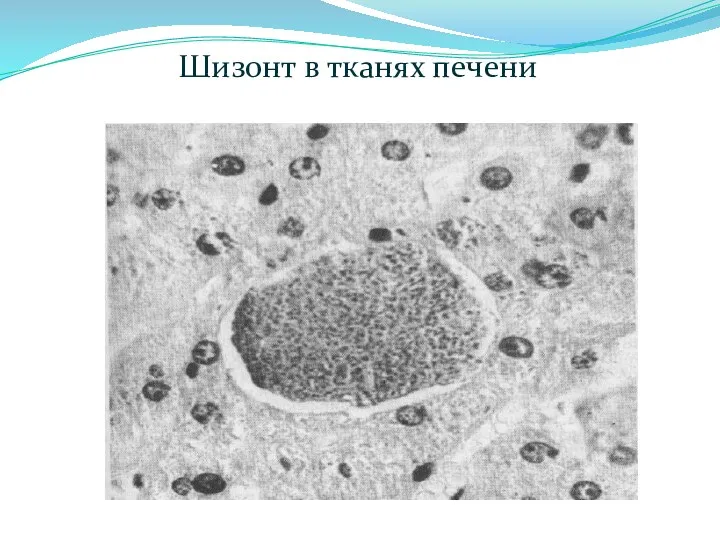
- 18. Шизонт в тканях печени
- 19. Патогенез Инкубационный период – соответствует продолжительности экзоэритроцитарной (тканевой ) шизогонии и не проявляется клиническими симптомами Фаза
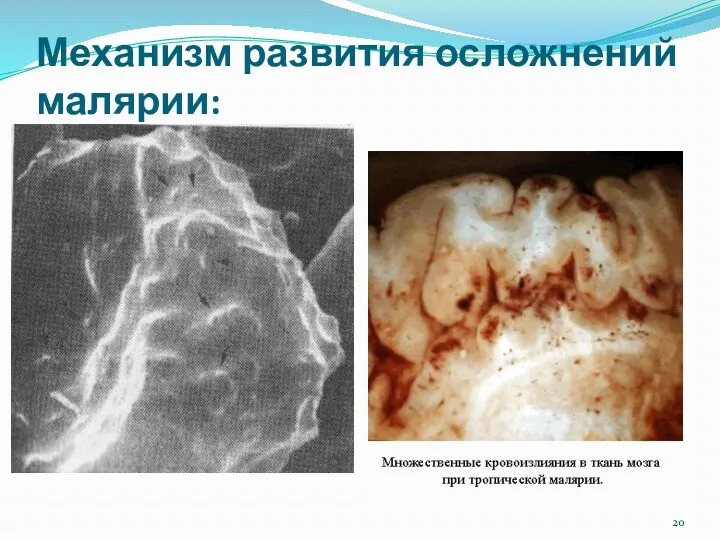
- 20. Механизм развития осложнений малярии:
- 21. Классификация По этиологии: Тропическая – P.falciparum Трехдневная – P. vivax Четырехдневная – P. malaria Овале –
- 22. Клинические периоды малярии Инкубационный период Продромальный период Фаза инициальной лихорадки Период разгара (период малярийных параксизмов) Период
- 23. Клиника малярии Начальный период (1-2 дня) -слабость, недомогание, тошнота, отсутствие аппетита, головные боли Фаза инициальной лихорадки
- 24. Клиника малярии Период разгара Устанавливается правильное чередование малярийных пароксизмов, через 48 или 72 ч Малярийный пароксизм
- 25. Фаза озноба Появляется потрясающий озноб (дрожательный синдром) Кожа бледная, цианотичная, холодная, шероховатая, «гусиная кожа» Головная боль,
- 26. Фаза жара Быстрый, «ракетообразный» подьем температуры Прекращается озноб, появляется чувство жара Температура тела высокая, достигает максимума
- 27. Фаза пота Температура тела критически снижается до субнормальных цифр Отмечается профузная потливость Самочувствие улучшается, хотя и
- 28. Период апирексии Состояние удовлетворительное Температура тела в пределах нормы Влажность и бледность кожи Умеренные симптомы астении-слабость
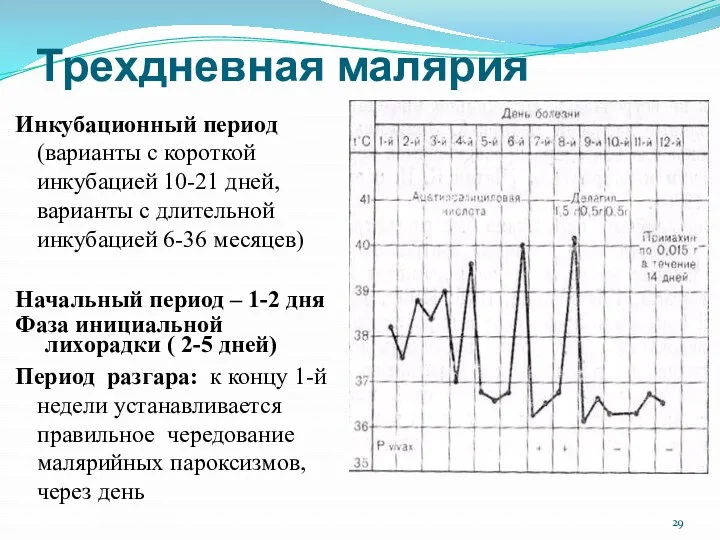
- 29. Трехдневная малярия Инкубационный период (варианты с короткой инкубацией 10-21 дней, варианты с длительной инкубацией 6-36 месяцев)
- 30. Трехдневная малярия Пароксизмы в дневное время, с четким чередованием фазы озноба, жара, пота и наличием периода
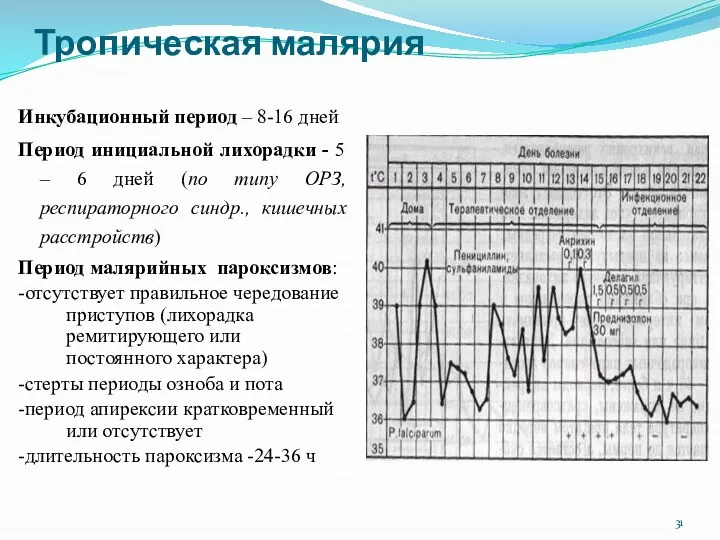
- 31. Тропическая малярия Инкубационный период – 8-16 дней Период инициальной лихорадки - 5 – 6 дней (по
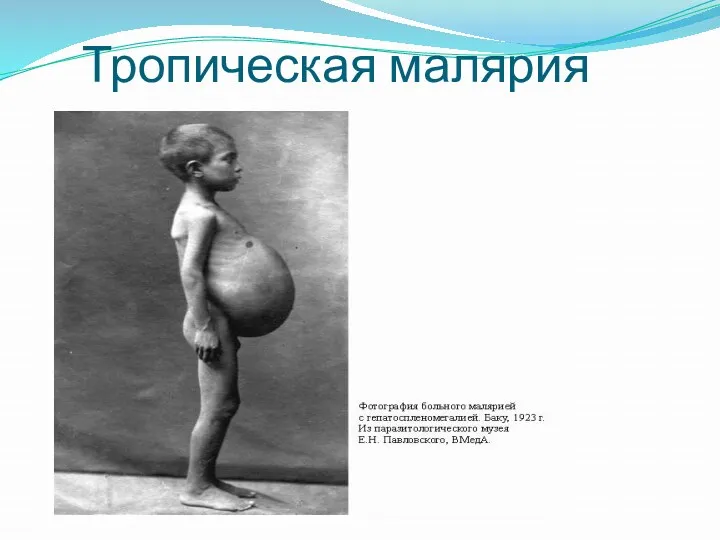
- 32. Тропическая малярия Выраженный интоксикационный синдром Выраженная гепатоспленомегалия Выраженная анемия Возможны рецидивы (нет отдаленных экзоэритроцитарных рецидивов) Наличие
- 33. Тропическая малярия
- 34. Тропическая малярия Предвестники осложнений: Ежедневная лихорадка без периодов апирексии Нарушение сознания и дыхания Тяжелая анемия Судороги
- 35. Осложнения тропической малярии Церебральная малярия (поражение центральной нервной системы) Острая почечная недостаточность; Острый гемолиз; Гемоглобинурийная лихорадка;
- 36. Прививная (шизонтная) малярия Причина Переливание крови от больного малярией или паразитоносителя. Использование загрязненного мед. инструментария кровью
- 37. Паразитоносительство Наличие паразитов в периферической крови без явных характерных клинических проявлений малярии Широко распространено среди иммунного
- 38. Дифференциальная диагностика В зависимости от остроты клинических проявлений и длительности : - Грипп, тифопаратифозные заболевания, бруцеллез,
- 39. Дифференциальная диагностика Отличительная симптоматика гриппа : Выраженная интоксикация, сильная головная боль в области лба и надбровных
- 40. Дифференциальная диагностика Отличительная симптоматика ТПЗ Постепенное развитие болезни, заторможенность больных, Постоянная головная боль, тифозный статус, «тифозный»
- 41. Дифференциальная диагностика Отличительная симптоматика бруцеллеза Относительно удовлетворительное состояние при высокой температуре тела Ночные профузные поты Комбинированное
- 42. Дифференциальная диагностика Отличительная симптоматика сепсиса Наличие первичного гнойно-воспалительного очаа. Лихорадка гектического характера Резкая потливость и постоянные
- 43. Дифференциальная диагностика малярийной комы Отличительная симптоматика диабетической комы: Глубокое угнетение всех функций ЦНС со снижением тонуса
- 44. Дифференциальная диагностика малярийной комы 2. Отличительная симптоматика уремической комы: Бледность кожных покровов Наличие отеков, анурии Повышение
- 45. Дифференциальная диагностика малярийной комы 3. Отличительная симптоматика печеночной комы: Желтушность кожи склер Брадикардия, гипотония Быстрое уменьшение
- 46. Дифференциальная диагностика малярийной комы 4. Отличительная симптоматика отека мозга при менингококковой инфекции : Начинается остро, на
- 47. Критерии ранней диагностики малярии К подозрительным на малярию лицам относятся: Прибывшие из стран Африки, Азии, Южной
- 48. Лица, имеющие в анамнезе малярию в течение последних 3-х лет при любом заболевании с повышением температуры.
- 49. Противомалярийные препараты 4-аминохинолины (хлорохин дифосфат, делагил, хлорохин фосфат, нивахин) Хинолинметанолы (хинин дегидрохлорид, хинин сульфат, хинимакс, мефлохин)
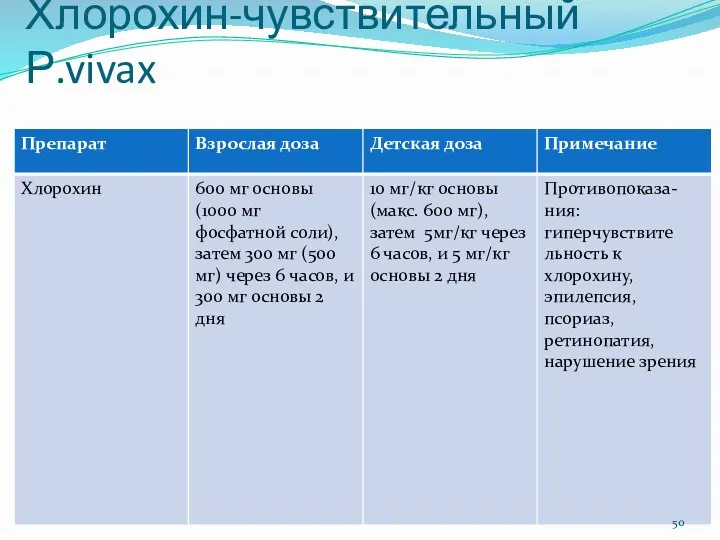
- 50. Хлорохин-чувствительный Р.vivax
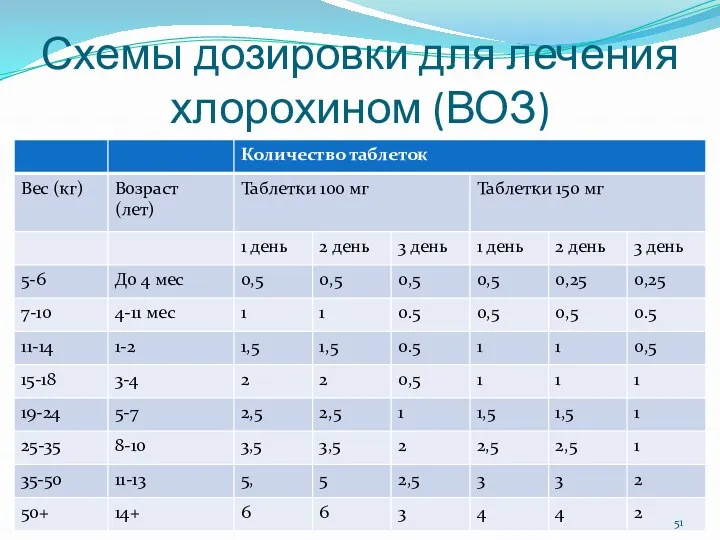
- 51. Схемы дозировки для лечения хлорохином (ВОЗ)
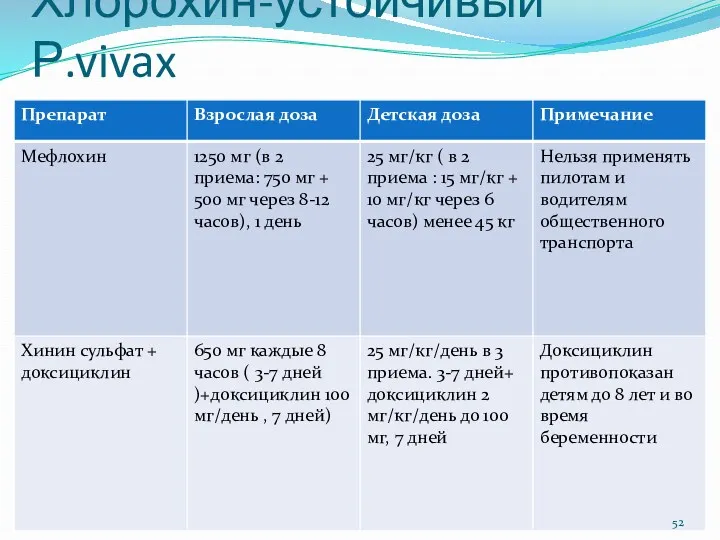
- 52. Хлорохин-устойчивый Р.vivax
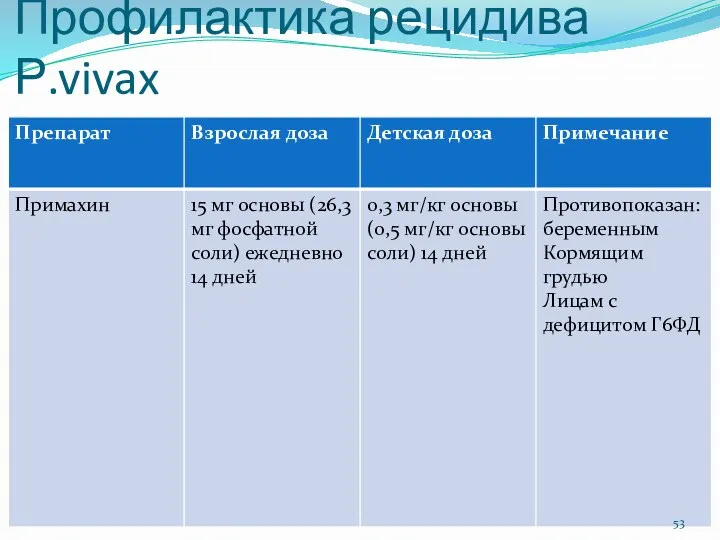
- 53. Профилактика рецидива Р.vivax
- 54. Хлорохин-чувствительный Р.falciparum (ввезенный)
- 55. Хлорохин-устойчивый Р.falciparum (ввезенный)
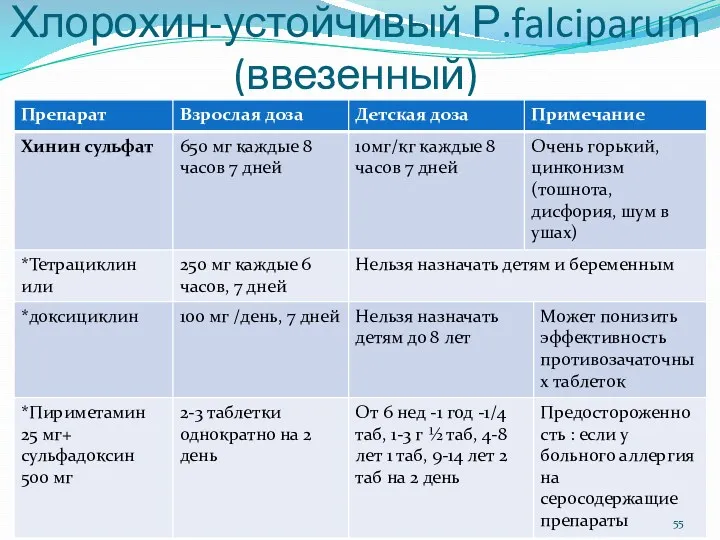
- 56. Хлорохин-устойчивый Р.falciparum (ввезенный)
- 57. Осложненная форма тропической малярии: При хлорохин-устойчивой форме – хинин дигидрохлорид 20 мг/кг в физ. растворе внутривенно
- 58. Контроль эффективности лечения Контроль эффективности лечения проводится путем исследования толстой капли крови с подсчетом паразитемии в
- 59. Контроль эффективности лечения При трехдневной малярии исследование препаратов крови проводить на 4 день лечения, т.е. по
- 60. Условия выписки: Полное клиническое выздоровление Окончание радикального курса лечения. 2-х кратные отрицательные результаты анализов исследования препаратов
- 61. Лица, не получавшие радикальное лечение (беременные, дети до 4-х лет и др.), подвергаются противорецидивному лечению примахином
- 62. Наблюдение за переболевшими людьми Диспансеризация не ведется, паразитологическое исследование крови проводится при активном обращении к врачу
- 63. Режим химиопрофилактики
- 65. Скачать презентацию
















































 Травмы живота
Травмы живота Алкогольная болезнь печени
Алкогольная болезнь печени Мытье химической посуды. Механические и физические методы очистки, сушка химической посуды
Мытье химической посуды. Механические и физические методы очистки, сушка химической посуды Нарушение менструального цикла. № 24А
Нарушение менструального цикла. № 24А Неалкогольный стеатогепатит. Клиника, диагностика, лечение
Неалкогольный стеатогепатит. Клиника, диагностика, лечение Иммунитет және иммундық реактивтілік туралы түсінік. Жіктелуі. Жасушалық иммунитети , фагоцитарлық жүйе және оның бұзылыстары
Иммунитет және иммундық реактивтілік туралы түсінік. Жіктелуі. Жасушалық иммунитети , фагоцитарлық жүйе және оның бұзылыстары Marfani sündroom
Marfani sündroom Anemia in children
Anemia in children Системные васкулиты
Системные васкулиты Оценка эффективности лекарственных средств
Оценка эффективности лекарственных средств Ас қорыту жүйесінін патофизиологиясы
Ас қорыту жүйесінін патофизиологиясы Стерилизация изделий медицинского назначения. Методы контроля эффективности стерилизации
Стерилизация изделий медицинского назначения. Методы контроля эффективности стерилизации Деструктивные яды
Деструктивные яды Анатомия и физиология спинного мозга. Спинномозговые нервы
Анатомия и физиология спинного мозга. Спинномозговые нервы Пародонт ауруларын кешенді емдеуде физиотерапиялық әдістерді қолдану
Пародонт ауруларын кешенді емдеуде физиотерапиялық әдістерді қолдану Хирургические заболевания прямой кишки
Хирургические заболевания прямой кишки Частная травматология. Повреждения тупыми предметами
Частная травматология. Повреждения тупыми предметами Вирусы атакуют. Программы профилактики и комплексного лечения вирусных заболеваний
Вирусы атакуют. Программы профилактики и комплексного лечения вирусных заболеваний Нагрузочные тесты в кардиологии
Нагрузочные тесты в кардиологии Үшкіл нерв. Бет нерві
Үшкіл нерв. Бет нерві Chronic obstructive pulmonary disease
Chronic obstructive pulmonary disease Лекарственная безопасность
Лекарственная безопасность Шок: патогенез, классификация, клиника, лечение
Шок: патогенез, классификация, клиника, лечение 1 декабря - Всемирный день борьбы со СПИДом
1 декабря - Всемирный день борьбы со СПИДом Приобретенные иммунодефициты
Приобретенные иммунодефициты Наследственные болезни человека
Наследственные болезни человека Инфекции, передающиеся половым путем
Инфекции, передающиеся половым путем Профилактика заболеваний пародонта. Общие и местные факторы риска возникновения болезней пародонта
Профилактика заболеваний пародонта. Общие и местные факторы риска возникновения болезней пародонта