Содержание
- 2. Особенности клинического течения и биологические свойства меланомы Меланома – злокачественная опухоль нейроэктодермального происхождения, развивающаяся из меланоцитов,
- 3. Меланома – одна из наиболее злокачественных опухолей, бурно метастазирующих лимфогенным и гематогенным путём.Термин “melanoma” в 1838
- 4. Особенности клинического течения и биологические свойства меланомы Меланома считается иммуногенной опухолью. В клиническом развитии часто демонстрирует
- 5. Особенности клинического течения и биологические свойства меланомы Меланома кожи не является гормонозависимой опухолью, но косвенные признаки
- 6. Заболеваемость Встречается в 10 раз реже, чем рак кожи Составляет 1—10% всех злокачественных опухолей кожи и
- 7. Заболеваемость Высокие показатели заболеваемости среди белого населения в странах с жарким климатом (Австралия, Гавайские острова, Новая
- 8. Этиология меланомы Меланома кожи развивается из эпидермальных меланоцитов как нормальной кожи (de novo) так и из
- 9. Факторы риска Увеличение суммарного времени воздействия УФ части спектра естественного солнечного света на кожу человека, генетически
- 10. Факторы риска Общее число доброкачественных меланоцитарных невусов на коже индивида. Наличие трёх и более атипичных меланоцитарных
- 11. Фототипы кожи человека (по Фицпатрику) Относительный риск развития меланомы связан с фототипом кожи. При этом наиболее
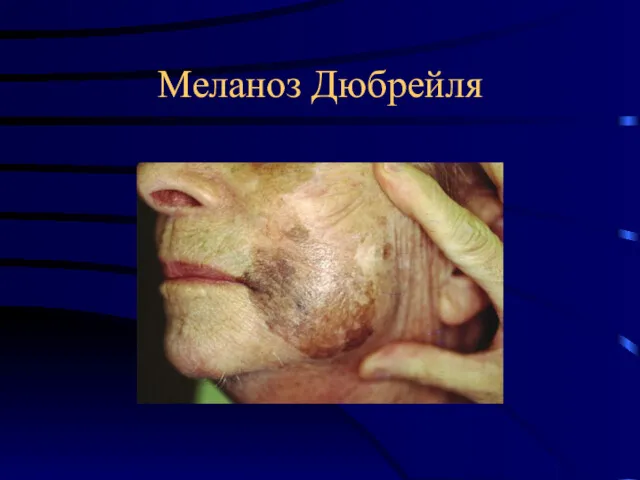
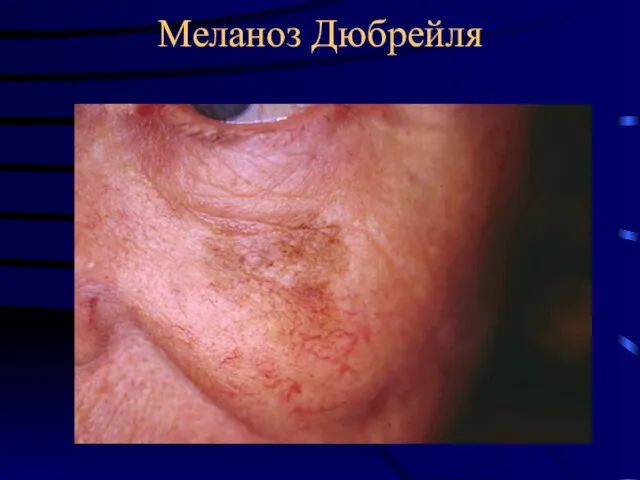
- 12. Предмеланомные заболевания Облигатные Ограниченный предопухолевый меланоз Дюбрея. Чаще наблюдается у женщин, локализуется на лице, груди, кистях
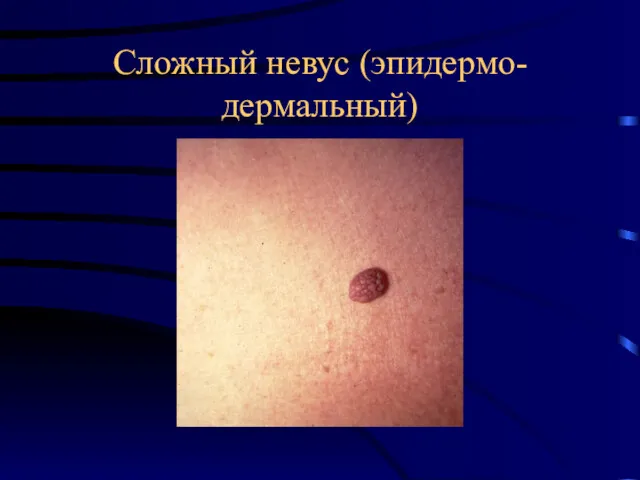
- 13. Предмеланомные заболевания Факультативные Пограничный (эпидермодермальный) невус. Представляет плоское пятно, не возвышающийся над поверхностью кожи, чаще встречается
- 14. Предмеланомные заболевания Факультативные Смешанный невус. Возвышается над поверхностью кожи. Морфологически имеет признаки внутридермального и пограничного невуса.
- 15. Предмеланомные заболевания Факультативные Юношеская меланома. Особый тип смешанного или пограничного невуса по гистологической структуре весьма напоминающего
- 16. Предмеланомные заболевания В практике выделяют клинико-анатомические формы невусов: Плоский невус — немного выступает над кожей, поверхность
- 17. Симптомы активации невуса Быстрый рост и увеличение его плотности; Изменения пигментации - чаще усиление, или уменьшение;
- 18. Меланоз Дюбрейля
- 19. Меланоз Дюбрейля
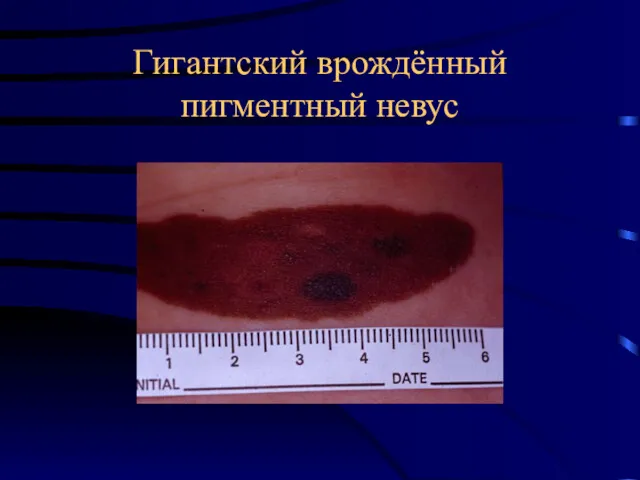
- 20. Гигантский врождённый пигментный невус
- 21. Сложный невус (эпидермо-дермальный)
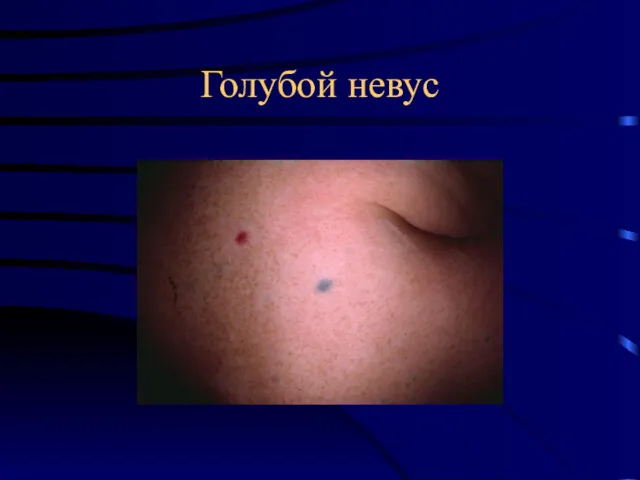
- 22. Голубой невус
- 23. Прогноз и микростадирование Научный прогресс в понимании биологических свойств меланомы кожи был достигнут в конце 60-х
- 24. Прогноз и микростадирование Измерение толщины опухоли в гистопрепарате по A.Breslow (1970) до 0,75 мм от 0,75
- 25. Клинико-гистологическая классификация Поверхностно-распространяющаяся меланома Узловая меланома Меланома типа злокачественного лентиго Акрально-лентигинозная меланома.
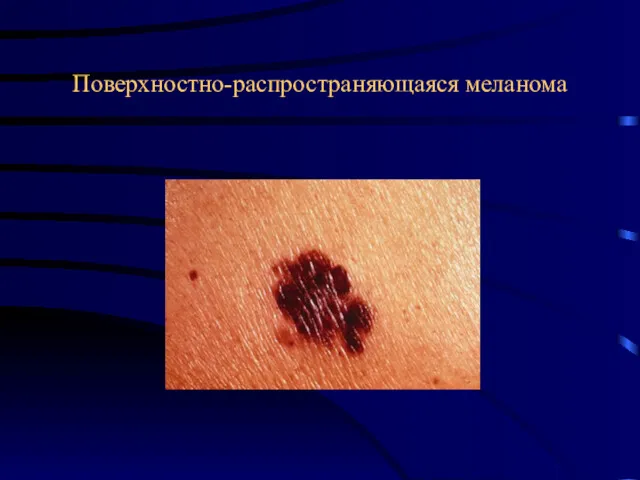
- 26. Поверхностно-распространяющаяся меланома Частота составляет 39-75% всех меланом. Проходит две фазы развития. Первоначально рост - радиальный. Микроскопически
- 27. Поверхностно-распространяющаяся меланома
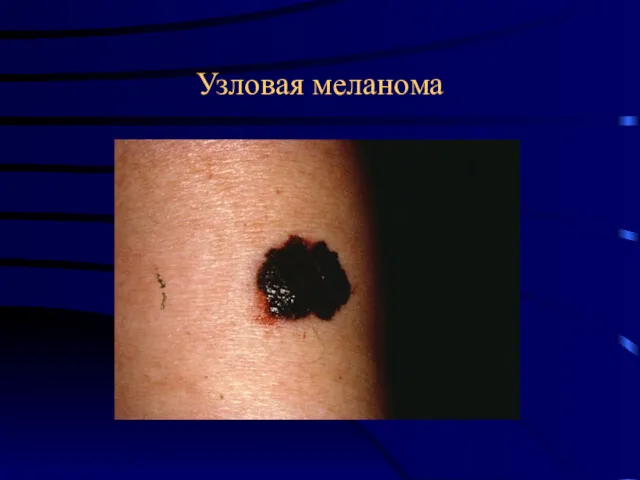
- 28. Узловая меланома Узловая форма меланомы характеризуется только фазой вертикального роста с погружением через все слои дермы
- 29. Узловая меланома
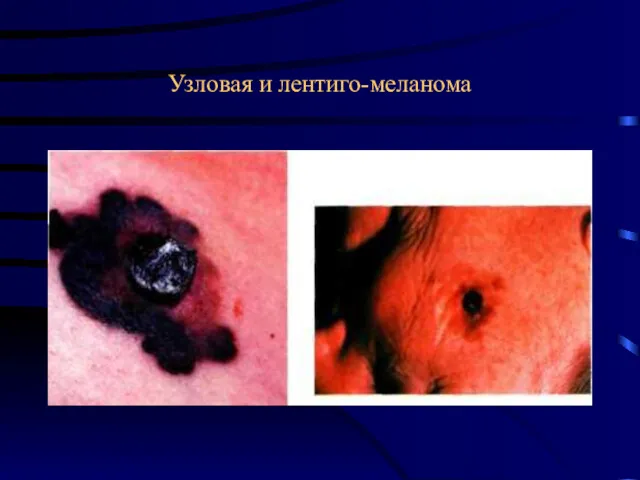
- 30. Меланома типа злокачественного лентиго Развивается на фоне предракового ограниченного меланоза Дюбрея. Частота – 10-13% всех меланом
- 31. Узловая и лентиго-меланома
- 32. Акрально-лентигинозная меланома Локализуется на коже ладоней и подошв, чаще в области ногтевого ложа. По своим морфологическим
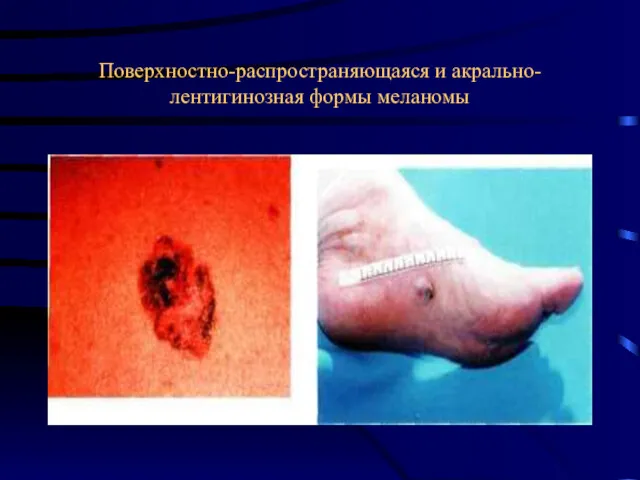
- 33. Поверхностно-распространяющаяся и акрально-лентигинозная формы меланомы
- 34. Классификация Новая редакция объединённой TNM/UICC/AJCC системы стадирования меланомы кожи (6-е издание, 2002 г.) Т – первичная
- 35. Классификация N Регионарные лимфатические узлы. Nх недостаточно данных для оценки состояния регионарных лимфоузлов N0 - нет
- 36. Классификация М Отдаленные метастазы Мх - недостаточно данных для определения отдаленных метастазов М0 - нет признаков
- 37. Классификация Группировка по стадиям. Стадия I А рТ1а N0 M0 Cтадия I B рТ1b N0 M0
- 38. Классификация Группировка по стадиям Стадия III A рТ1a-4a N1a-2a M0 Стадия III B рТ1a-4a N1b,2b,2c M0
- 39. Выделение прогностических групп Больные, имеющие очень высокий риск (более 80%) умереть от прогрессирования заболевания в течение
- 40. Клиника Быстрый рост, постоянные изменения Неправильная форма, широкое основание, края фестончатые, волнистые, зубчатые Исчезновение “кожного рисунка”
- 41. Клиника Дерматологи университета Айовы предложили правило ABCD: А (asymmetry) – асимметрия, т.е. одна сторона не похожа
- 42. Диагностика На этапе общей лечебной сети 37% ! У 45,6% больных к началу лечения имеются не
- 43. Диагностика Изучение жалоб и анамнеза Визуальные данные Физикальные методы Биохимический анализ крови (ЛДГ, ЩФ) Дерматоскопия, или
- 44. Дерматоскопия Дерматоскопия — самая ранняя диагностика меланомы. Проводится как с помощью простой лупы, так и с
- 45. Диагностика Цитологическая диагностика Биопсия (эксцизионная, инцизионная) УЗИ ОБП Рентгенография ОГК При II – III cтадиях РКТ,
- 46. Методы лечения Хирургический Лучевой Регионарная и системная химиотерапия Криодеструкция Лазерная деструкция Фотодинамическая терапия Гормонотерапия Регионарная и
- 47. Современные подходы к лечению меланомы I стадия – хирургический метод II стадия – хирургический, адъювантное лечение
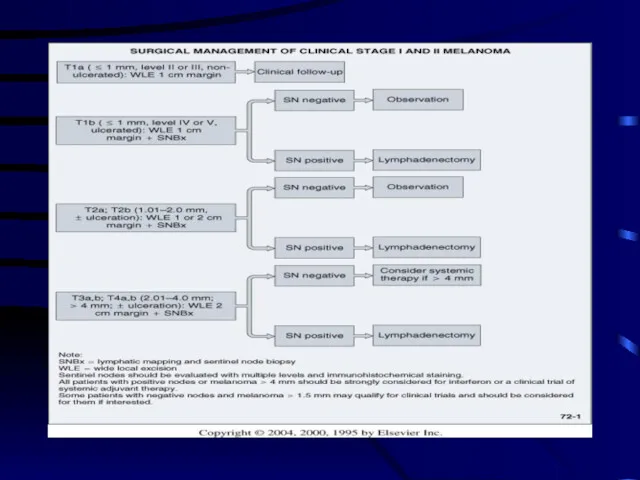
- 48. Хирургическое лечение В настоящее время чётко показано, что широкое иссечение (4-5см) от опухоли не улучшает ни
- 49. Профилактическая лимфаденэктомия - показания и результаты R.Heller и соавт. - использование гистохимии на 22% увеличивает количество
- 50. Методика определения метастазов в л/узлах D.Morton (1992) - определение «сторожевого» л/узла (УЗИ, сцинтиграфия, красители - patent
- 51. Иммунотерапия меланомы Активная - аллогенные, аутологичные вакцины, на основе дендритных клеток и т.д. Пассивная - рекомбинантный
- 52. Химиотерапия меланомы При лечении диссеменированной меланомы - 5-летняя выживаемость составляет 5%. Комбинированные схемы ХТ не принесли
- 53. Химиотерапия меланомы Полихимиотерапия в сочетании с ронколейкином – регресс опухоли в течение 20 мес, медиана выживаемости
- 56. Скачать презентацию











































 Инфекционная безопасность пациентов и персонала
Инфекционная безопасность пациентов и персонала Брюшная полость, ход брюшины, пространства верхнего этажа брюшной полости
Брюшная полость, ход брюшины, пространства верхнего этажа брюшной полости Облитерирующий атеросклероз сосудов нижних конечностей
Облитерирующий атеросклероз сосудов нижних конечностей Актуальные вопросы хирургического лечения осложнений язвенной болезни желудка и двенадцатиперстной кишки
Актуальные вопросы хирургического лечения осложнений язвенной болезни желудка и двенадцатиперстной кишки Глиомы
Глиомы Тромбоцитопатии у детей
Тромбоцитопатии у детей Анестезия в сердечно-сосудистой хирургии
Анестезия в сердечно-сосудистой хирургии Методы визуальной диагностики заболеваний почек, мочевыводящих путей
Методы визуальной диагностики заболеваний почек, мочевыводящих путей Дифференциальная диагностика расстройств аутистического спектра
Дифференциальная диагностика расстройств аутистического спектра Асқазан обыры
Асқазан обыры Жақ бет аймағы жарақаттары кезіндегі физиотерапия
Жақ бет аймағы жарақаттары кезіндегі физиотерапия АИВ инфекциясы және инфекциялық бақылау модулі
АИВ инфекциясы және инфекциялық бақылау модулі Полиомиелит кезіндегі шаралар стандарттары мен алгоритмедрі
Полиомиелит кезіндегі шаралар стандарттары мен алгоритмедрі Архітектурні споруди для дітей з фізичними порушеннями
Архітектурні споруди для дітей з фізичними порушеннями Человек и его здоровье. Влияние алкоголя на человеческую жизнь, его здоровье и развитие
Человек и его здоровье. Влияние алкоголя на человеческую жизнь, его здоровье и развитие Первая доврачебная помощь при острой сердечной недостаточности и инсульте. 11 класс
Первая доврачебная помощь при острой сердечной недостаточности и инсульте. 11 класс Синдром Бехчета
Синдром Бехчета Холера
Холера Здоровое питание
Здоровое питание Современные инсектоакарицидные препараты
Современные инсектоакарицидные препараты Клиника интеллектуальных нарушений при олигофрении
Клиника интеллектуальных нарушений при олигофрении Гипотиреоз және гипертериоз
Гипотиреоз және гипертериоз Принципы инфузионной терапии
Принципы инфузионной терапии Faculty of clinical psychology. Perm state medical university named after E.A. Wagner
Faculty of clinical psychology. Perm state medical university named after E.A. Wagner Периферическая нервная система
Периферическая нервная система Папулезные дерматозы или дерматозы с неустановленной этиологией
Папулезные дерматозы или дерматозы с неустановленной этиологией Инфузионная терапия на догоспитальном этапе
Инфузионная терапия на догоспитальном этапе Лимфатическая система
Лимфатическая система