Содержание
- 2. КОМА – состояние церебральной недостаточности, характеризующееся нарушением координирующей деятельности ЦНС, автономным функционированием отдельных систем, утрачивающих способность
- 3. Непосредственные причины нарушения сознания распространенные анатомические или биохимические повреждения коры мозга, ведущие к диффузному угнетению межнейронных
- 4. Причины нарушения сознания VITAMIN – D V- Vascular – инсульт, ДВС, васкулит, гипертензия I – Infections
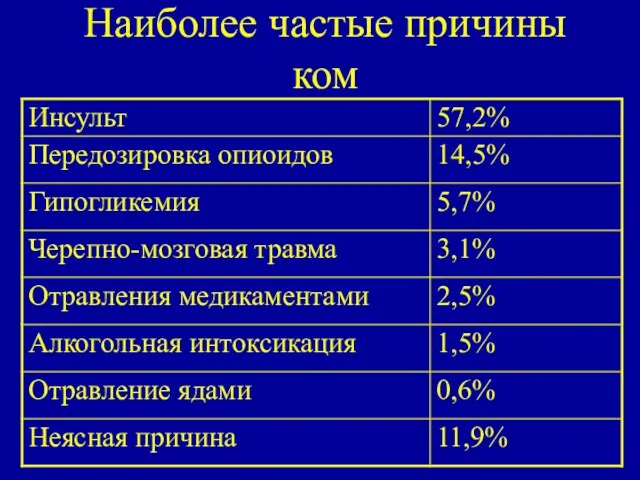
- 5. Наиболее частые причины ком
- 6. Легкоустряняемые причины нарушения сознания Гипогликемия Лекарственная интоксикация Менингит Эпилепсия ВЧГ Гидроцефалия Гипотироидизм Гипоадренализм Электролитные нарушения Недостаточность
- 7. Механизмы нарушения сознания ишемическая или травматическая деструкцией клеток мозга недостаточным снабжением мозга O2 (гипоксемия, снижение перфузии).
- 8. Доктрина Монро-Келли ВЧД – результат взаимодействия трех несжимаемых внутричерепных объёмов Вещество мозга 80 - 85% Кровь
- 9. Вторичное повреждение ГМ Отек головного мозга Гипотензия ВЧГ Сосудистый спазм Судорожный синдром Ишемия
- 10. Отек головного мозга Внеклеточный отек мозга Внутриклеточный Вазогенный Повреждение эндотелия капилляров Повышение проницаемости капилляров (нарушение функции
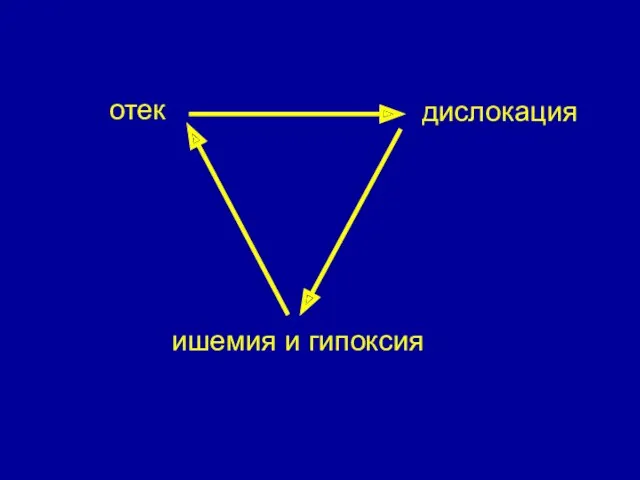
- 11. дислокация отек ишемия и гипоксия
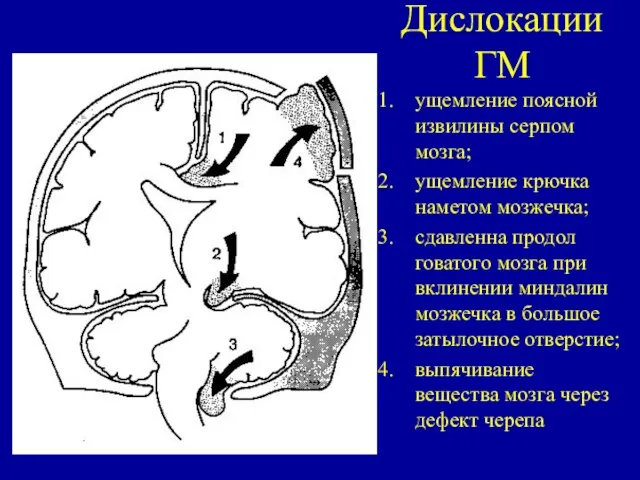
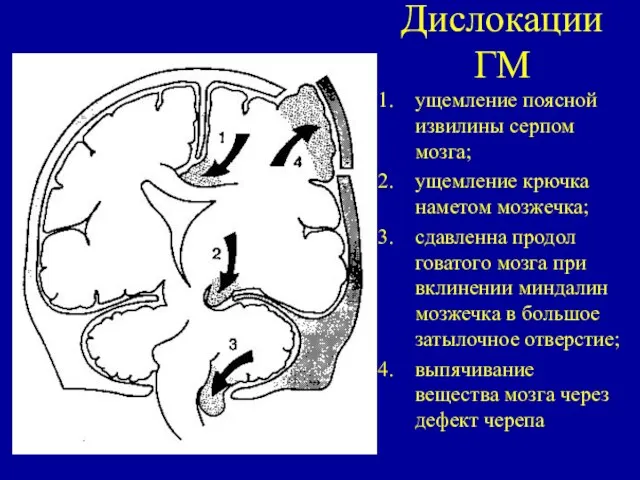
- 12. Дислокации ГМ ущемление поясной извилины серпом мозга; ущемление крючка наметом мозжечка; сдавленна продолговатого мозга при вклинении
- 13. Диагностика Уровень сознания Дыхание Зрачки Движения глаз Двигательные реакции Кровообращение
- 14. Шкала комы Глазго
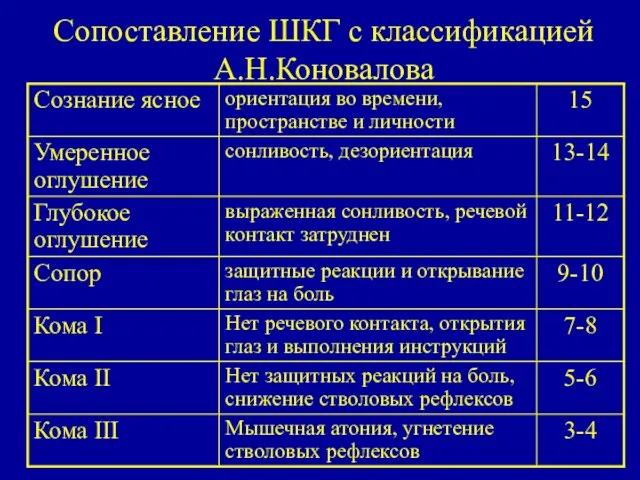
- 15. Сопоставление ШКГ с классификацией А.Н.Коновалова
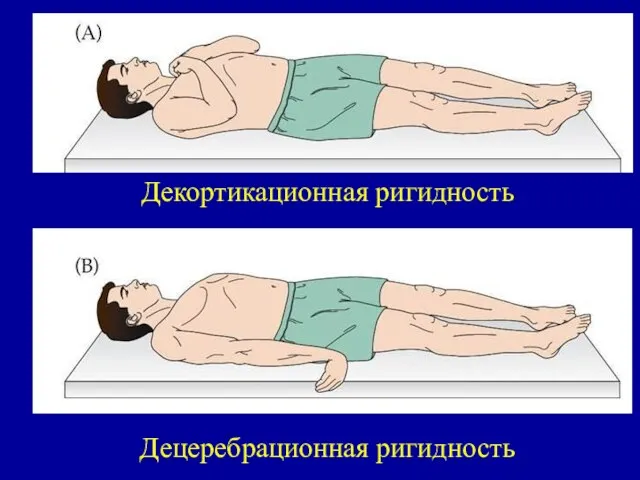
- 16. Декортикационная ригидность Децеребрационная ригидность
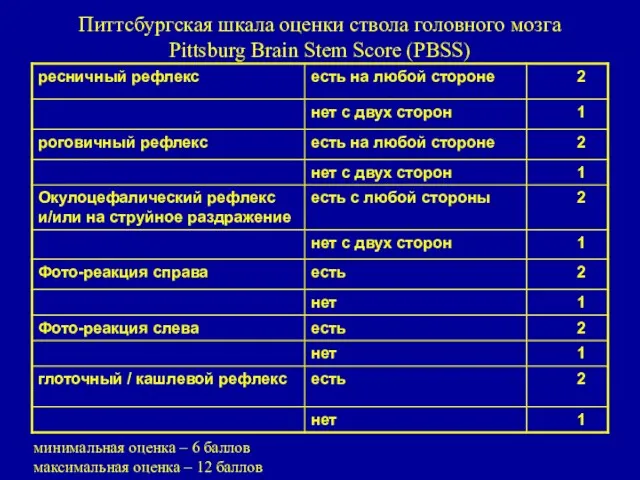
- 17. Питтсбургская шкала оценки ствола головного мозга Pittsburg Brain Stem Score (PBSS) минимальная оценка – 6 баллов
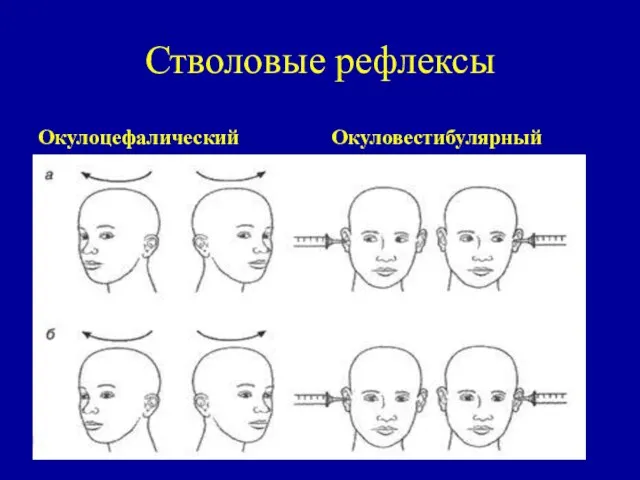
- 18. Стволовые рефлексы Окулоцефалический Окуловестибулярный
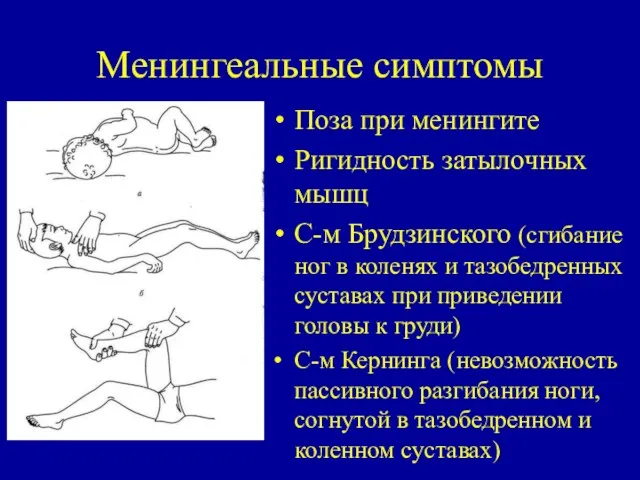
- 19. Менингеальные симптомы Поза при менингите Ригидность затылочных мышц С-м Брудзинского (сгибание ног в коленях и тазобедренных
- 20. Оценка дыхания
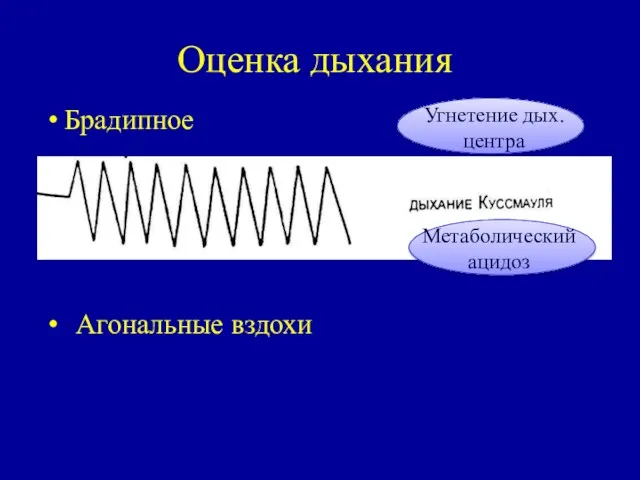
- 21. Оценка дыхания Брадипное Агональные вздохи Угнетение дых. центра Метаболический ацидоз
- 22. Оценка зрачков Если зрачки одинаковых размеров, но не реагируют на свет – следует подозрвать структурные или
- 23. Дислокации ГМ ущемление поясной извилины серпом мозга; ущемление крючка наметом мозжечка; сдавленна продолговатого мозга при вклинении
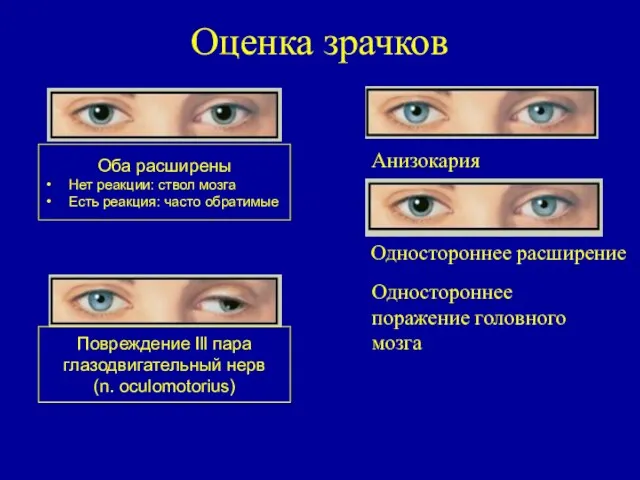
- 24. Оценка зрачков Оба расширены Нет реакции: ствол мозга Есть реакция: часто обратимые Повреждение Ill пара глазодвигательный
- 25. Корнеальные рефлексы Одностороннее снижение или отсутствие роговичного роговичного рефлекса может свидетельствовать об одностороннем поражении ствола головного
- 26. Догоспитальное ведение пациентов в состоянии комы ABC и минимальная неврологическая оценка Восстановление проходимости дыхательных путей Иммобилизация
- 27. Догоспитальная помощь Определение концентрации глюкозы Введение 40% глюкозы -60-100 мл в/в Введение Тиамина 100 мг в/в
- 28. Задача Мужчина, 26 лет, обнаружен без сознания на улице. При осмотре: Кома I, без очаговой симптоматики.
- 29. После введения налоксона врачем СМП пациент восстановил сознание и дыхание. Через 20 минут, на момент госпитализации
- 30. Дифференциальная диагностика отравлений психотропными препаратами Опиоиды – миоз, затем отсутствие реакции на свет, нарушения дыхания по
- 31. Наиболее частые лекарственные отравления
- 32. Алкогольные отравления
- 33. Судорожный синдром
- 34. Причины судорог Эпилепсия Отмена противосудорожных Алкоголь-потенциирование Токсичность ЛС ЧМТ ОНМК Инфекции ГМ Опухоли ГМ Метаболические нарушения
- 35. Бензодиазепины диазепам 10-20 мг болюсно мидазолам 10 мг болюсно, далее инфузия 0,4 мг/кг/ч. Барбитураты тиопентал натрия
- 36. Принципы лечения черепно-мозговой травмы
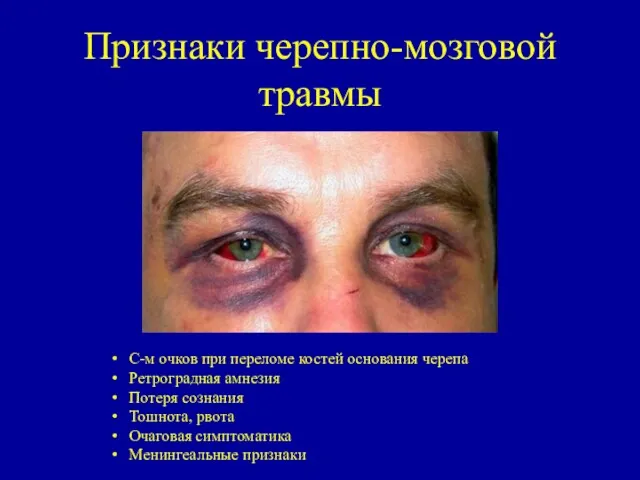
- 37. Признаки черепно-мозговой травмы С-м очков при переломе костей основания черепа Ретроградная амнезия Потеря сознания Тошнота, рвота
- 38. Доктрина Монро-Келли ВЧД – результат взаимодействия трех несжимаемых внутричерепных объёмов Вещество мозга 80 - 85% Кровь
- 39. Принципы лечения ЧМТ Мониторинг АД. Следует избегать артериальной гипотензии (АДсис Мониторинг оксигенации. Следует избегать гипоксии (РаО2
- 40. Немедикаментозные методы профилактики ВЧГ
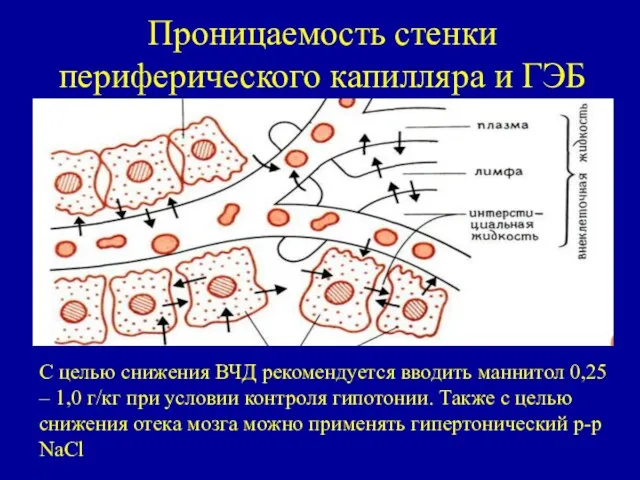
- 41. Проницаемость стенки периферического капилляра и ГЭБ С целью снижения ВЧД рекомендуется вводить маннитол 0,25 – 1,0
- 42. ОНМК
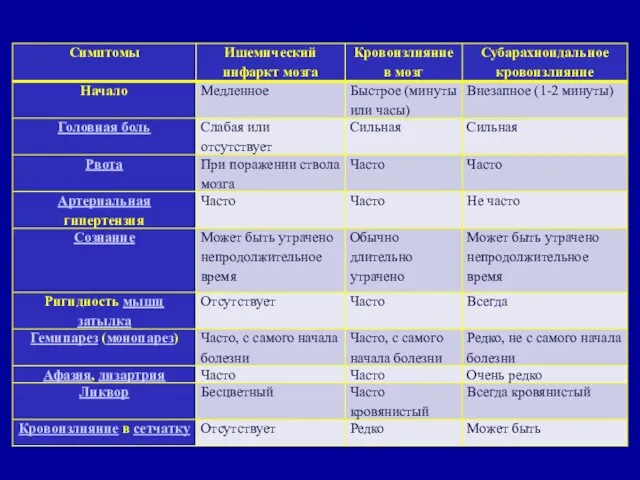
- 43. Инсульты Ишемический (инфаркт головного мозга) Геморрагический (кровоизлияние в мозг) Заболевания, характеризующиеся внезапно возникающими клиническими симптомами очагового
- 45. Лечение инсультов Тромболитическая терапия (тканевой активатор плазминогена) Антитромбоцитарная терапия (ацетилсалициловая кислота) Антикоагуляционная терапия (гепарины) Нейропротекция Магния
- 46. Задача Мужчина, 56 лет, утром обнаружен родственниками без сознания. Из анамнеза: длительное время страдает инсулинзависимой формй
- 47. Гипогликемическое состояние
- 48. Причины Передозировка инсулином Прием β-блокаторов (изменяют чувствительность тканей к инсулину и искажают компенсаторные реакции - ↑ЧСС,
- 49. Клиническая картина При снижении Глю Бледность, потоотделение, озноб, тревога, тахикардия, гипертензия Чувство голода и парестезии Далее
- 50. Лечение В\В введение 40% глюкозы до восстановления сознания Обычно 40-60 мл
- 51. Задача Из травматологического отделения всвязи с угнетением сознания и ДН в реанимационное отделение доставлена женьщина, 65
- 52. Какая причина нарушения сознания? Что сделать в первую очередь? Почему развилось такое состояние?
- 53. Диабетический кетоацидоз и Гипергликемическое гиперосмолярное состояние
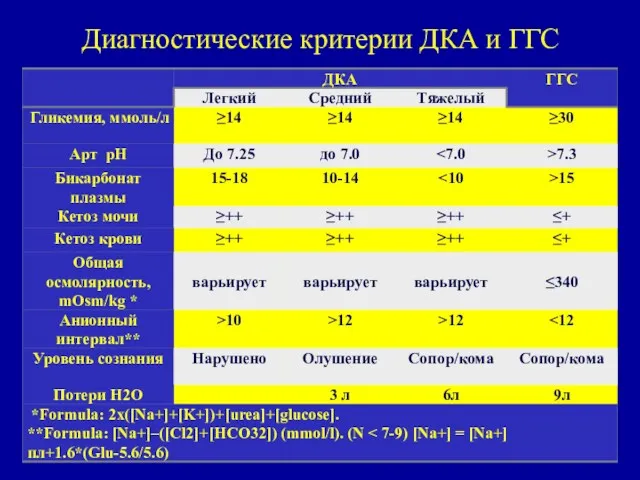
- 54. ДКА Тяжелое течение СД, сопровождающееся накоплением кетоновых тел в концентрации > 5 ммоль/л. Сопровождается следующими признаками:
- 55. ГГС Такая форма декомпенсации СД. Которая сопровождается значительной гипергликемией и гиперосмолярностью плазмы крови без существенного повышения
- 56. Контринсулярные гормоны Быстродействующие Катехоламины Глюкагон Медленно действующие Кортизол СТГ
- 57. Факторы риска ДКА и ГГС Нарушения инсулинотерапии Инфекции (легких, мочевыводящих путей) ОНМК Злоупотребление алкоголем Травма Панкреатит
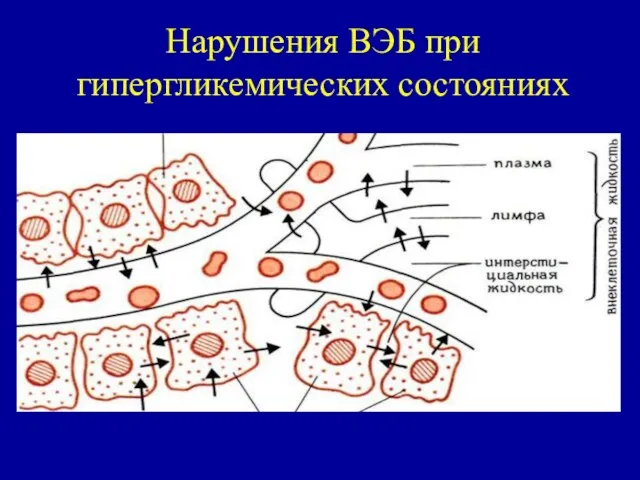
- 58. Нарушения ВЭБ при гипергликемических состояниях
- 59. Нарушения ВЭБ При гликемии более 10 ммоль/л (сахарный почечный порог) не вся глюкоза реобсорбируется в проксимальных
- 60. Нарушения метаболизма К при ДКА и ГГС Дефицит инсулина и ацидоз способствует выходу К из клетки:
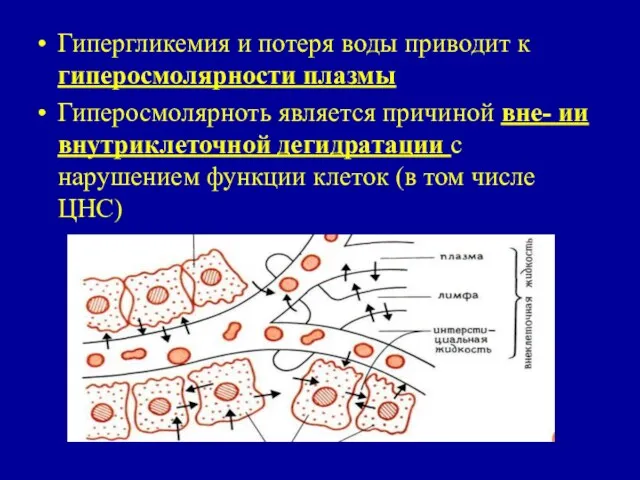
- 61. Гипергликемия и потеря воды приводит к гиперосмолярности плазмы Гиперосмолярноть является причиной вне- ии внутриклеточной дегидратации с
- 62. Диагностические критерии ДКА и ГГС
- 63. Клиническая картина Полиурия Полидипсия Слабость Снижение массы тела Тошнота, рвота Признаки дегидротации и гиповолемии В связи
- 64. Интенсивная терапия Регидротация Инсулинотерапия Профилактика осложнений (лечения) Лечение сопутствующей патологии
- 65. Осложнения терапии Аритмии гипоКэмия вызывает мерцание и трепетание предсердий, желудочквую экстрасистолию, желудочковую тахикардию, фибрилляцию желудочков. Усугубляется
- 66. Осложнения терапии Отек мозга Вследствии внутриклеточной дегидротации нейроциты накапливают осмотически активные молекулы. Внутриклеточный ацидоз (на фоне
- 67. Инфузионная терапия Кристаллойдные р-ры, р-р KCl 4% Восполнение дефицита жидкости в течении 24 часов если (нет
- 68. Исулинотерапия Инсулин – 0,1 ЕД\кг\час Темп снижения Глю – 4,2-6,7 ммоль\л\час Если нет гипоКемии болюсно –
- 69. Интенсивная терапия Когда уровень Глю начинаем инфузию Глю 5 % 100-125 мл\ч или 10% при этом
- 70. Задача Муж., 54 лет, длительно болеет вирусным гепатитом B+D, доставлен БСМП в связи с ухудшением состояния:
- 71. Печеночная энцефалопатия и печеночная кома
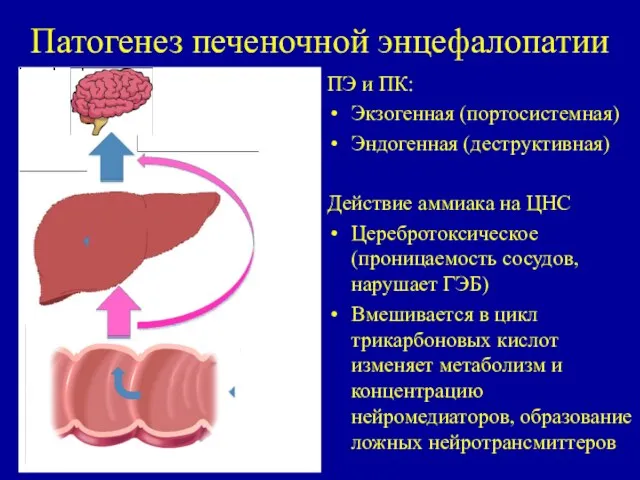
- 72. Патогенез печеночной энцефалопатии ПЭ и ПК: Экзогенная (портосистемная) Эндогенная (деструктивная) Действие аммиака на ЦНС Церебротоксическое (проницаемость
- 73. Предрасполагающие факторы ПЭ
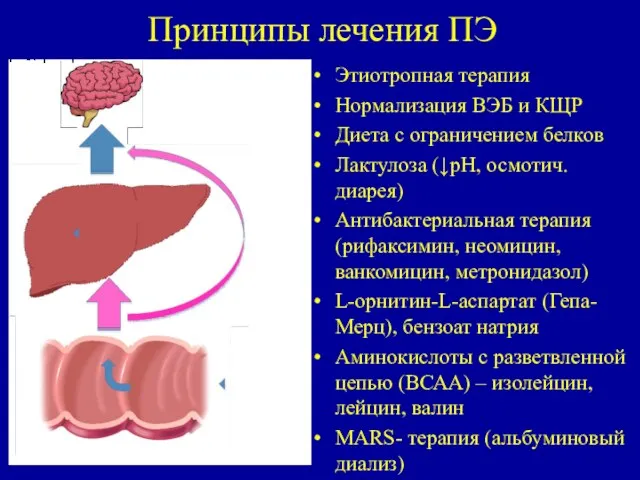
- 74. Принципы лечения ПЭ Этиотропная терапия Нормализация ВЭБ и КЩР Диета с ограничением белков Лактулоза (↓pH, осмотич.
- 75. Задача Муж., 22 лет, доставлен БСМП. Глубокое оглушение, без очаговой симптоматики, дыхание глубокое 28/мин. АД=155/70 ммHg,
- 76. Почечная энцефалопатия
- 77. Задача Пациентка 69 лет с диагнозом Двухсторонний гонартроз 3 стадии. Вальгусная деформация и боковая нестабильность левого
- 78. Диагностические критерии делирия по DSM-V[5] Нарушение внимания (способности сосредотачивать, поддерживать и переключать) и сознания (нарушение ориентирования
- 79. Диагностика делирия
- 80. Психомоторные формв делирия Гиперактивный - психомоторное возбуждение, агрессия к окружающим, галлюцинации и бред. Гипоактивный - сомноленция,
- 81. Частые причины делирия Отмена алкоголя Отмена бензодиазепинов Тяжелое состояние больного (инфекция, органные недостаточности) Операционный стресс
- 83. Профилактика делирия Своевременно выявить факторы риска ПД (исходная деменция, алкогольная зависимость, тяжелое состояние, назначение бензодиазепинов до
- 84. Лечение делирия Препаратом выбора для седации -дексмедетомидин Галоперидол может быть использован для лечения ПД, но нет
- 86. Скачать презентацию

























































![Диагностические критерии делирия по DSM-V[5] Нарушение внимания (способности сосредотачивать, поддерживать](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/430053/slide-77.jpg)




 Двигательно-рефлекторная сфера. Анатомо-физиологические особенности. Центральный и периферический параличи
Двигательно-рефлекторная сфера. Анатомо-физиологические особенности. Центральный и периферический параличи Еңбекке уақытша жарамсыздыққа сараптама жүргізу және еңбекке уақытша жарамсыздық парағын және анықтамасын беру қағидалары
Еңбекке уақытша жарамсыздыққа сараптама жүргізу және еңбекке уақытша жарамсыздық парағын және анықтамасын беру қағидалары Опухоли. Определение понятия. Номенклатура. Биология опухолевого роста
Опухоли. Определение понятия. Номенклатура. Биология опухолевого роста Комбинированная оральная контрацепция
Комбинированная оральная контрацепция Предмет и задачи психиатрии
Предмет и задачи психиатрии Дизартрия
Дизартрия Противовирусные и противогрибковые средства
Противовирусные и противогрибковые средства Классификация шизофрении
Классификация шизофрении Антисептика. История развития
Антисептика. История развития Гиперпролактинемия
Гиперпролактинемия Ротавирусы. Энтеровирусы. Рабдовирусы. Тогавирусы
Ротавирусы. Энтеровирусы. Рабдовирусы. Тогавирусы Современные компоненты премедикации
Современные компоненты премедикации Воздушно-капельные инфекции. Дифтерия, скарлатина, корь, менингококковая инфекция. ВИЧ-инфекция
Воздушно-капельные инфекции. Дифтерия, скарлатина, корь, менингококковая инфекция. ВИЧ-инфекция Кровотечение и способы его остановки
Кровотечение и способы его остановки Структура и функции иммунной системы
Структура и функции иммунной системы Физиотерапевтические методы лечения заболеваний слизистой оболочки полости рта у детей
Физиотерапевтические методы лечения заболеваний слизистой оболочки полости рта у детей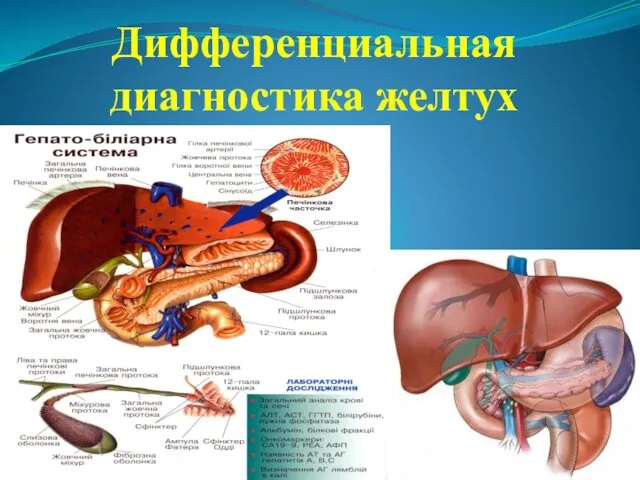 Дифференциальная диагностика желтух
Дифференциальная диагностика желтух Летняя производственная практика по фармакогнозии, Болгария
Летняя производственная практика по фармакогнозии, Болгария Малые инфекции и корь у детей. Ангинозные инфекции. Менингококковая инфекция. Этиология, эпидемиология, клинические проявления
Малые инфекции и корь у детей. Ангинозные инфекции. Менингококковая инфекция. Этиология, эпидемиология, клинические проявления Микоплазмоз респираторный
Микоплазмоз респираторный Опорно-рухова система
Опорно-рухова система Медицинская Москва
Медицинская Москва Полипы органов желудочно-кишечного тракта. Этиология. Патогенез
Полипы органов желудочно-кишечного тракта. Этиология. Патогенез Методы исследования больных с заболеваниями органов пищеварения: расспрос, осмотр
Методы исследования больных с заболеваниями органов пищеварения: расспрос, осмотр Туберкулез гениталий у мужчин
Туберкулез гениталий у мужчин Бронх демікпесі
Бронх демікпесі Акушерские кровотечения
Акушерские кровотечения Иммунонесовместимая беременность
Иммунонесовместимая беременность