Содержание
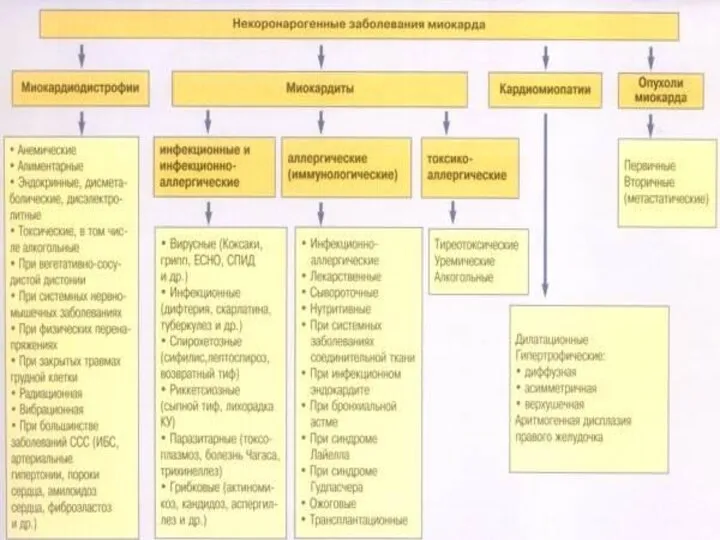
- 3. НЕКЛАССИФИЦИРУЕМАЯ КАРДИОМИОПАТИЯ: НЕКОМПАКТНЫЙ МИОКАРД ЛЕВОГО ЖЕЛУДОЧКА НМЛЖ – некоронарогенное заболевание миокарда манифестирующее, характеризующееся: нарушениями ритма; тромбоэмболиями;
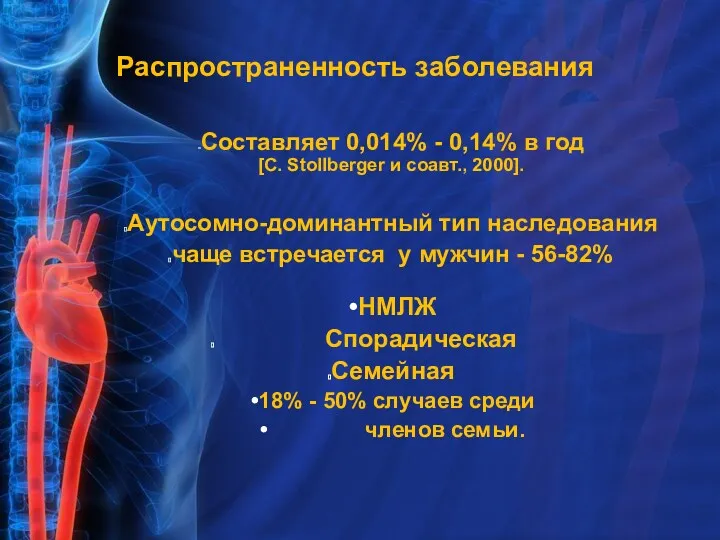
- 4. Распространенность заболевания Составляет 0,014% - 0,14% в год [C. Stollberger и соавт., 2000]. Аутосомно-доминантный тип наследования
- 5. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Этиологические факторы изучены недостаточно. Нарушения в эмбриогенезе происходят на ранних стадиях. В норме
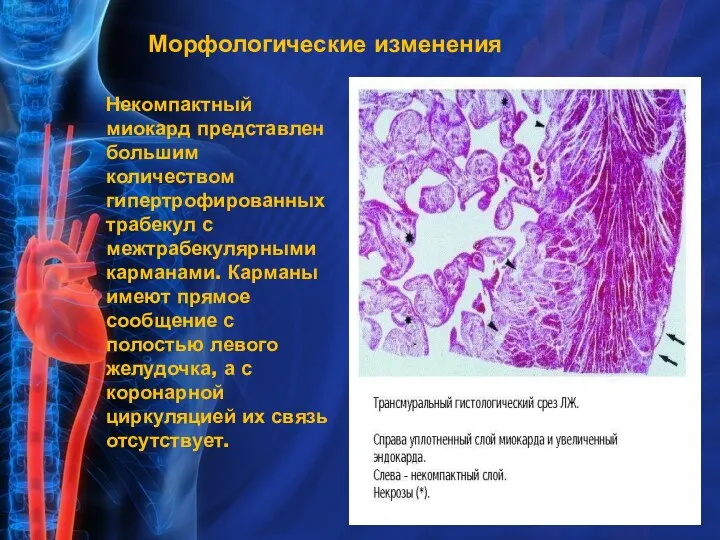
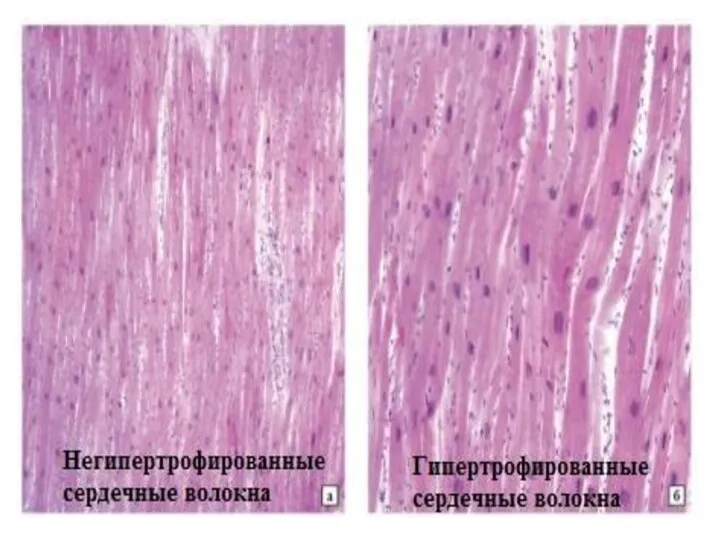
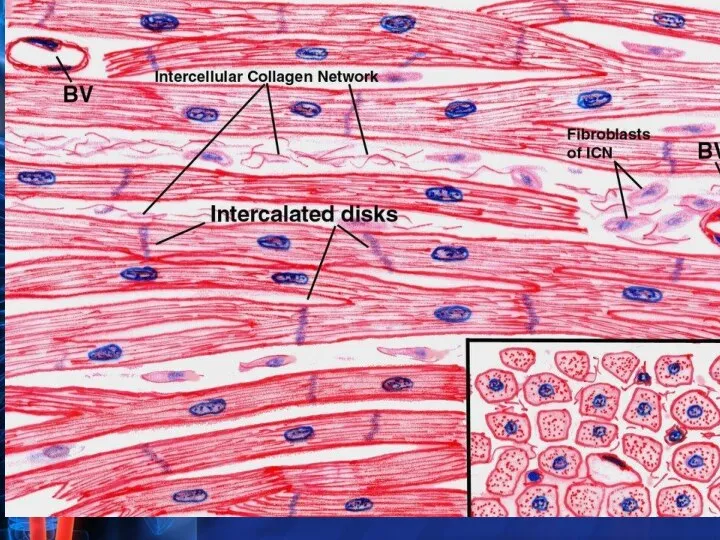
- 6. Морфологические изменения Некомпактный миокард представлен большим количеством гипертрофированных трабекул с межтрабекулярными карманами. Карманы имеют прямое сообщение
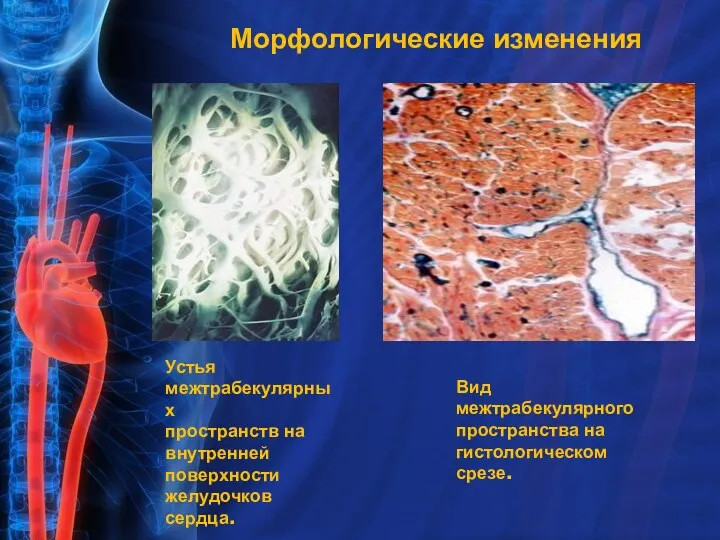
- 7. Морфологические изменения Устья межтрабекулярных пространств на внутренней поверхности желудочков сердца. Вид межтрабекулярного пространства на гистологическом срезе.
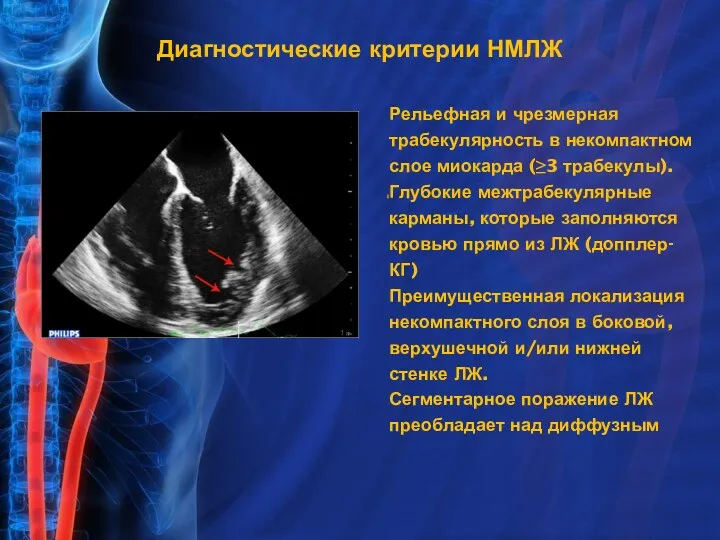
- 8. Диагностические критерии НМЛЖ Рельефная и чрезмерная трабекулярность в некомпактном слое миокарда (≥3 трабекулы). Глубокие межтрабекулярные карманы,
- 9. Метод количественного определения степени некомпактности миокарда по соотношению слоя «плотного» истинного миокарда (Х) к толщине всей
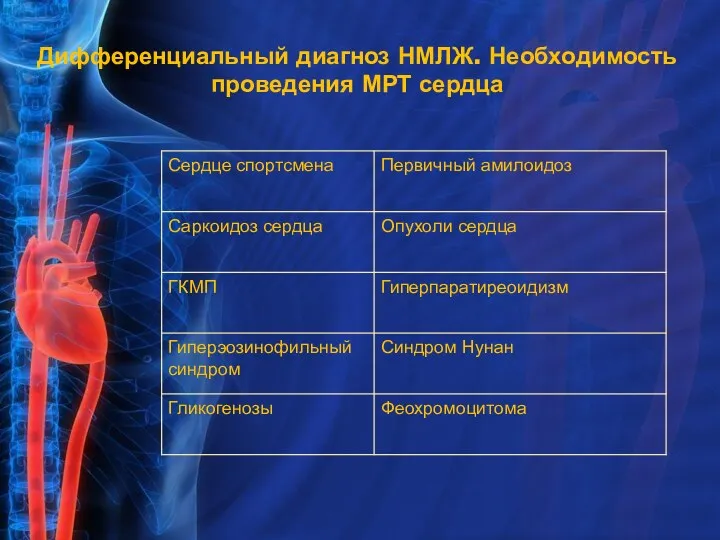
- 10. Дифференциальный диагноз НМЛЖ. Необходимость проведения МРТ сердца
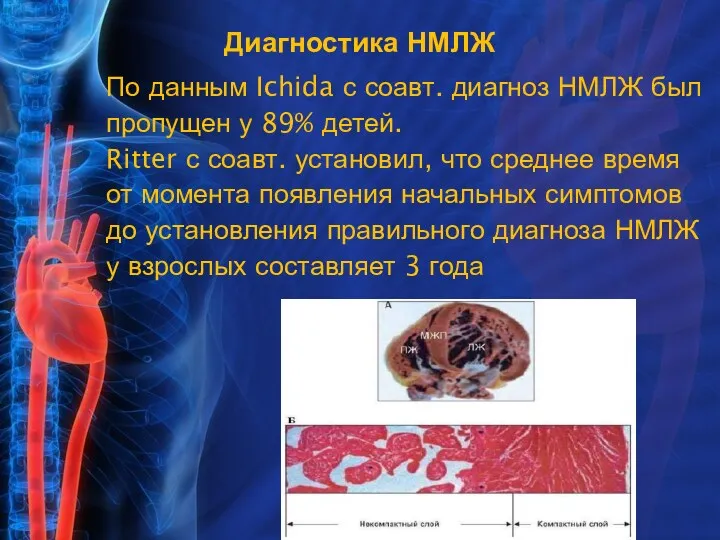
- 11. По данным Ichida с соавт. диагноз НМЛЖ был пропущен у 89% детей. Ritter с соавт. установил,
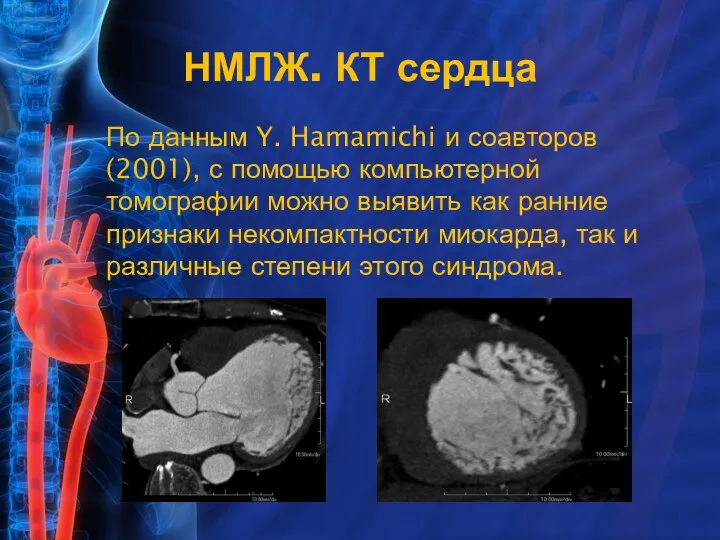
- 12. По данным Y. Hamamichi и соавторов (2001), с помощью компьютерной томографии можно выявить как ранние признаки
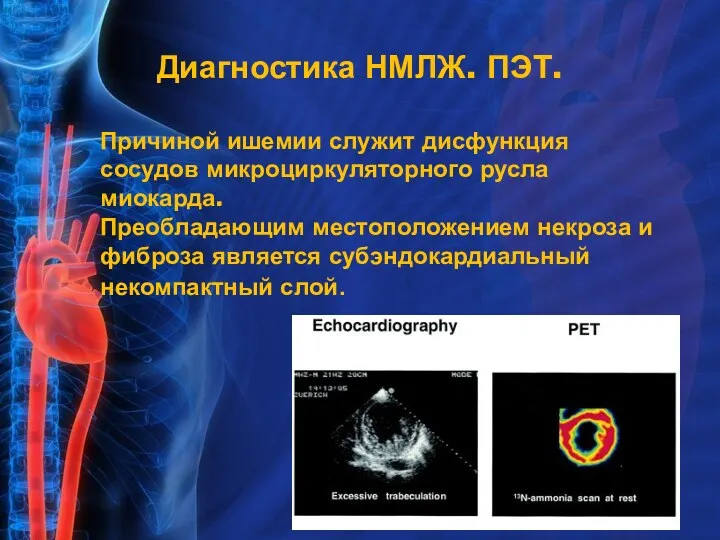
- 13. Причиной ишемии служит дисфункция сосудов микроциркуляторного русла миокарда. Преобладающим местоположением некроза и фиброза является субэндокардиальный некомпактный
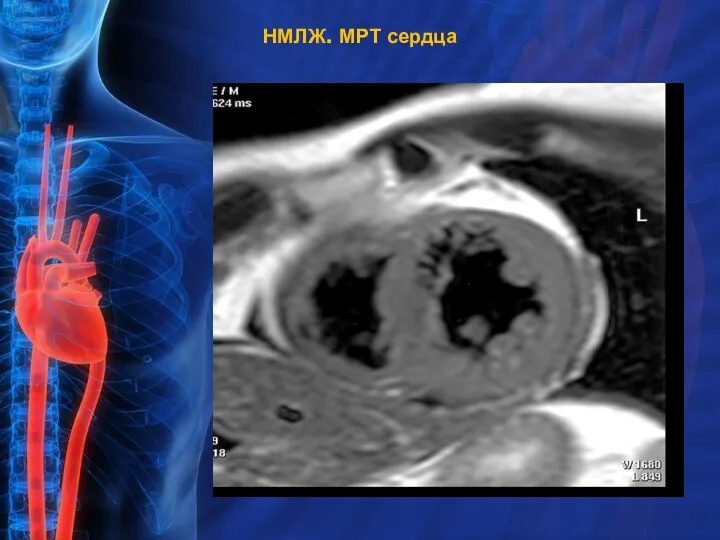
- 14. НМЛЖ. МРТ сердца
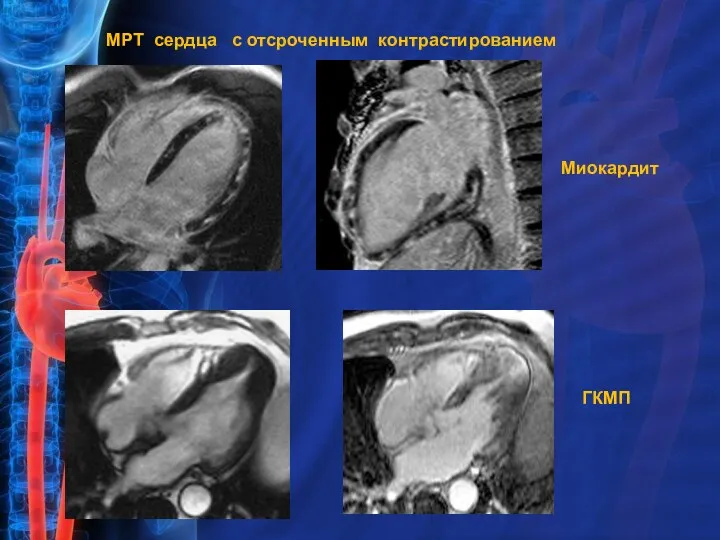
- 15. МРТ сердца с отсроченным контрастированием Миокардит ГКМП
- 16. Мутация P121L гена, кодирующего дистробревин α (белок клеточного каркаса) Мутация гена белка клеточного каркаса CYPHER/ZASP (обнаружена
- 17. Прогноз больных с НМЛЖ зависит от: объема пораженных сегментов, общей сократительной способности миокарда, времени возникновения и
- 18. Профилактика эмболических осложнений Некоторые авторы рекомендуют длительную антикоагулянтную терапию для всех пациентов, независимо от наличия тромбов.
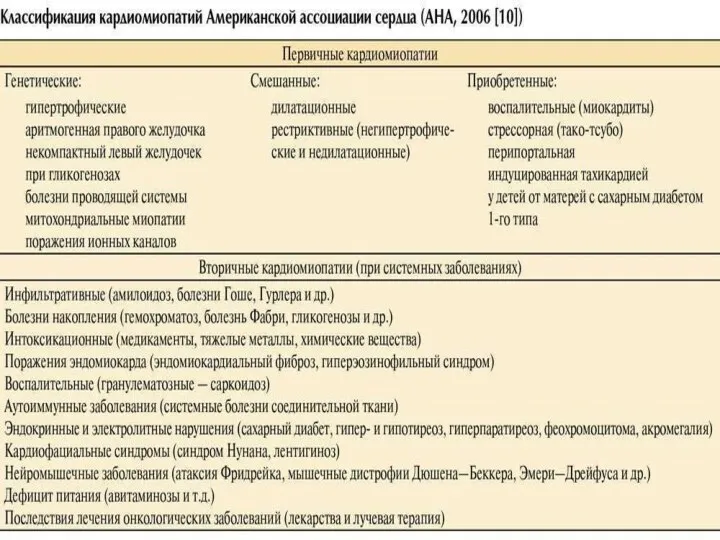
- 19. Кардиомиопатии Первичные кардиомиопатии Некоронарогенные заболевания миокарда, являющиеся следствием генетических дефектов белков митохондрий кардиомиоцитов, выявляются по мере
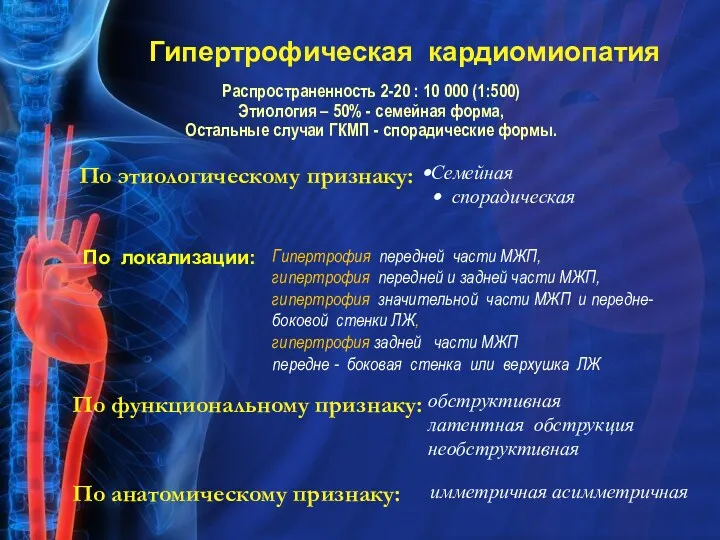
- 21. Гипертрофическая кардиомиопатия По этиологическому признаку: Семейная спорадическая По функциональному признаку: обструктивная латентная обструкция необструктивная По анатомическому
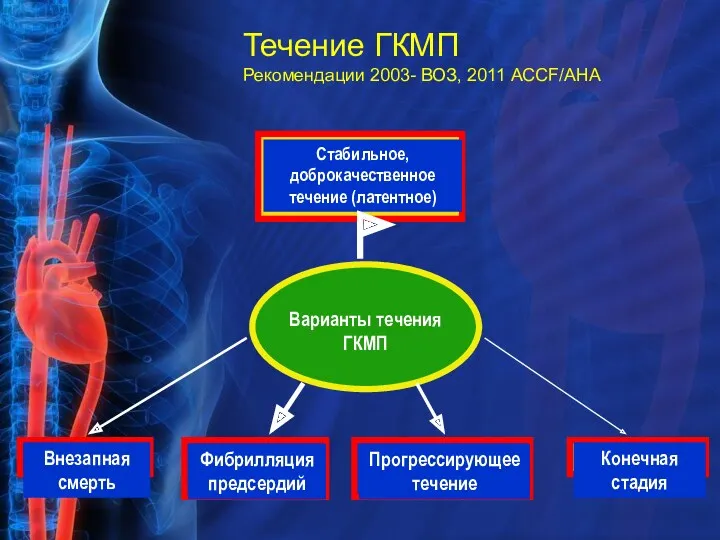
- 22. Течение ГКМП Рекомендации 2003- ВОЗ, 2011 АССF/АНА
- 23. Возраст Генотип Семейный анамнез ХСН Толерантность к нагрузке Синкопе Высокая степень гипертрофии ЛЖ Высокий ГВТЛЖ Диастолическая
- 24. Факторы, влияющие на течение ГКМП
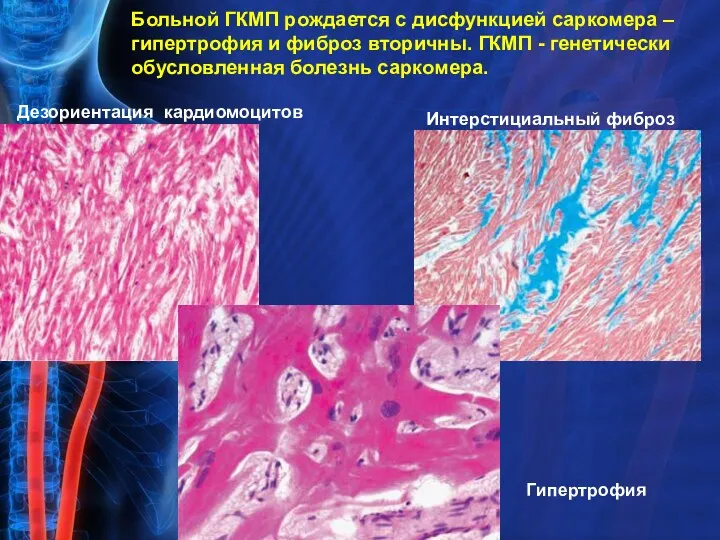
- 26. Больной ГКМП рождается с дисфункцией саркомера – гипертрофия и фиброз вторичны. ГКМП - генетически обусловленная болезнь
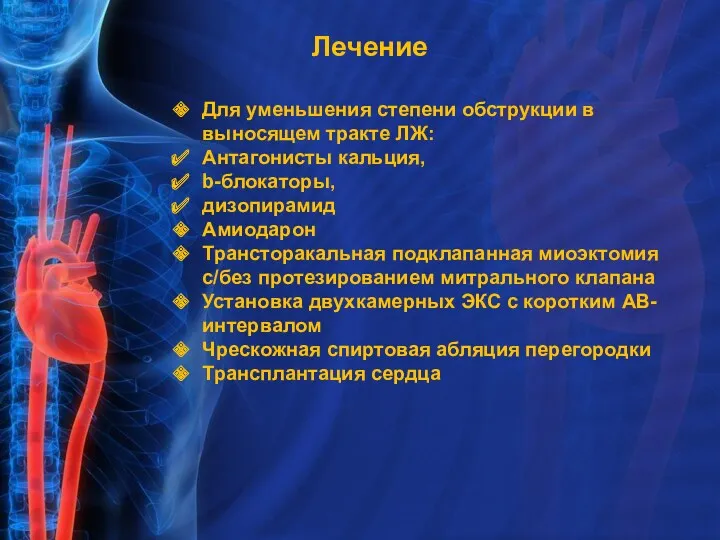
- 28. Лечение Для уменьшения степени обструкции в выносящем тракте ЛЖ: Антагонисты кальция, b-блокаторы, дизопирамид Амиодарон Трансторакальная подклапанная
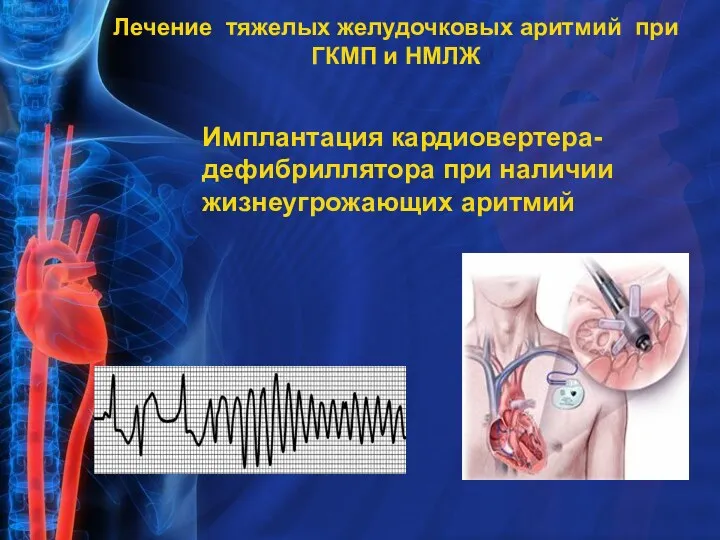
- 29. Имплантация кардиовертера-дефибриллятора при наличии жизнеугрожающих аритмий Лечение тяжелых желудочковых аритмий при ГКМП и НМЛЖ
- 30. МИОКАРДИТ Воспаление сердечной мышцы, вызванное инфекционным или неинфекционным агентом, прямым воздействием или опосредованно через иммунные механизмы,
- 31. Этиология миокардитов Вирусы: парвавирус В19, цитомегаловирус, Эбштейн – Барр, Коксаки (А и В), простой герпес, ЕСНО,
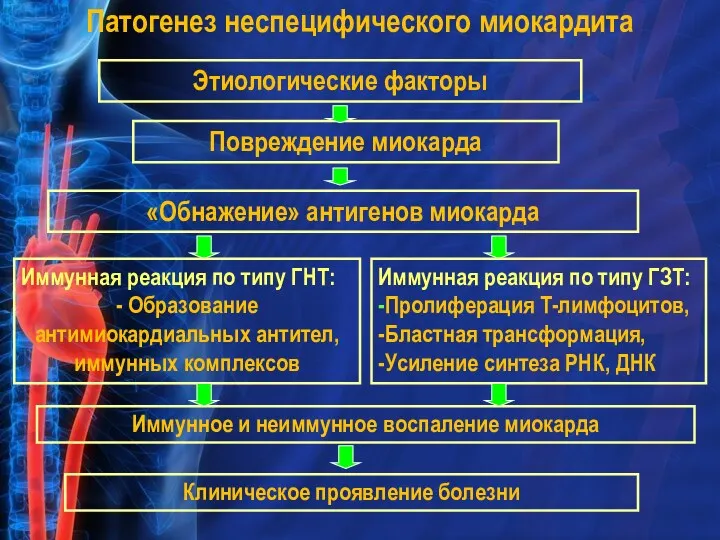
- 32. Патогенез неспецифического миокардита Этиологические факторы Повреждение миокарда «Обнажение» антигенов миокарда Иммунная реакция по типу ГНТ: -
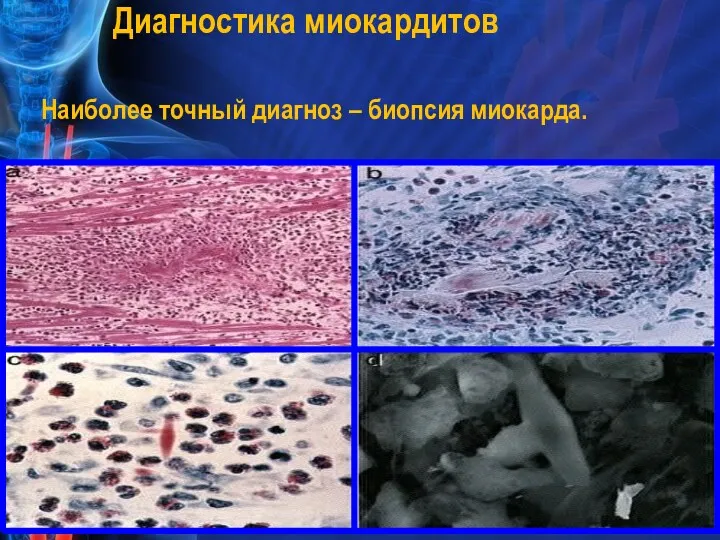
- 33. Диагностика миокардитов Наиболее точный диагноз – биопсия миокарда.
- 34. Клинические и инструментальные данные Жалобы: Кардиалгии Слабость Недомогание Сердцебиение Нарушение ритма Инструментальные данные: Снижение амплитуды зубца
- 35. ХСН – это синдром, развивающийся в результате нарушения способности сердца к наполнению и/ или опорожнению, протекающий
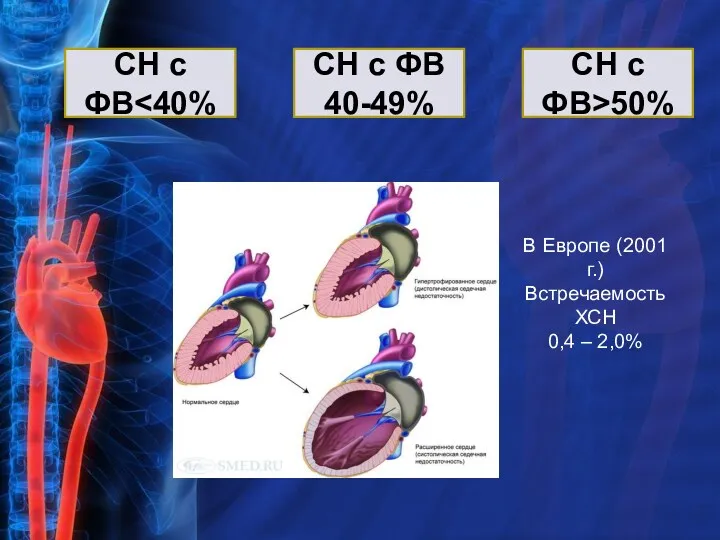
- 36. СН с ФВ СН с ФВ 40-49% СН с ФВ>50% В Европе (2001 г.) Встречаемость ХСН
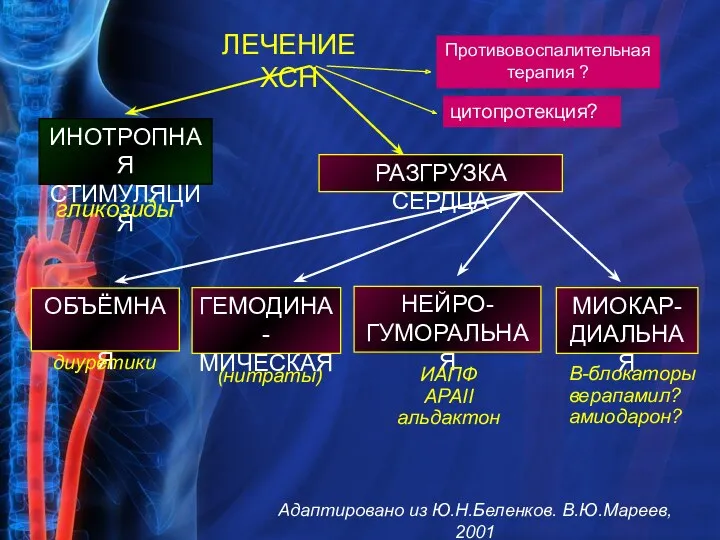
- 37. ЛЕЧЕНИЕ ХСН ИНОТРОПНАЯ СТИМУЛЯЦИЯ РАЗГРУЗКА СЕРДЦА ОБЪЁМНАЯ ГЕМОДИНА- МИЧЕСКАЯ НЕЙРО- ГУМОРАЛЬНАЯ (нитраты) ИАПФ АРАII альдактон диуретики
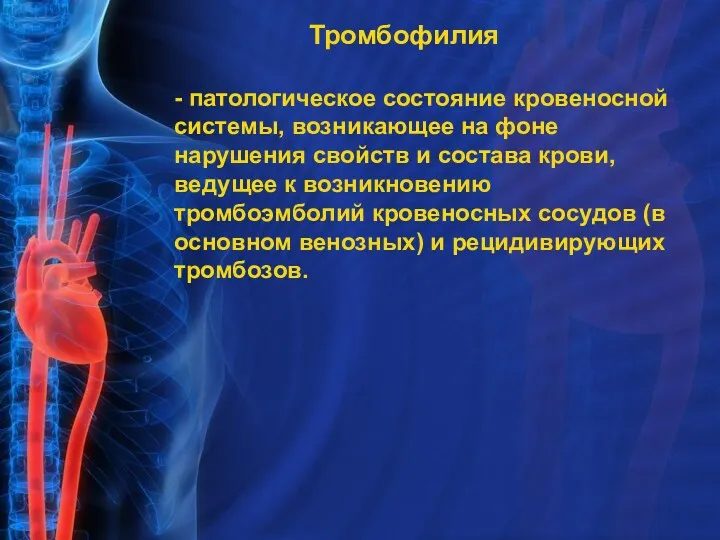
- 38. Тромбофилия - патологическое состояние кровеносной системы, возникающее на фоне нарушения свойств и состава крови, ведущее к
- 40. Лечение При тромбофилиях, обусловленных нарушением клеточного состава и реологических свойств крови пациентам назначают: дезагреганты и антикоагулянты
- 42. Скачать презентацию













 Курсовая работа по Внутренним незаразным болезням
Курсовая работа по Внутренним незаразным болезням Ожоги. Классификация ожогов
Ожоги. Классификация ожогов Пломбировочные материалы. Систематика, требования предъявляемые к ним. Материалы для временных пломб и лечебных прокладок
Пломбировочные материалы. Систематика, требования предъявляемые к ним. Материалы для временных пломб и лечебных прокладок Внематочная Беременность
Внематочная Беременность Организация крупного фармпроизводства в соответствии со стандартом GMP
Организация крупного фармпроизводства в соответствии со стандартом GMP Наследование групп крови
Наследование групп крови Виды повязок и способы их наложения
Виды повязок и способы их наложения Гемолитическая болезнь плода
Гемолитическая болезнь плода Патогенное действие факторов внешней среды
Патогенное действие факторов внешней среды Қыздардағы гонорея. Потогенезінің, клиникасының, емінің ерекшеліктері. Троихомониаз. Микоплазмоз
Қыздардағы гонорея. Потогенезінің, клиникасының, емінің ерекшеліктері. Троихомониаз. Микоплазмоз Клиника, критерии диагностики наследственных синдромов, идиопатического гемосидероза легких, саркоидоза легких
Клиника, критерии диагностики наследственных синдромов, идиопатического гемосидероза легких, саркоидоза легких Курортно-оздоровительный туризм
Курортно-оздоровительный туризм Медикалық-генетикалық кеңес. Пренатальдық диогностика әдістері
Медикалық-генетикалық кеңес. Пренатальдық диогностика әдістері Раны и раневой процесс
Раны и раневой процесс Atopowe zapalenie skóry
Atopowe zapalenie skóry Neuropsychological subtests
Neuropsychological subtests Первая помощь при травмах скелета
Первая помощь при травмах скелета Основні питання загальної патології інфекційних хвороб. Профілактика інфекційних хвороб
Основні питання загальної патології інфекційних хвороб. Профілактика інфекційних хвороб Плевра қуысының пункциясы
Плевра қуысының пункциясы Вирусные диареи
Вирусные диареи Обследование моторных функций и речи
Обследование моторных функций и речи Депрессии и соматические заболевания
Депрессии и соматические заболевания Термометрия. Температура тела в различных участках тела
Термометрия. Температура тела в различных участках тела Особенности травматизма детского возраста
Особенности травматизма детского возраста Функционально-клиническая анатомия мышц, фасций и топографических образований областей головы и шеи
Функционально-клиническая анатомия мышц, фасций и топографических образований областей головы и шеи Гестационный сахарный диабет
Гестационный сахарный диабет Медицинское снабжение
Медицинское снабжение Типы отклоняющегося развития. Недостаточное развитие
Типы отклоняющегося развития. Недостаточное развитие