Содержание
- 2. Опухоли костей и суставов Опухоли костей – злокачественное или доброкачественное перерождение костной либо хрящевой ткани. Первичные
- 3. Опухоли костей и суставов Есть много теорий возникновения опухолей, однако истинной этиологии первичных опухолей костей нет.
- 4. По данным М. В. Волкова с соавт., (1968), механическая травма может быть не только моментом для
- 5. В настоящее время опубликовано более 50 классификаций костных опухолей КЛАССИФИКАЦИЯ В нашей стране и за рубежом
- 6. I. Костеобразующие опухоли. А. Доброкачественные. 1. Остеома. 2. Остеоидостеома и остеокластома (доброкачественная остеобластокластома). Б. Злокачественные. 1.
- 7. II. Хрящеобразующие опухоли. А. Доброкачественные. 1. Хондрома. 2. Остеохондрома (костно-хрящевой экзостоз). 3. Хондробластома (эпифизарная хондробластома). 4.
- 8. III. Гигантоклеточная опухоль (остеокластома). IV. Костномозговые опухоли. 1. Саркома Юинга. 2. Ретикулосаркома кости. 3. Лимфосаркома кости.
- 9. V. Сосудистые опухоли. A. Доброкачественные. 1. Гемангиома. 2. Лимфангиома. 3. Гломусная опухоль (гломангиома). Б. Промежуточные. 1.
- 10. VI. Другие соединительнотканные опухоли. А. Доброкачественные. 1. Десмопластическая фиброма. 2. Липома. Б. Злокачественные. 1. Фибросаркома. 2.
- 11. VII. Прочие опухоли. 1. Хордома. 2. «Адамантинома длинных костей». 3. Неврилеммома (шваннома, невринома). 4. Нейрофиброма. VIII.
- 12. Дифференциальная диагностика доброкачественных и злокачественных опухолей Доброкачественные Боли отсутствуют или незначительные. Растут медленно. Достигают иногда очень
- 13. Диагностика Доброкачественные опухоли небольших размеров могут не проявляться никакими симптомами и часто обнаруживаются случайно. Первичные злокачественные
- 14. Лечение Лечение доброкачественных опухолей, как правило, хирургическое, заключающейся в сегментарной или краевой резекции поражённого сегмента. В
- 15. Доброкачественные опухоли Остеома Остеома – доброкачественное опухолевидное образование, образующееся из высокодифференцированной костной ткани. Отличается крайне медленным
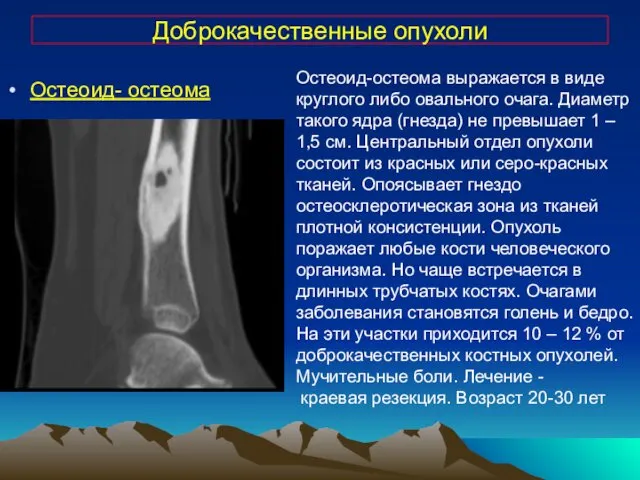
- 16. Доброкачественные опухоли Остеоид- остеома Остеоид-остеома выражается в виде круглого либо овального очага. Диаметр такого ядра (гнезда)
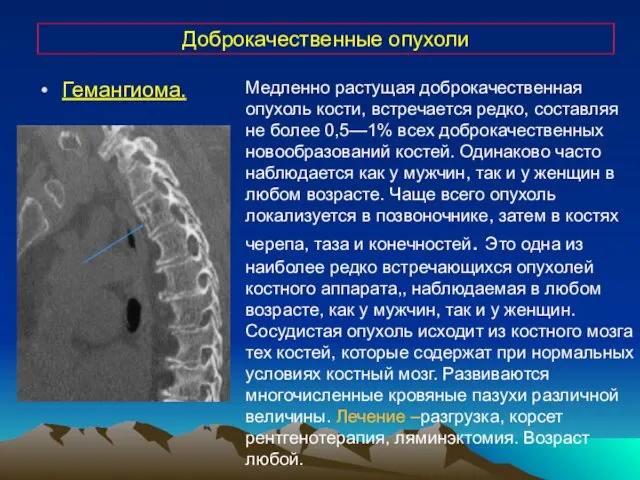
- 17. Доброкачественные опухоли Медленно растущая доброкачественная опухоль кости, встречается редко, составляя не более 0,5—1% всех доброкачественных новообразований
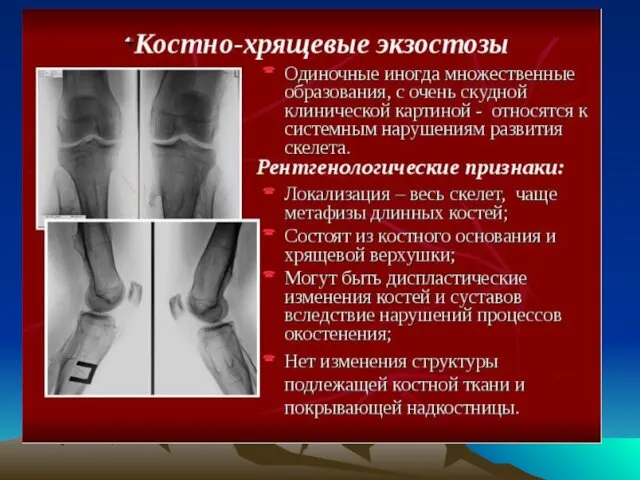
- 19. Множественная экзостозная болезнь
- 20. Пограничная опухоль. Остеобластокластома или гигантоклеточная опухоль. (аневризмальная киста). ОСТЕОБЛАСТОКЛАСТОМА (греч. osteon кость + blastos росток +
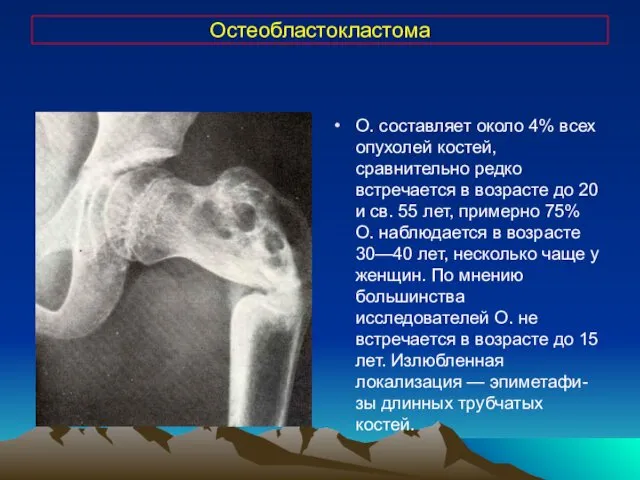
- 21. Остеобластокластома О. составляет около 4% всех опухолей костей, сравнительно редко встречается в возрасте до 20 и
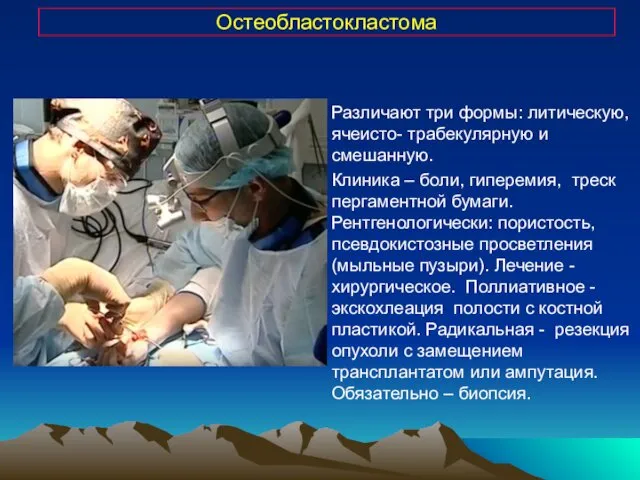
- 22. Остеобластокластома Различают три формы: литическую, ячеисто- трабекулярную и смешанную. Клиника – боли, гиперемия, треск пергаментной бумаги.
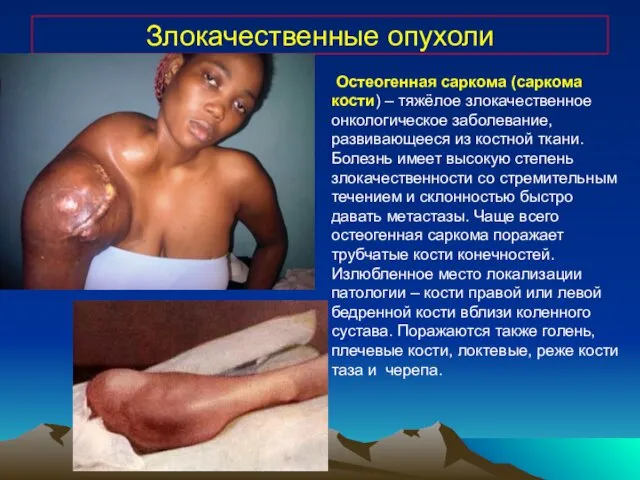
- 23. Злокачественные опухоли Остеогенная саркома (саркома кости) – тяжёлое злокачественное онкологическое заболевание, развивающееся из костной ткани. Болезнь
- 24. Остеогенная саркома Возраст – 10-14 лет. Остеосаркома сначала поражает кости, затем переходит на мягкие ткани, располагающиеся
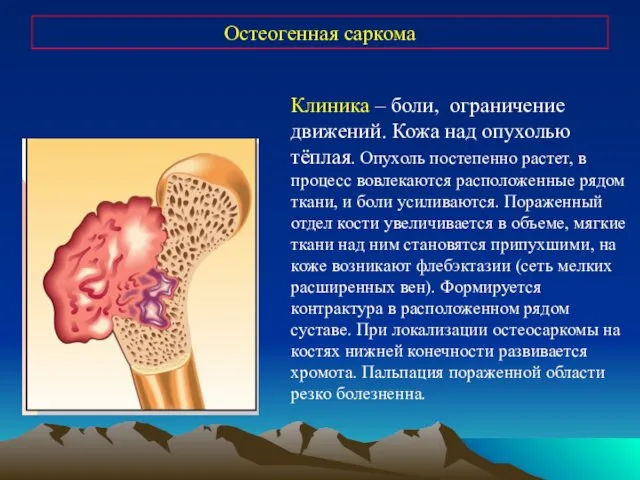
- 25. Остеогенная саркома Клиника – боли, ограничение движений. Кожа над опухолью тёплая. Опухоль постепенно растет, в процесс
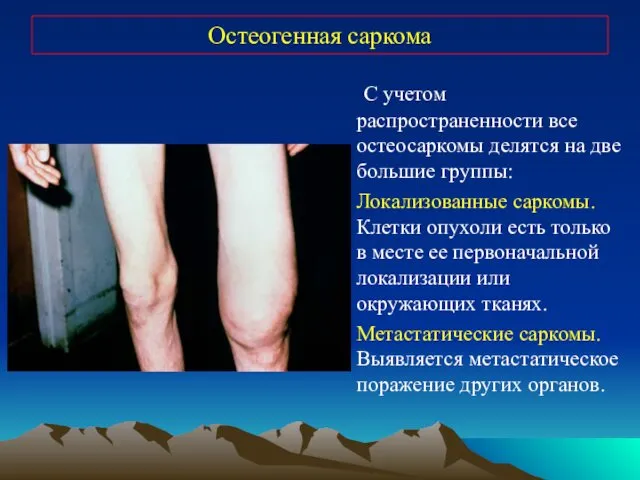
- 26. Остеогенная саркома С учетом распространенности все остеосаркомы делятся на две большие группы: Локализованные саркомы. Клетки опухоли
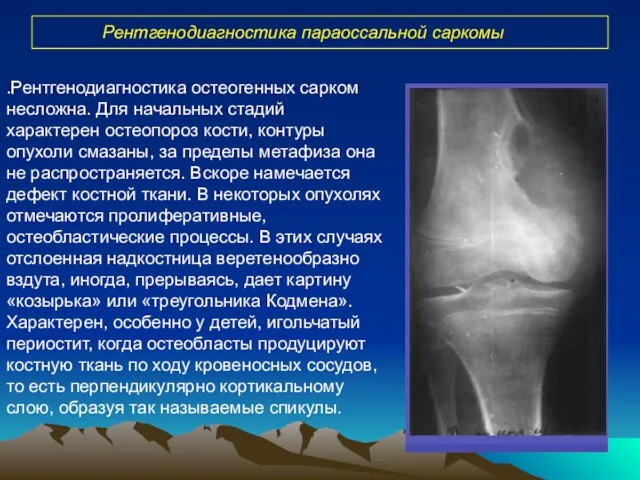
- 27. Рентгенодиагностика параоссальной саркомы .Рентгенодиагностика остеогенных сарком несложна. Для начальных стадий характерен остеопороз кости, контуры опухоли смазаны,
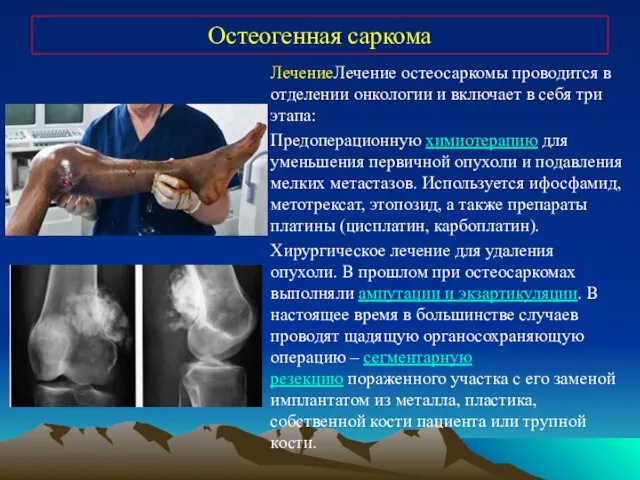
- 29. Остеогенная саркома ЛечениеЛечение остеосаркомы проводится в отделении онкологии и включает в себя три этапа: Предоперационную химиотерапию
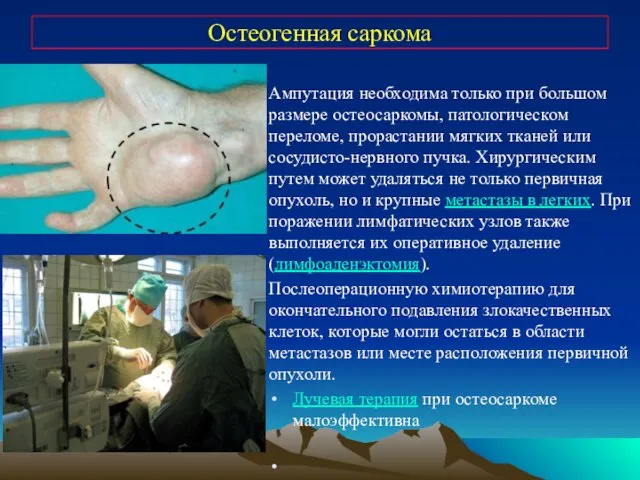
- 30. Остеогенная саркома Ампутация необходима только при большом размере остеосаркомы, патологическом переломе, прорастании мягких тканей или сосудисто-нервного
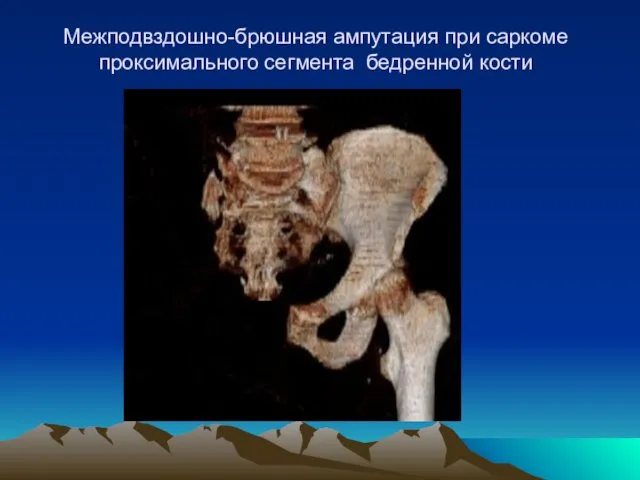
- 31. Межподвздошно-брюшная ампутация при саркоме проксимального сегмента бедренной кости
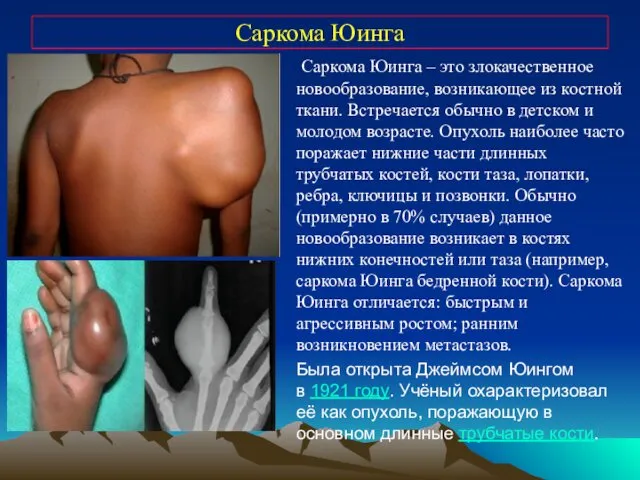
- 32. Саркома Юинга Саркома Юинга – это злокачественное новообразование, возникающее из костной ткани. Встречается обычно в детском
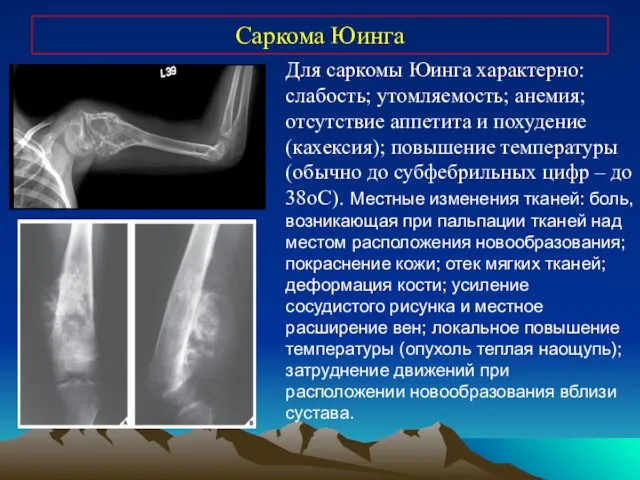
- 33. Саркома Юинга Для саркомы Юинга характерно: слабость; утомляемость; анемия; отсутствие аппетита и похудение (кахексия); повышение температуры
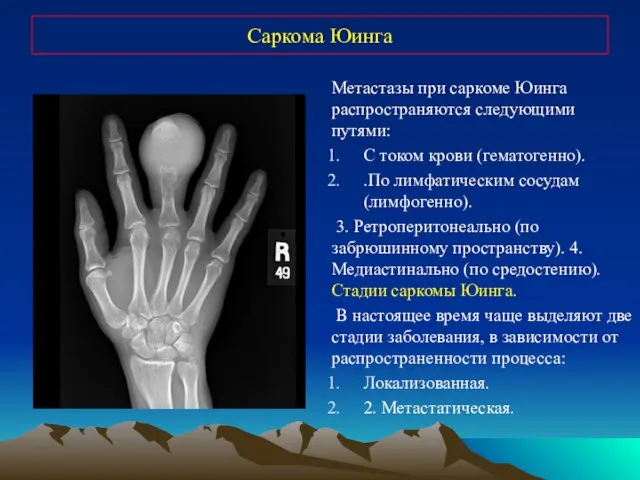
- 34. Саркома Юинга Метастазы при саркоме Юинга распространяются следующими путями: С током крови (гематогенно). .По лимфатическим сосудам
- 35. Саркома Юинга Лечение саркомы Юинга включает следующие методы: Консервативные: химиотерапия с использованием нескольких препаратов (винкристин, циклофосфан,
- 36. Хирургическое лечение не предупреждает метастазирование саркомы Юинга
- 37. Диагностика Саркомы Юинга Саркома Юинга подтверждается на основании данных следующих медицинских исследований: 1 Рентгенографическое обследование –
- 38. Рентгенодиагностика саркомы Юинга Преимущественно расположена в области метафизов/диафизов длинных трубчатых костей (60%) Менее часто в плоских
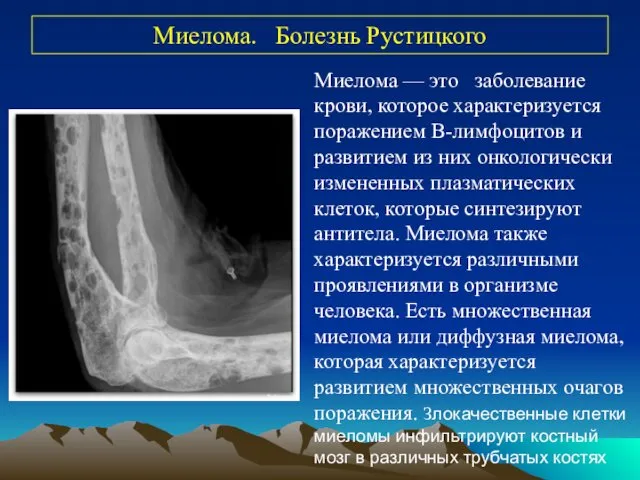
- 39. Миелома. Болезнь Рустицкого Миелома — это заболевание крови, которое характеризуется поражением В-лимфоцитов и развитием из них
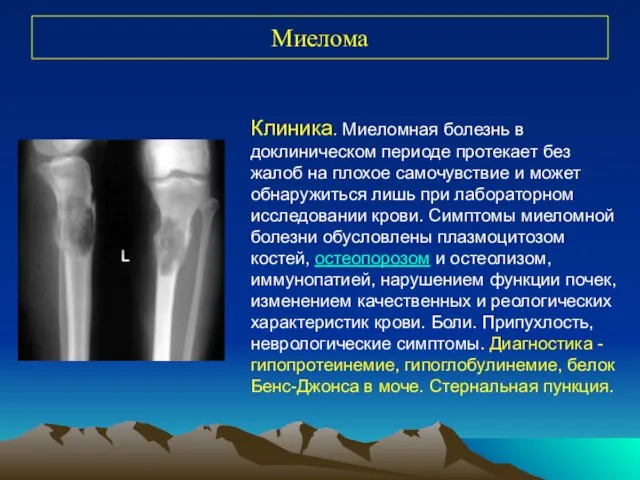
- 40. Миелома Клиника. Миеломная болезнь в доклиническом периоде протекает без жалоб на плохое самочувствие и может обнаружиться
- 41. Миелома Лечение множественной миеломы включает назначение химиопрепаратов и направлено на подавление клона опухолевых плазматических клеток с
- 42. На рентгенограммах множественные кистозные просветления иногда солитарного типа
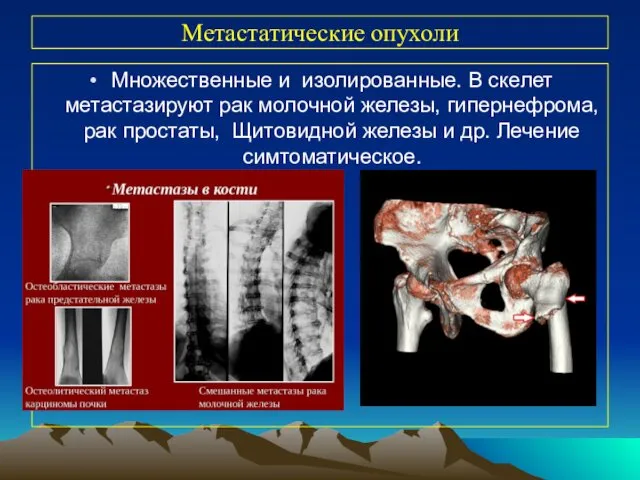
- 43. Метастатические опухоли Множественные и изолированные. В скелет метастазируют рак молочной железы, гипернефрома, рак простаты, Щитовидной железы
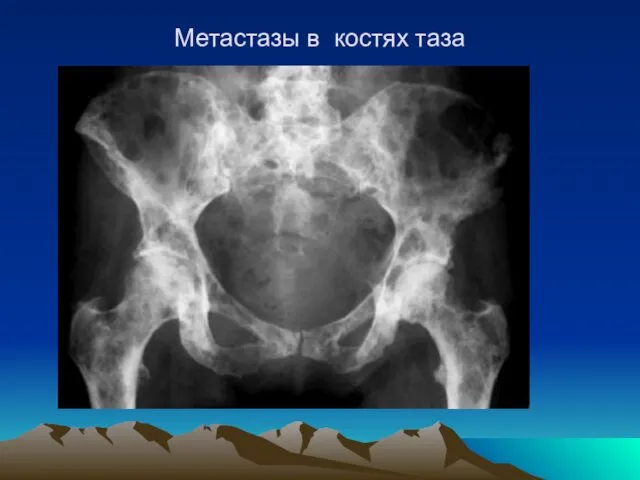
- 44. Метастазы в костях таза
- 45. Рентгенологическое исследование Радиоизотопная диагностика. Ядерные технологии Компьютерная томография ЯМР- томография Лабораторная диагностика: при доброкачественных опухолях сдвиги
- 48. Скачать презентацию


























 Андрология. Способность к всепоглощающей ипохондрической фиксации на своих половых органах
Андрология. Способность к всепоглощающей ипохондрической фиксации на своих половых органах Патология твердых тканей зуба некариозного происхождения. Классификация. Некариозные поражения, возникающие до прорезывания зуба
Патология твердых тканей зуба некариозного происхождения. Классификация. Некариозные поражения, возникающие до прорезывания зуба План исследования больного при заболеваниях системы дыхания
План исследования больного при заболеваниях системы дыхания Хроническая обструктивная болезнь лёгких
Хроническая обструктивная болезнь лёгких Альтернативные варианты ведения физиологических родов акушеркой
Альтернативные варианты ведения физиологических родов акушеркой Оперативное лечение пороков развития лица
Оперативное лечение пороков развития лица Инфекции, передающиеся половым путем
Инфекции, передающиеся половым путем Структура акушерского стационара. Интерпретация гравидограмм
Структура акушерского стационара. Интерпретация гравидограмм Транспортировка больных и пострадавших в машинах скорой помощи
Транспортировка больных и пострадавших в машинах скорой помощи Қазіргі карпульды анестетиктер. Түрлері. Клиникалық фармокологиялық сипаттамасы. Стоматологиядағы жергілікті инъекциялық
Қазіргі карпульды анестетиктер. Түрлері. Клиникалық фармокологиялық сипаттамасы. Стоматологиядағы жергілікті инъекциялық Презентация консилиума Доктор Борменталь
Презентация консилиума Доктор Борменталь Моноклонды антиденелер
Моноклонды антиденелер Хирургиялық стоматологиядағы дәлелді медицина
Хирургиялық стоматологиядағы дәлелді медицина Созылмалы жүрек жеткіліксіздігі
Созылмалы жүрек жеткіліксіздігі Нейронные сети в медицине
Нейронные сети в медицине Анализ ЭКГ
Анализ ЭКГ EKG Interpretation
EKG Interpretation Токсикология. Современная структура токсикологии
Токсикология. Современная структура токсикологии Биоритмы человека
Биоритмы человека Анемии
Анемии Рак поджелудочной железы
Рак поджелудочной железы Половые гормоны
Половые гормоны Роль ожирения в клинике внутренних болезней
Роль ожирения в клинике внутренних болезней Современные подходы к фармакотерапии ХВН с позиций коррекции эндотелиальной дисфункции
Современные подходы к фармакотерапии ХВН с позиций коррекции эндотелиальной дисфункции Актуальные проблемы комплексной реабилитации инвалидов на современном этапе
Актуальные проблемы комплексной реабилитации инвалидов на современном этапе Дифференциальная диагностика первичных злокачественных опухолей костей — сарком
Дифференциальная диагностика первичных злокачественных опухолей костей — сарком Острый гематогенный остеомиелит, эпифизарный остеомиелит
Острый гематогенный остеомиелит, эпифизарный остеомиелит Вирусные заболевания человека. Неклеточные формы жизни
Вирусные заболевания человека. Неклеточные формы жизни