Содержание
- 2. Содержание: Эпидемиология Классификация Этиология и патогенез Диагностика Алгоритмы лечебно-диагностической тактики при ОП
- 3. Острый панкреатит (ОП) – острое асептическое воспаление поджелудочной железы, в основе которого лежат процессы аутоферментативного некробиоза
- 4. Эпидемиология ОП – одно из самых распространенных острых хирургических заболеваний. В последние два десятилетия он составляет
- 5. Классификация ОП Савельева: Отечный (интерстициальный) панкреатит; 2. Стерильный панкреонекроз По распространенности – ограниченный и распространенный; По
- 6. Классификация, РОХ, 2014: Острый панкреатит лёгкой степени (встречается в 75-80 % случаев). При данной форме доминирующим
- 7. Острый панкреатит средней степени (встречается в 10-15 % случаев) обычно проявляется сразу после начала заболевания. Характеризуется
- 8. Острый панкреатит тяжёлой степени (встречается в 5-10 % случаев) обычно проявляется сразу после начала заболевания, быстро
- 9. Этиологические формы острого панкреатита: • алкогольный ( 40-50%); • билиарный (в том числе в сочетании с
- 10. Три различных механизма развития билиарного панкреатита (A) обструкция панкреатического протока желчным камнем. (Б) теория “общего канала”
- 11. Распространённость процесса (объём поражения по данным КТ): • интерстициальный отёк (множественные микроскопические некрозы, не визуализирующиеся по
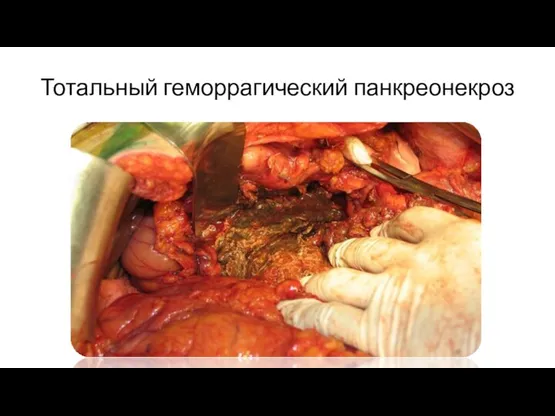
- 12. Тотальный геморрагический панкреонекроз
- 13. Осложнения ОП Инфицированные Асептические • ферментативный перитонит; • ферментативный гидроторакс; • острые жидкостные скопления; • ретроперитонеонекроз;
- 14. Осложнения ОП Системные осложнения: Другие осложнения ОП: • панкреатогенный шок при стерильном панкреонекрозе и его внутрибрюшных
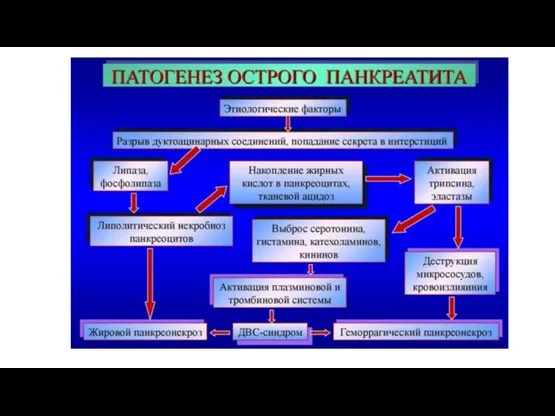
- 15. Патогенез ОП В эволюции ОП принято выделять начальную фазу – панкреатогенной токсемии ( 7-10 суток от
- 17. Диагностические критерии ОП Типичные этиологические, анамнестические и клинические данные Данные УЗИ Данные обзорной R-фии БП и
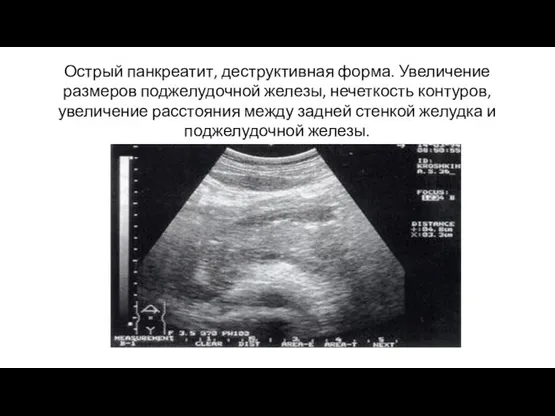
- 18. Острый панкреатит, деструктивная форма. Увеличение размеров поджелудочной железы, нечеткость контуров, увеличение расстояния между задней стенкой желудка
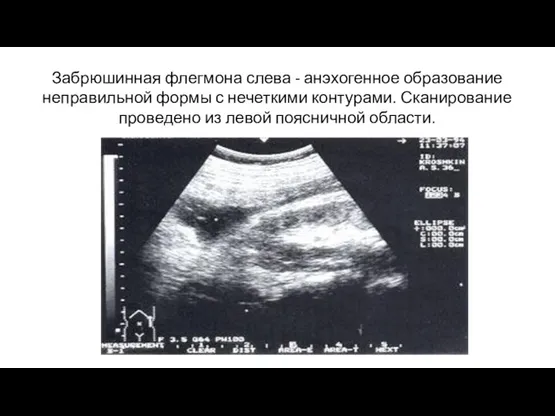
- 19. Забрюшинная флегмона слева - анэхогенное образование неправильной формы с нечеткими контурами. Сканирование проведено из левой поясничной
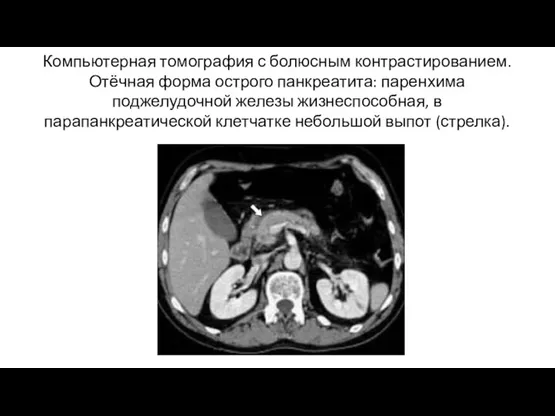
- 20. Компьютерная томография с болюсным контрастированием. Отёчная форма острого панкреатита: паренхима поджелудочной железы жизнеспособная, в парапанкреатической клетчатке
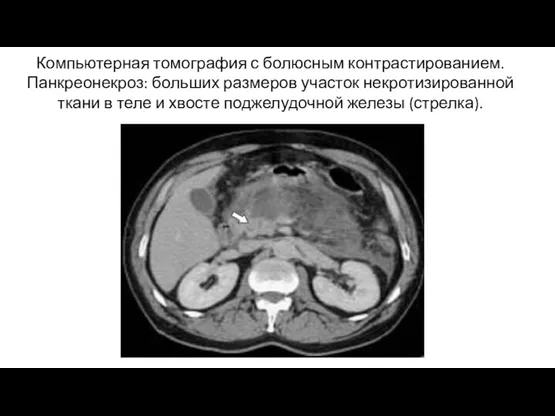
- 21. Компьютерная томография с болюсным контрастированием. Панкреонекроз: больших размеров участок некротизированной ткани в теле и хвосте поджелудочной
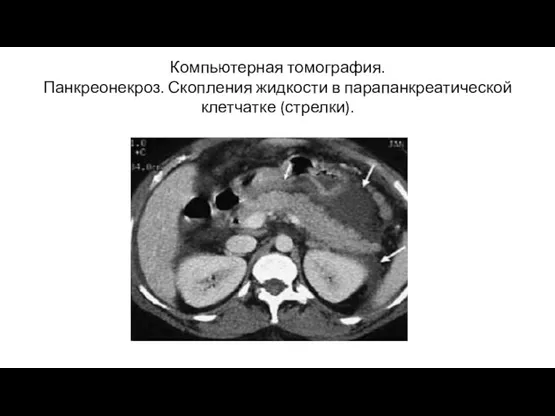
- 22. Компьютерная томография. Панкреонекроз. Скопления жидкости в парапанкреатической клетчатке (стрелки).
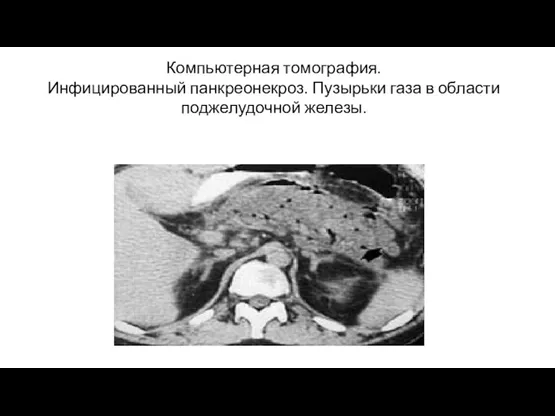
- 23. Компьютерная томография. Инфицированный панкреонекроз. Пузырьки газа в области поджелудочной железы.
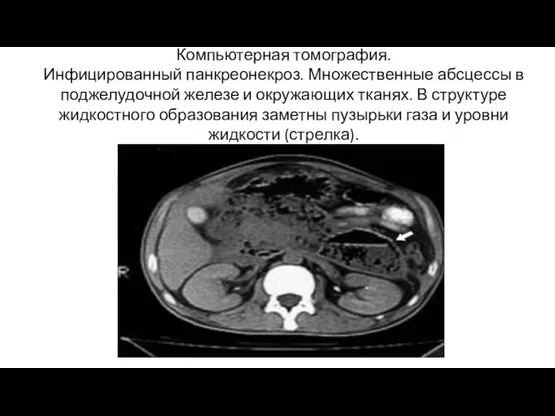
- 24. Компьютерная томография. Инфицированный панкреонекроз. Множественные абсцессы в поджелудочной железе и окружающих тканях. В структуре жидкостного образования
- 25. Алгоритмы лечебно-диагностической тактики
- 27. Лечебно-тактический алгоритм при легком ОП Голод Местная гипотермия Аспирация желудочного содержимого через зонд Устранение болевого синдрома
- 32. Скачать презентацию


















 Физическая реабилитация при переломах позвоночника в зависимости от вида перелома и его локализации
Физическая реабилитация при переломах позвоночника в зависимости от вида перелома и его локализации Системная красная волчанка
Системная красная волчанка Новая классификация эпилептических приступов и эпилепсий. Разбор клинического случая
Новая классификация эпилептических приступов и эпилепсий. Разбор клинического случая Гигиенические требования к планировке и содержания детских и подростковых учреждениях
Гигиенические требования к планировке и содержания детских и подростковых учреждениях Пневмонии у детей (классификация, этиология, патогенез, клиника, осложнения, патогенетическая терапия )
Пневмонии у детей (классификация, этиология, патогенез, клиника, осложнения, патогенетическая терапия ) Гастроэнтеролог деонтологиясы
Гастроэнтеролог деонтологиясы Продукт добровольного медицинского страхования Клещевой энцефалит
Продукт добровольного медицинского страхования Клещевой энцефалит Воспалительные заболевания позвоночника. Хирургическое лечение
Воспалительные заболевания позвоночника. Хирургическое лечение Хирургия. Учебная литература
Хирургия. Учебная литература Вплив стресових факторів на організм людини
Вплив стресових факторів на організм людини Аномалии конституции (диатезы) у детей
Аномалии конституции (диатезы) у детей Іш сүзегі. Шигеллез
Іш сүзегі. Шигеллез Врожденная кишечная непроходимость
Врожденная кишечная непроходимость Кәсіби аурулар клиникасына кіріспе
Кәсіби аурулар клиникасына кіріспе Farmakologia_17_2023_LS_Zheludochnye_Lektsia
Farmakologia_17_2023_LS_Zheludochnye_Lektsia Лабораторная диагностика. Преаналитические требования. Интерпретация результатов ОАК
Лабораторная диагностика. Преаналитические требования. Интерпретация результатов ОАК Гемофилия. Гемофилия А этиологиясы және патогенезі
Гемофилия. Гемофилия А этиологиясы және патогенезі Жүрек қарыншалары мен жүрекшелері гипертрофиясының визуальді диагностика әдістері
Жүрек қарыншалары мен жүрекшелері гипертрофиясының визуальді диагностика әдістері Брюшной тиф
Брюшной тиф Уход за ребенком первого года жизни
Уход за ребенком первого года жизни Студенти-медики як конкурентне середовище
Студенти-медики як конкурентне середовище Аллергиялық жағдайлар кезінде дамитын шұғыл жағдайлардың диагностикалық тізбегі және жедел жәрдемі
Аллергиялық жағдайлар кезінде дамитын шұғыл жағдайлардың диагностикалық тізбегі және жедел жәрдемі Алиментарные заболевания
Алиментарные заболевания Патофизилогия системы дыхания
Патофизилогия системы дыхания Бесплодный брак
Бесплодный брак Сбор анамнеза стоматологического больного и описание локального статуса курируемого больного
Сбор анамнеза стоматологического больного и описание локального статуса курируемого больного Северо-восточный федеральный университет им. М.К. Аммосова. Медицинский институт
Северо-восточный федеральный университет им. М.К. Аммосова. Медицинский институт Развитие репродуктивной системы женщины
Развитие репродуктивной системы женщины