Содержание
- 2. выделяют 5 видов рака почки: светлоклеточный (60–85%), хромофильный (папиллярный) (7–14%), хромофобный (4–10%), онкоцитарный (2–5%) рак собирательных
- 3. Клиника Классическая триада симптомов гематурия боль пальпируемая опухоль 6-12% случаев, характерна для 3-4 стадии рака почки
- 4. Возможные симптомы Паранеопластический синдром ( 30% больных): гипертония, кахексия, гипертермия, нейромиопатия, амилоидоз, повышение СОЭ, анемия, нарушение
- 5. Диагностика Ультразвуковое исследование забрюшинного пространства (почек, надпочечников, забрюшинных лимфатических узлов, магистральных сосудов) Экскреторная урография Компьютерная томография
- 6. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА - абсцесс или карбункул - солитарная киста - поликистоз - паранефрит - туберкулез -
- 7. Классификация: TNM (2002) Т – первичная опухоль Тх – первичная опухоль не может быть оценена То
- 8. Т3а – опухолевая инвазия надпочечника или паранефральной клетчатки в пределах фасции Героты Т3b – опухоль распространяется
- 9. N – регионарные лимфатические узлы Nх - регионарные лимфатические узлы не могут быть оценены Nо –
- 10. Группировка по стадиям Стадия I Т1 No Mo Стадия II T2 No Mo Стадия III T1
- 11. Гистологические подтипы Светлоклеточный рак (80-90%) Папиллярный рак (10-15%) Хромофобный рак (4-5%)
- 12. Лечение: Радикальная нефрэктомия - Органосохраняющее лечение Показания: Абсолютные – единственная почка (анатомически или функционально). Относительные –
- 13. Эмболизация показана только: - у пациентов с профузной макрогематурией, которые не могут перенести хирургического лечения в
- 14. Системная терапия при ПКР Химиотерапия В связи с тем что ПКР развивается из проксимальных канальцев собирательной
- 15. Иммунотерапия Интерферон-альфа в монорежиме и сочетании с бевацизумабом Интерлейкин-2 Ингибиторы ангиогенеза Сорафениб (нексавар) Сунитиниб (Сутент) Бевацизумаб
- 16. Выполняют с целью купирования болевого синдрома, обусловленного отдаленными метастазами при невозможности удаления метастазов хирургическим путем и
- 17. Доброкачественная гиперплазия простаты
- 18. Согласно Isaacs et Coffey, ДГП выявляется более чем у 90% мужчин старше 80 лет. Эти же
- 19. Обязательные диагностические приёмы при первом обращении больного с СНМП (LUTS): Сбор анамнеза заболевания. Оценка симптомов: Международная
- 21. Ультразвуковая диагностика ДГПЖ
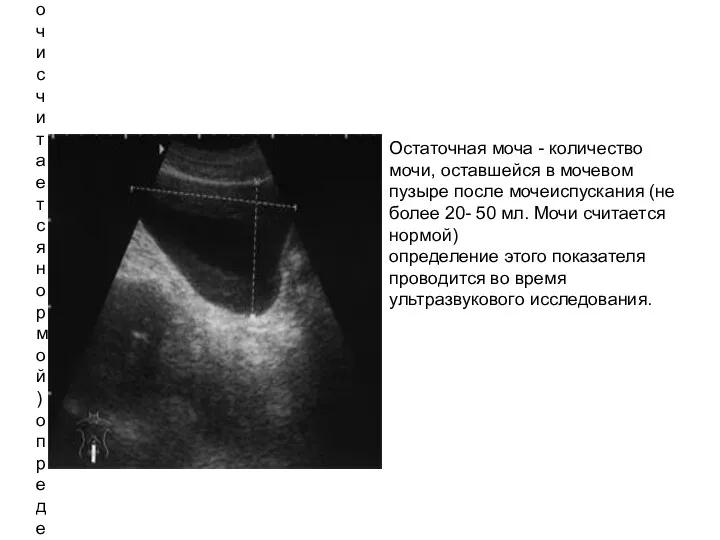
- 22. Остаточная моча - количество мочи, оставшейся в мочевом пузыре после мочеиспускания (не более 20- 50 мл.
- 23. Заболевания, проявляющиеся симптоматикой со стороны нижних мочевых путей(LUTS) Обструктивные симптомы: Заболевания, вызывающие инфравезикальную обструкцию в частности:
- 24. Международная система суммарной оценки симптомов при заболеваниях предстательной железы (IPSS).
- 25. Качество жизни в связи с имеющимися расстройствами мочеиспускания (QOL).
- 26. Строение предстательной железы
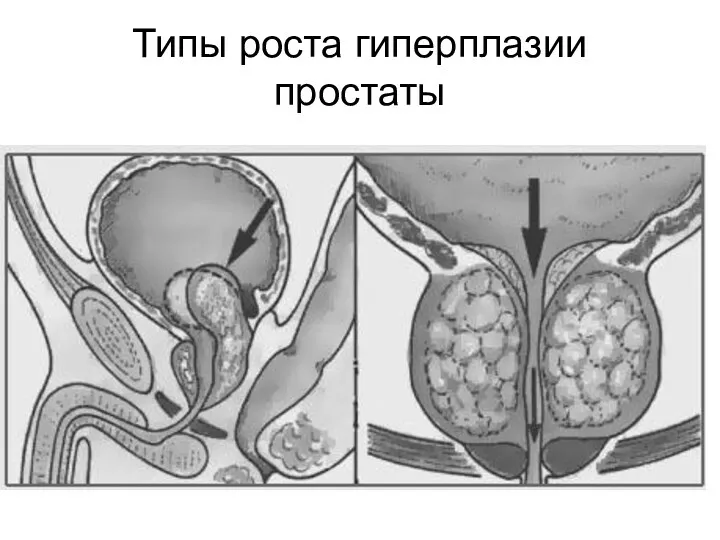
- 28. Типы роста гиперплазии простаты
- 29. Консервативная терапия Ингибиторы 5а-редуктазы Блокаторы а-адренорецепторов Фитотерапевтические средства
- 30. Согласно рекомендациям 3-го совещания Международного согласительного комитета по проблеме ДГП абсолютными показаниями к хирургическому лечению ДГП
- 32. Число больных, оперированных по абсолютным показаниям (данные литературы) (%)
- 33. Чреспузырная аденомэктомия предпочтительна при объеме простаты более 80см.куб при сочетании ДГП с дивертикулом или опухолью больших
- 34. Вариант, представлен в Textbook of bening prostatic hyperplasia (Edit by Roger Kirby, John D Mc Connell,
- 35. Регулировка выработки тестостерона Андрогены надпочечников Жировая ткань, мышцы Кровяное русло Надпочечники ЛГ АКТГ ЛГРГ Кортикотропин Клетки
- 36. Рак предстательной железы
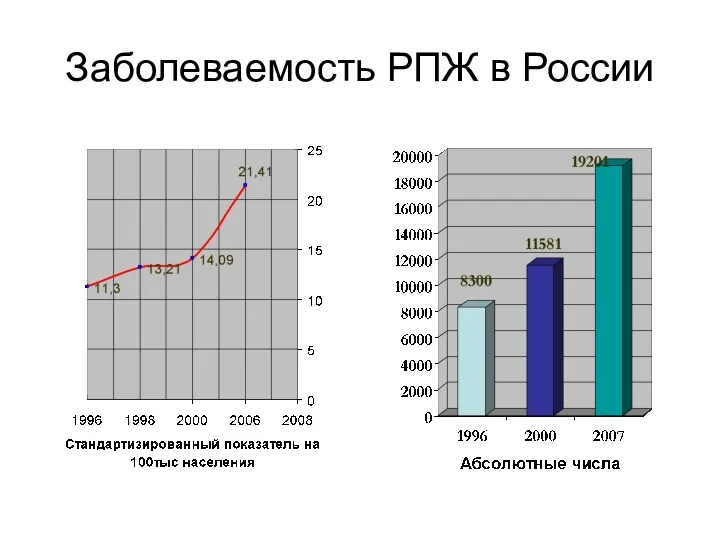
- 37. Заболеваемость РПЖ в России
- 38. Темпы прироста онкологических заболеваний в России с 1996г по 2006г. Рак предстательной железы 128,26% Рак почки
- 39. Динамика смертности от РПЖ мужчин в России (стандартизованные показатели на 100 0000 населения с 1997-2006 гг.)
- 40. Выявляемость по стадиям РПЖ в России и США Zinner N.R, et al. Everyonе is Guide to
- 41. Факторы риска пожилой возраст этническое происхождение наследственность
- 42. Пальцевое ректальное исследование Всегда доступный метод диагностики, проводится всем больным Субъективная оценка данных Результаты зависят от
- 43. ПСА Вероятность обнаружения РПЖ при значении ПСА Из числа диагностированных в 82% будет локализованная, а в
- 44. ПСА Benson & Olsson et al 1994 Chamberlain et al 1997 Mettlin et al 1999 Smith
- 45. Гипоэхогенный очаг в левой доле при ТРУЗИ
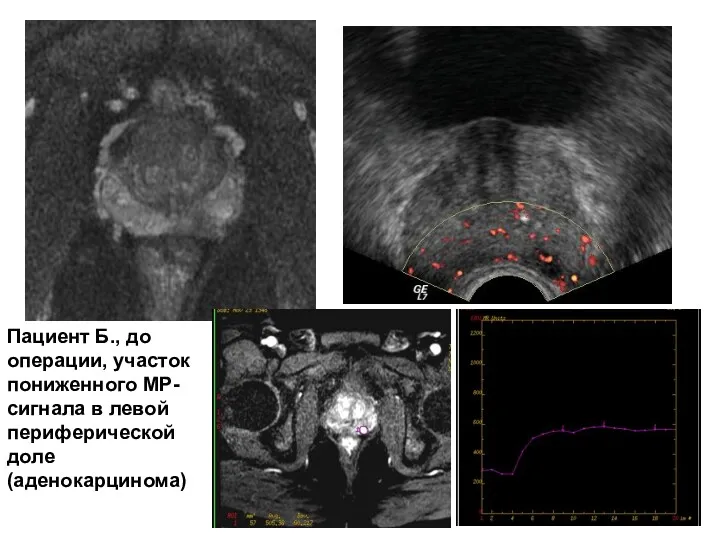
- 46. Пациент Б., до операции, участок пониженного МР-сигнала в левой периферической доле (аденокарцинома)
- 47. Выявление РПЖ
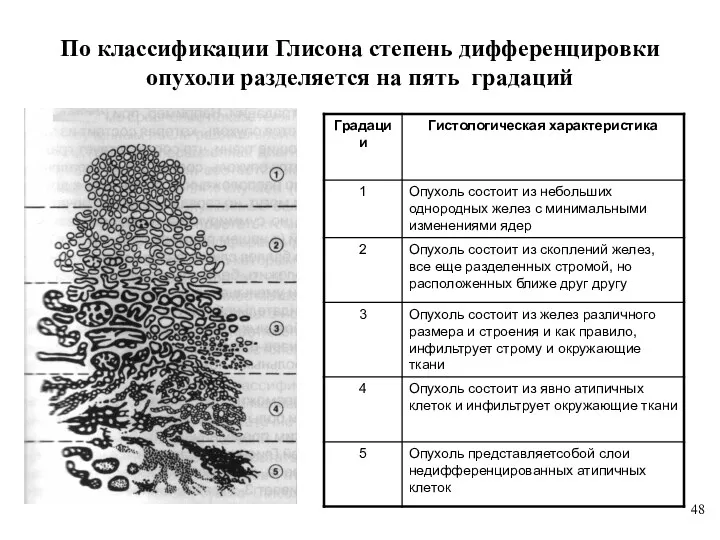
- 48. По классификации Глисона степень дифференцировки опухоли разделяется на пять градаций
- 49. КЛАССИФИКАЦИЯ ПО ГРАДАЦИИ ГЛИСОНА
- 50. Классификация Т – первичная опухоль Тх – недостаточно данных для определения первичной опухоли Т0 – первичная
- 51. N – регионарные лимфатические узлы Nх – недостаточно данных для определения статуса лимфатических узлов N0 –
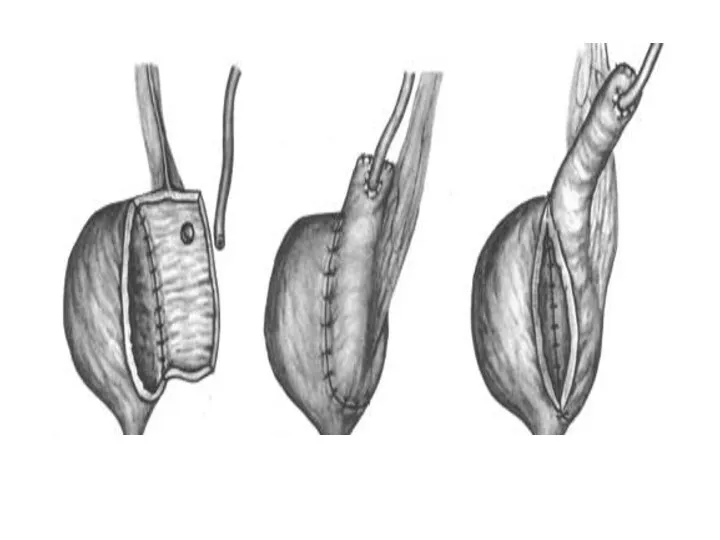
- 52. Радикальное лечение локализованного РПЖ Простатэктомия: Открытая позадилонная простатэктомия Лапароскопическая простатэктомия Открытая промежностная простатэктомия Робототехника Лучевая терапия
- 53. У больных локализованным РПЖ и значении ПСА до 10 нг/мл, а суммы Глисона ≤ 6, вероятность
- 54. Стандартная лимфаденэктомия Удаление клетчатки по ходу наружных подвздошных сосудов и из запирательной ямки Вероятность осложнений Heidenreich
- 55. Расширенная лимфаденэктоми Включает удаление наружной подвздошной, запирательной, внутренней подвздошной и пресакральной клетчатки. Возникновение интраоперационных осложнений до
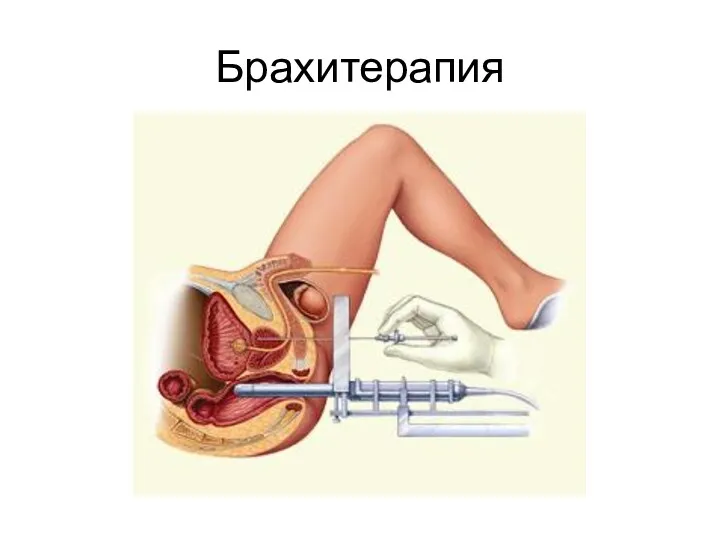
- 56. Брахитерапия
- 59. Гормональная терапия Гормональная терапия рака предстательной железы может проводиться в режимах: Самостоятельная терапия - неоадъювантная и
- 60. Группы лекарственных веществ, применяемых для гормональной терапии. Нестероидные антиандрогены (флутамид (флуцином), ципротерон, нилутамид (анандрон), бикалутамид (касодекс)).
- 61. Рак мочевого пузыря
- 62. Степень анаплазии (ВОЗ, 2004г.) Уротелиальная папиллома Папиллярное уротелиальное новообразование с низким потенциалом злокачественности Высокодифференцированная папиллярная уротелиальная
- 63. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ(TNM). ОПУХОЛЕЙ МОЧЕВОГО ПУЗЫРЯ Т - первичная опухоль мочевого пузыря TX - первичная опухоль не
- 64. N - регионарные лимфоузлы Nx - регионарные лимфоузлы не могут быть оценены N0 - нет поражения
- 65. М - отдалённые метастазы Мх - отдалённые метастазы не могут быть оценены М0 - отсутствие отдаленных
- 66. ГРУППИРОВКА ПО СТАДИЯМ
- 67. ДИАГНОСТИКА РАКА МОЧЕВОГО ПУЗЫРЯ Цитологическое исследование осадка мочи Уретроцистоскопия с биопсией Опухолевые маркеры УЗИ: -Трансабдоминальное -Трансректальное
- 68. УЗИ опухоли мочевого пузыря
- 69. БЦЖ терапия Интерферон-a (интерлейкин-2 терапия) (РОНКОЛЕЙКИН) Внутрипузырная химиотерапия Митомицин С Доксорубицин Эпирубицин Гемцитабин Фотодинамическая терапия Лучевая
- 72. Общепринятые показания к выполнению радикальной цистэктомии Тотальное или субтотальное поражение опухолью Рак in situ, резистентный к
- 73. Опухоль мочевого пузыря (макропрепарат)
- 74. Способы отведения мочи Инконтинентные методы: Кондуиты (Повздошный,Тощий,Сигмовидный ) уретерокутанеостомия Континентные методы: С использованием сфинктера ануса (уретеросигмостомия,
- 76. Скачать презентацию


































































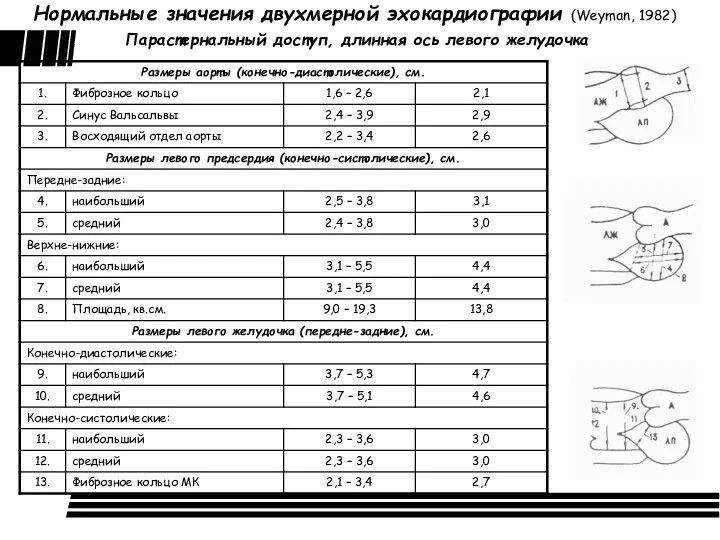 Нормальные значения двухмерной эхокардиографии
Нормальные значения двухмерной эхокардиографии Острые респираторные вирусные инфекции
Острые респираторные вирусные инфекции Пульмонологиядағы шүғыл көмек. Ситуациялыќ есеп № 1
Пульмонологиядағы шүғыл көмек. Ситуациялыќ есеп № 1 Лекарственные средства для лечения заболеваний желудочно-кишечного тракта
Лекарственные средства для лечения заболеваний желудочно-кишечного тракта Бедеулікті емдеудегі қазіргі репродуктивтік технологиялар
Бедеулікті емдеудегі қазіргі репродуктивтік технологиялар Здоровый образ жизни. Медико – профилактическое направление здравоохранения. Виды профилактики
Здоровый образ жизни. Медико – профилактическое направление здравоохранения. Виды профилактики Восстановление волос
Восстановление волос Тәуліктік ph-метрия
Тәуліктік ph-метрия Пирсинг и татуировки глазами подростков
Пирсинг и татуировки глазами подростков Юридические способы защиты интересов медицинской организации в спорах с пациентами
Юридические способы защиты интересов медицинской организации в спорах с пациентами Йододефицитные состояния в клинике внутренних болезней
Йододефицитные состояния в клинике внутренних болезней Сестринский уход за стомированным пациентом. Лекция №11
Сестринский уход за стомированным пациентом. Лекция №11 Предраковые заболевания и рак ободочной кишки
Предраковые заболевания и рак ободочной кишки Методика диагностики заболеваний системы кроветворения
Методика диагностики заболеваний системы кроветворения Санитарлық-гигиеналық және эпидемияға қарсы шараларды ұйымдастыру негіздері
Санитарлық-гигиеналық және эпидемияға қарсы шараларды ұйымдастыру негіздері Акушерские кровотечения
Акушерские кровотечения Человек и его здоровье. Осанка школьника
Человек и его здоровье. Осанка школьника Внутриротовая рентгенография в ветеринарной стоматологии
Внутриротовая рентгенография в ветеринарной стоматологии Физиологический послеродовой период и помощь родильнице
Физиологический послеродовой период и помощь родильнице Алгоритм обработки пациента при чесотке
Алгоритм обработки пациента при чесотке Организация медицинской помощи первичного звена здравоохранения по принципу общей врачебной практики
Организация медицинской помощи первичного звена здравоохранения по принципу общей врачебной практики Первая помощь при неотложных состояниях
Первая помощь при неотложных состояниях Диагностика климактерической кардиомиопатии; тактика ведения, лечение
Диагностика климактерической кардиомиопатии; тактика ведения, лечение Кора головного мозга. Симптомы поражения
Кора головного мозга. Симптомы поражения Чувствительная иннервация внутренних органов
Чувствительная иннервация внутренних органов Клинические случаи в практике врача стоматолога
Клинические случаи в практике врача стоматолога Оттискные материалы. Оттиски
Оттискные материалы. Оттиски Клинико-фармакологические подходы к выбору лекарственных средств при артериальной гипертензии, сердечной недостаточности
Клинико-фармакологические подходы к выбору лекарственных средств при артериальной гипертензии, сердечной недостаточности