Слайд 2

ПРИЧИНЫ КРОВОТЕЧЕНИЙ (2 половина беременности)
Предлежание плаценты
ПОНРП
Травмы и варикозное расширение
вен влагалища
Заболевания шейки матки
Начавшиеся преждевременные роды или поздний выкидыш
Заболевания крови
Слайд 3

ПЕРЕСТРОЙКА ГЕМОДИНАМИКИ ВО ВРЕМЯ БЕРЕМЕННОСТИ
ОЦК ВОЗРАСТАЕТ НА 40 – 60 %
СЕРДЕЧНЫЙ
ВЫБРОС ВОЗРАСТАЕТ НА 40 – 50 %
САД МЕНЯЕТСЯ ВО ВРЕМЯ БЕРЕМЕННО-СТИ
Слайд 4

СИСТЕМА ГЕМОСТАЗА
Снижение гематокрита Увеличение фибриногена Повышение активности прокоагулянтов и
тромбоцитов
Слайд 5

ПРИЧИНЫ СРЫВА АДАПТАЦИИ
Экстрагенитальные заболевания Преэклампсия Анемии
Слайд 6

ОТЛИЧИЯ АКУШЕРСКИХ КРОВОТЕЧЕНИЙ
Массивность Внезапность
Слайд 7

Характерным является дефицит ОЦК и его несоответствие сосудистому руслу
Нарушение гемостаза
Тканевая гипоксия
Слайд 8

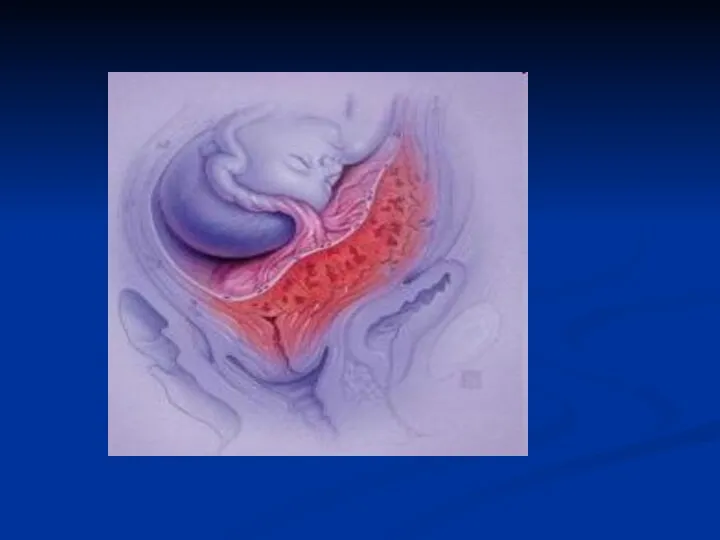
Предлежание плаценты – прикрепление плаценты над каналом шейки матки
перед предлежащей частью плода.
Слайд 9
Слайд 10

При предлежании плаценты отмечается высокая перинатальная смертность, достигающая 7— 25 %.
Это обусловлено более высокой частотой преждевременных родов (недоношенность новорожденных, развитие синдрома дыхательных расстройств), ФПН, неправильным положением и предлежанием плода.
Материнская смертность от кровотечения и геморрагического шока достигает 3 %.
Слайд 11

КОД ПО МКБ-10
О44 Предлежание плаценты.
О44.0 Предлежание плаценты, уточнённое как без кровотечения.
Низкое прикрепление плаценты, уточнённое как без кровотечения.
О44.1 Предлежание плаценты с кровотечением. Низкое прикрепление плаценты без дополнительных указаний или с
кровотечением. Предлежание плаценты (краевое, частичное, полное) без дополнительных указаний или с кровотечением.
Слайд 12

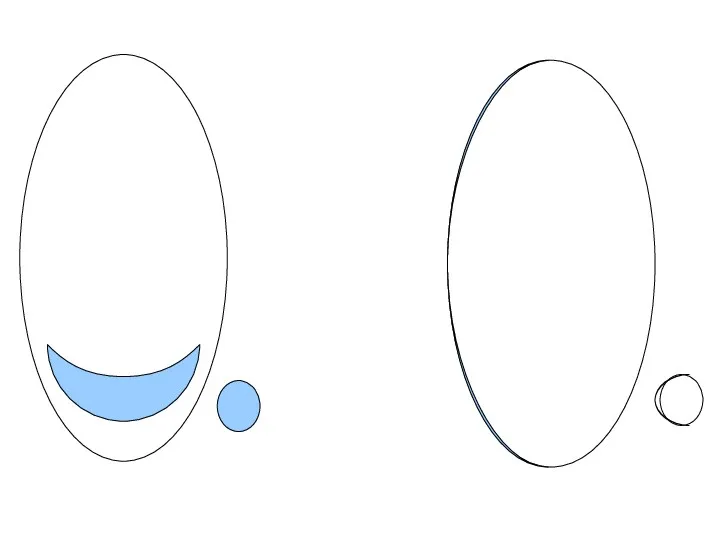
КЛАССИФИКАЦИЯ
Во время беременности различают:
· полное предлежание — плацента полностью перекрывает внутренний
зев;
· неполное (частичное) предлежание — внутренний зев перекрыт частично или плацента нижним краем доходит до него;
· низкое предлежание — плацента расположена на расстоянии 7 см и менее от внутреннего зева.
Слайд 13

Вариант предлежания плаценты согласно данным трансвагинальной эхографии.
I степень: плацента расположена
в нижнем сегменте, край плаценты достигает внутреннего зева, но расположен на
расстоянии не менее 3 см от него;
II степень: нижний край плаценты достигает внутреннего зева шейки матки, но не перекрывает его;
Слайд 14

Вариант предлежания плаценты согласно данным трансвагинальной эхографии.
III степень: нижний край
плаценты перекрывает внутренний зев, переходя на противоположную часть нижнего сегмента, при этом расположение плаценты на передней и задней стенке матки асимметрично;
IV степень: плацента симметрично расположена на передней и задней стенках матки, перекрывает внутренний зев своей центральной частью.
Слайд 15
Слайд 16

ПРИЧИНЫ ПРЕДЛЕЖАНИЯ ПЛАЦЕНТЫ
МАТОЧНЫЙ ФАКТОР(дисттрофические изменения слизистой матки) ПЛОДОВЫЙ ФАКТОР(снижение протеолитических
свойств плодного яйца)
Слайд 17

Современные исследования свидетельствуют о том, что первопричиной предлежания и аномального прикрепления
плаценты являются бластопатии, возникающие на фоне особенностей строения маточной стенки (в основном дистрофических изменений) после перенесенных внутриматочных вмешательств.
Слайд 18

Патология бластогенеза, кроме нарушения гаметогенеза, включает в себя все патологические процессы
в бластоцисте, в том числе возникающие при ее имплантации в эндометрий в течение первых 12-15 суток после оплодотворения. Идет нарушение глубины имплантации бластоцисты.
Глубокая имплантация бластоцисты приводит, прежде всего, к формированию аномальных форм плаценты, таких как двудолевая, окончатая, поясная, окруженная ободком, валиком.
Слайд 19

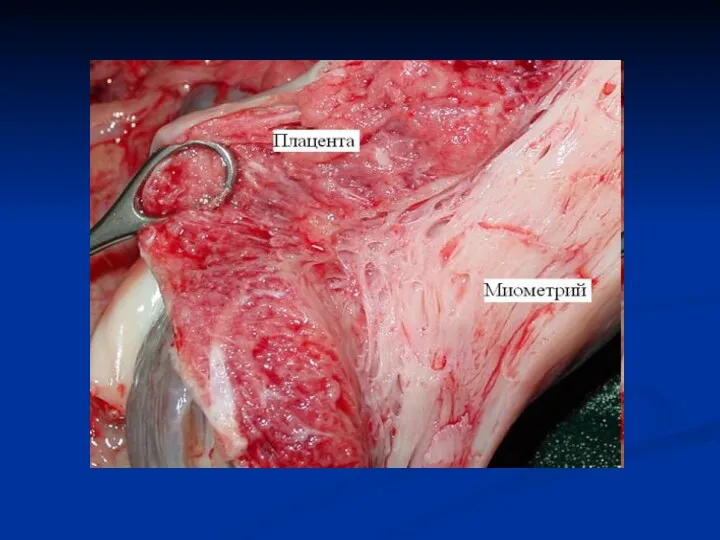
Более серьезной формой глубокой имплантации является аномальное прикрепление плаценты. Вследствие особенностей
строения мышечной и слизистой оболочек нижнего сегмента матки ворсины плаценты проникают глубже, чем при ее локализации в теле матки. В связи с этим часто возникает плотное прикрепление (placenta adhaerens), иногда истинное приращение плаценты. В результате нижний сегмент матки превращается в своеобразную кавернозную ткань, которая плохо сокращается и легко травмируется; процесс отслойки плаценты в родах нарушается, что приводит к маточному кровотечению и возникновению геморрагического шока.
Слайд 20
Слайд 21

Группы риска:
• с отягощенным акушерско-гинекологическим анамнезом (многочисленные аборты, диагностические выскабливания, осложненные
роды);
• с перенесенными ранее оперативными вмешательствами на матке;
• с нарушениями нейроэндокринной регуляции менструального цикла;
Слайд 22

Группы риска:
• с гипоплазией гениталий;
• с воспалительными заболеваниями органов репродуктивной системы;
•
с миомой матки;
• с эндометриозом;
• с патологией шейки матки.
Слайд 23

Беременность при предлежании плаценты нередко осложняется угрозой прерывания, что, обусловлено теми
же причинами, что и возникновение аномального расположения плаценты. Для беременных с предлежанием плаценты характерно наличие артериальной гипотонии, которая встречается в 25—34 % наблюдений.
Слайд 24

Предлежание плаценты часто сопровождается фетоплацентарной недостаточностью, гипоксией плода и задержкой его
развития. Отслоившаяся часть плаценты выключается из общей системы маточно-плацентарного кровообращения и не участвует в газообмене.
Слайд 25

Клиника
- кровотечение:
• всегда наружное; поэтому визуально определенный объем кровопотери соответствует
состоянию беременной;
• внезапное;
• алой кровью;
• без видимой внешней причины;
• не сопровождается какими-либо болевыми ощущениями;
Слайд 26

Клиника
- кровотечение:
• часто начинается в покое, ночью (беременная просыпается «в
луже крови»);
• внезапно может прекратиться;
• обязательно повторяется.
• развитие признаков дистресса плода соответствует объему наружной кровопотери.
Слайд 27

КРОВОТЕЧЕНИЕ ПРИ ПРЕДЛЕЖАНИИ ПЛАЦЕНТЫ НЕПРЕДСКАЗУЕМО И НЕПРЕДОТВРАТИМО И ПРЕДСТАВЛЯЕТ УГРОЗУ ЖИЗНИ
И ЗДОРОВЬЮ МАТЕРИ И ПЛОДУ.
Слайд 28

КРОВОТЕЧЕНИЕ ВОЗНИКАЕТ ВСЛЕДСТВИИ ОТСЛОЕНИЯ ПЛАЦЕНТЫ ОТ СТЕНКИ МАТКИ ПРИ СОКРАЩЕНИИ
МЫШЕЧНЫХ ВОЛОКОН НИЖНЕГО СЕГМЕНТА. КРОВЬ ТЕРЯЕТ МАТЬ.
Слайд 29

КРОВОТЕЧЕНИЕ ОСТАНАВЛИВАЕТСЯ ПО ОКОНЧАНИЮ СОКРАЩЕНИЯ МЫШЦ, ТРОМБОЗА СОСУДОВ И ПРЕКРАЩЕНИЯ ОТСЛОЙКИ
ПЛАЦЕНТЫ.
Слайд 30

ПЛОД КРОВЬ НЕ ТЕРЯЕТ, НО ЕМУ УГРОЖАЕТ ГИПОКСИЯ, т.к. ОТСЛОИВШАЯСЯ
ПЛАЦЕНТА НЕ УЧАСТВУЕТ В ГАЗООБМЕНЕ.
Слайд 31

Диагностика.
▲ Жалобы пациентки (появление наружного маточного кровотечения, особенно повторного с учетом
его особенностей).
▲ Данные анамнеза (наличие факторов риска).
▲ Результаты наружного акушерского исследования (ВСДМ всегда выше, чем должна быть в данный срок беременности из-за высокого расположения предлежащей части плода), обнаружение косого или поперечного положения плода.
Слайд 32

Диагностика.
▲ Выявление при аускультации шума сосудов плаценты в нижнем сегменте матки
(место прикрепления плаценты).
▲ Следует осмотреть стенки влагалища и шейку матки при помощи зеркал для исключения травмы, патологии шейки матки (полип, опухоль шейки матки и др.).
▲ Данные влагалищного исследования. При полном предлежании плаценты и закрытом наружном зеве через своды предлежащая часть не определяется.
Слайд 33

ДИАГНОСТИКА
УЗИ ПРИ УМЕРЕННО НАПОЛНЕННОМ МОЧЕВОМ ПУЗЫРЕ.
Слайд 34

ДИАГНОСТИКА
ЕСЛИ ПРИ УЗИ ВЫЯВЛЕНО ПОЛНОЕ ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ, ВЛАГАЛИЩНОЕ ИССЛЕДОВАНИЕ ПРОВОДИТЬ
НЕ СЛЕДУЕТ.
Слайд 35

ПРИ НЕВОЗМОЖНОСТИ УЗИ ОСМОТР В ЗЕРКАЛАХ ШЕЙКИ МАТКИ И ВЛАГАЛИЩА, БИМАНУАЛЬНОЕ
ИССЛЕДОВАНИЕ ПРОВОДИТЬ ТОЛЬКО В УСЛОВИЯХ РАЗВЁРНУТОЙ ОПЕРАЦИОННОЙ.
Слайд 36

ТАКТИКА ВЕДЕНИЯ БЕРЕМЕННОСТИ
При предлежании плаценты устанавливают:
· наличие или отсутствие кровяных выделений;
·
интенсивность кровотечения;
· срок гестации.
Слайд 37

ТАКТИКА ВЕДЕНИЯ БЕРЕМЕННОСТИ
ЛЮБОЙ СЛУЧАЙ АНТЕНАТАЛЬНОГО КРОВОТЕЧЕНИЯ – ПОКАЗАНИЕ ДЛЯ СРОЧНОЙ
ГОСПИТАЛИЗАЦИИ.
Слайд 38

ТАКТИКА ВЕДЕНИЯ БЕРЕМЕННОСТИ
При обильных кровяных выделениях показано срочное родоразрешение — чревосечение
и КС, независимо от срока гестации.
При ультразвуковой диагностике предлежания плаценты и отсутствии кровяных выделений во II триместре беременности пациентку наблюдают в женской консультации.
Слайд 39

Показаниями к кесареву сечению в экстренном порядке независимо от срока беременности
являются:
• повторяющиеся кровопотери, объем которых превышает 200 мл;
• сочетание небольшой кровопотери с анемией и гипотонией;
• одномоментная кровопотеря (250 мл и более);
• полное предлежание плаценты и начавшееся кровотечение.
Слайд 40

ПЛАНОВОЕ РОДОРАЗРЕШЕНИЕ ПРИ ПРЕДЛЕЖАНИИ ПЛАЦЕНТЫ НАИБОЛЕЕ ПРИЕМЛЕМО В 38 НЕДЕЛЬ
БЕРЕМЕННОСТИ(при отсутствии кровотечения). ОПЕРАЦИЮ ПРОВОДИТ САМЫЙ ОПЫТНЫЙ АКУШЕР- ГИНЕКОЛОГ.
Слайд 41
Слайд 42

При легком или остановившемся кровотечении
• если плод живой и гестационный срок
< 34 недель —консервативная тактика (начать профилактику РДС глюкокортикоидами по принятому в стационаре протоколу);
• если плод живой и гестационный срок 34—37 недель —консервативная тактика.
Слайд 43

ИСПОЛЬЗОВАНИЕ ТОКОЛИТИКОВ ДЛЯ УЛУЧШЕНИЯ ИСХОДОВ БЕРЕМЕННОСТИ ПРИ ПРЕДЛЕЖАНИИ ПЛАЦЕНТЫ НЕ
РЕКОМЕНДУЕТСЯ.










































 Узкий таз в современном акушерстве. (Лекция 18)
Узкий таз в современном акушерстве. (Лекция 18) Общие принципы интенсивной терапии острой дыхательной недостаточности
Общие принципы интенсивной терапии острой дыхательной недостаточности Вторичная профилактика инволюционной депрессии
Вторичная профилактика инволюционной депрессии Здоровье - наше богатство
Здоровье - наше богатство Эктопротездер
Эктопротездер Группы крови. Гемостаз
Группы крови. Гемостаз Профессиональная гигиена полости рта
Профессиональная гигиена полости рта Гломерулонефриты. Этиопатогенез, клиника, диагностика, лечение
Гломерулонефриты. Этиопатогенез, клиника, диагностика, лечение Семейные школы сахарного диабета и артериальной гипертонии: опыт работы
Семейные школы сахарного диабета и артериальной гипертонии: опыт работы Кинезитерапия при муковисцидозе
Кинезитерапия при муковисцидозе Боль в спине
Боль в спине Фармакотерапия гастро-эзофагеальной рефлюксной болезни
Фармакотерапия гастро-эзофагеальной рефлюксной болезни Сестринский процесс в ортопедической стоматологии
Сестринский процесс в ортопедической стоматологии Ахметбекова Жаухар 106
Ахметбекова Жаухар 106 Наследственные гемолитические анемии
Наследственные гемолитические анемии Синдром кашля в работе врача общей практики
Синдром кашля в работе врача общей практики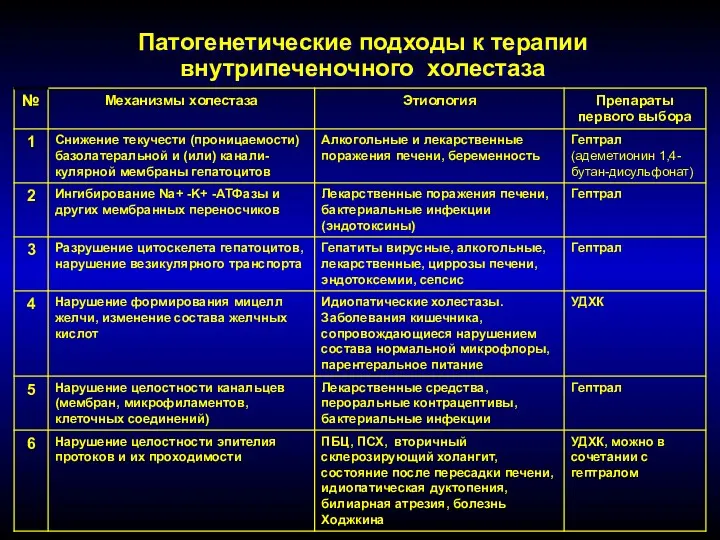 Патогенетические подходы к терапии внутрипеченочного холестаза
Патогенетические подходы к терапии внутрипеченочного холестаза Anomalii_refraktsii_dalnozorkost_blizorukost_astigmatizm
Anomalii_refraktsii_dalnozorkost_blizorukost_astigmatizm Обезболивание и его виды
Обезболивание и его виды Лечебное питание при инфекционных заболеваниях и аллергических реакциях
Лечебное питание при инфекционных заболеваниях и аллергических реакциях О порядке оказания медицинской помощи беременным, роженицам и родильницам на время пандемии COVID-19
О порядке оказания медицинской помощи беременным, роженицам и родильницам на время пандемии COVID-19 Слухопротезирование и его значение для обучения и воспитания. Рекомендации по привыканию к слуховому аппарату
Слухопротезирование и его значение для обучения и воспитания. Рекомендации по привыканию к слуховому аппарату Малые инфекции и корь у детей. Ангинозные инфекции. Менингококковая инфекция. Этиология, эпидемиология, клинические проявления
Малые инфекции и корь у детей. Ангинозные инфекции. Менингококковая инфекция. Этиология, эпидемиология, клинические проявления Материаловедение медицинских и фармацевтических товаров
Материаловедение медицинских и фармацевтических товаров Транспортировка больных и пострадавших
Транспортировка больных и пострадавших Тіс пульпасының анатомиясы, гистологиясы, физиологиясы, қызметтері
Тіс пульпасының анатомиясы, гистологиясы, физиологиясы, қызметтері Репродуктивне здоров’я молоді
Репродуктивне здоров’я молоді Отчет главного врача ГАУЗ СО ГБ г. Асбест Брагина Игоря Вячеславовича
Отчет главного врача ГАУЗ СО ГБ г. Асбест Брагина Игоря Вячеславовича