Слайд 2
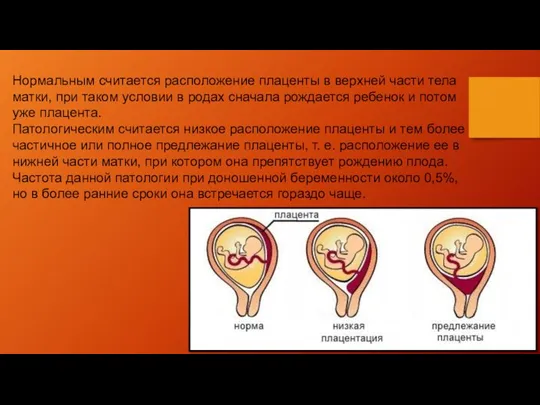
Нормальным считается расположение плаценты в верхней части тела матки, при таком
условии в родах сначала рождается ребенок и потом уже плацента.
Патологическим считается низкое расположение плаценты и тем более частичное или полное предлежание плаценты, т. е. расположение ее в нижней части матки, при котором она препятствует рождению плода.
Частота данной патологии при доношенной беременности около 0,5%, но в более ранние сроки она встречается гораздо чаще.
Слайд 3

Виды предлежания плаценты
• центральное предлежание (иногда называют полное предлежание) — в
этом случае плацента полностью перекрывает внутренний зев и полностью расположена в нижнем сегменте (даже при полном открытии нет возможностей для естественного родоразрешения);
• боковое предлежание, при котором плацента не полностью перекрывает внутренний зев и занимает область нижнего сегмента частично лишь с одной стороны (в этом случае при увеличении раскрытия может быть определен плодный пузырь);
• краевое предлежание, при котором плацента частично и тоже с одной стороны располагается в области нижнего сегмента, но не перекрывает внутренний зев, и плацента достигается лишь при большом открытии (это создает больше возможностей для естественного родоразрешения);
• низкую плацентацию, при которой плацента не определяется даже при полном раскрытии, но нижний край ее расположен не далее 6 см от внутреннего зева. Это наиболее распространенный вид предлежания, в то время как полное предлежание бывает реже всего. Реже бывает шеечное прикрепление плаценты, которое к тому же сочетается с приращением плаценты.
Слайд 4
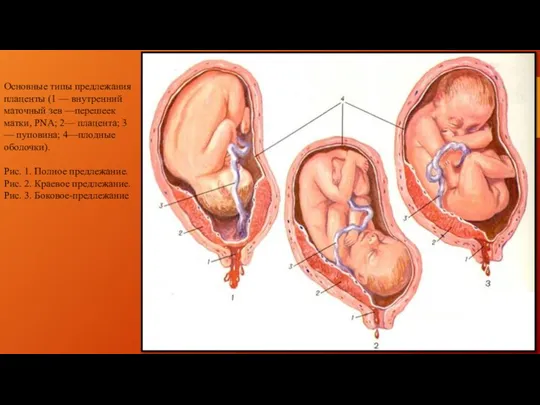
Основные типы предлежания плаценты (1 — внутренний маточный зев —перешеек матки,
PNA; 2— плацента; 3 — пуповина; 4—плодные оболочки).
Рис. 1. Полное предлежание.
Рис. 2. Краевое предлежание.
Рис. 3. Боковое-предлежание
Слайд 5

Этиология
Чаще всего к предлежанию плаценты приводят патологические изменения в матке, особенно
в ее слизистой. К таким изменениям приводят аборты, особенно многочисленные и осложненные, воспалительные заболевания матки после абортов, выкидышей и осложненных родов. Этой патологии может способствовать кесарево сечение, аномалии матки и ее опухоли, гормональная патология, способствующая нарушению развития эндометрия, а также замедленное развитие трофобласта. У первородящих и здоровых в гинекологическом плане женщин предлежание плаценты маловероятно.
Слайд 6

Патогенез
Плодное яйцо при нормальной беременности должно имплантироваться в слизистую в верхней
части матки, но если в этих отделах плохо развит эндометрий, имеются рубцы или трофобласт недостаточно активен на данный момент, то имплантации не происходит и плодное яйцо опускается ниже и прикрепляется в нижнем отделе.
Слайд 7

Миграция плаценты
• активная миграция за счет разрастания ворсин хориона с одной
стороны, где обеспечение плода может быть более эффективным, и сглаживание с другой стороны, где были исчерпаны возможности. Скорость миграции может быть очень быстрой, когда значительные изменения наблюдаются за несколько дней, и тогда имеется опасность отслоения плаценты. Скорость миграции считается очень медленной, если в течение месяца не отмечается существенного сдвига, что связано и со слабой активностью трофобласта, и с функциональной неполноценностью децидуальной оболочки; такая миграция не принесет существенных улучшений ни для течения беременности, ни для условий родоразрешения. Оптимальным является средняя скорость миграции, когда в течение 2—4 недель плацента перемещается вверх, и появляется возможность нормального родоразрешения без осложнений. Отмечены случаи миграции сверху вниз или поворот по кругу, в этом случае ситуация не улучшается, а в некоторых случаях становится более сложной;
Слайд 8
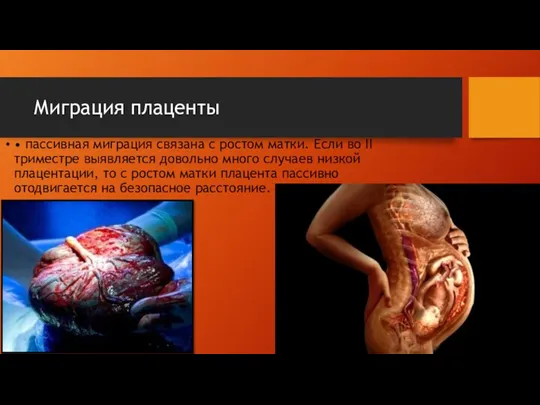
Миграция плаценты
• пассивная миграция связана с ростом матки. Если во II
триместре выявляется довольно много случаев низкой плацентации, то с ростом матки плацента пассивно отодвигается на безопасное расстояние.
Слайд 9

Осложнения
При расположении плаценты в области нижнего сегмента и внутреннего зева очень
вероятно ее отслоение вследствие даже незначительных ретракционных и дистракционных сокращений маточных волокон в области нижнего сегмента и шейки матки. Это может происходить при угрозе прерывания беременности, при развертывании нижнего сегмента и созревании шейки перед родами или в начале родовой деятельности. Вследствие отслойки плаценты при этой локализации начинается кровотечение — от кровомазанья до обильного кровотечения, которое приводит к анемии, ДВС-синдрому, геморрагическому шоку и может вызвать смертельный исход. Предлежание плаценты у женщин с очень отягощенным анамнезом может быть одновременно и с приращением плаценты. Может развиться гипоксия плода. Высок процент оперативных вмешательств и послеоперационных осложнений.
Слайд 10

Клиника
О предлежании плаценты можно говорить с большой степенью уверенности, если возникают
следующие симптомы:
кровотечение или кровомазанье на фоне незначительных болей. Боли могут вообще отсутствовать, возможно повышение тонуса матки в нижнем отделе. Спровоцировать кровотечение могут физические нагрузки, половой акт.
Слайд 11

Лечение
Показана профилактическая госпитализация, это особенно важно, так как женщины с этой
патологией всегда имеют факторы риска по невынашиванию, и опасность кровотечения велика
Если даже беременность протекает без кровотечений, но остается предлежание плаценты, показана досрочная госпитализация и плановое оперативное родоразрешение до 38—39 недель беременности.
Когда кровомазанье незначительно и возникает при недоношенной беременности и маложизнеспособном плоде, показана госпитализация и сохраняющая терапия.
Слайд 12

Лечение
Целесообразно провести наблюдение и лечение токолитиками, гемостатиками на фоне постоянной инфузионной
терапии в условиях родильного отделения, пока не будет уверенности в стабильности состоянии. Нет необходимости проводить влагалищное исследование при сохраняющей тактике, так как достаточно клинических данных и УЗИ. Влагалищное исследование может способствовать усилению кровотечения.











 Интегративный подход к лечению болевого синдрома и воспаления
Интегративный подход к лечению болевого синдрома и воспаления Возбудители микозов
Возбудители микозов Штампованные коронки
Штампованные коронки Амбулаториялық-емханалық көмек көрсететін денсаулық сақтау ұйымдарының қызметі туралы ережені бекіту туралы
Амбулаториялық-емханалық көмек көрсететін денсаулық сақтау ұйымдарының қызметі туралы ережені бекіту туралы Коматозные состояния
Коматозные состояния Наркотики, наркомания и их социальные последствия
Наркотики, наркомания и их социальные последствия Dental clinics
Dental clinics Заболевания, передающиеся с пищевыми продуктами, и их профилактика. (Лекция 4)
Заболевания, передающиеся с пищевыми продуктами, и их профилактика. (Лекция 4) Защита от клещевого энцефалита
Защита от клещевого энцефалита Оказание помощи при асфиксии новорождённого
Оказание помощи при асфиксии новорождённого Асқорыту органдарының қатерсіз және қатерлі ісіктері
Асқорыту органдарының қатерсіз және қатерлі ісіктері Невідкладна допомога на догоспітальному етапі та в стаціонарі. Судомний, гіпертермічний, токсичний та коматозний синдроми
Невідкладна допомога на догоспітальному етапі та в стаціонарі. Судомний, гіпертермічний, токсичний та коматозний синдроми Жабысқақтық ішек өтімсіздігі
Жабысқақтық ішек өтімсіздігі Туа пайда болған ұршық аурулары
Туа пайда болған ұршық аурулары Анафилактический шок. Неотложная помощь
Анафилактический шок. Неотложная помощь 20240113_prezentatsiya_stetsiv_l.v
20240113_prezentatsiya_stetsiv_l.v Жедел холецистит және жүктілік
Жедел холецистит және жүктілік Тамыр қабықтарының көру нервісінің аурулары
Тамыр қабықтарының көру нервісінің аурулары Острая печоночная недостаточность
Острая печоночная недостаточность Острый респираторный дистресс-синдром. Острая дыхательная недостаточность
Острый респираторный дистресс-синдром. Острая дыхательная недостаточность pril1
pril1 Общие вопросы клинической фармакологии
Общие вопросы клинической фармакологии Сүт безі рагы
Сүт безі рагы Многоводие
Многоводие Заболевания щитовидной железы: зоб
Заболевания щитовидной железы: зоб Панкреатит. Ранние операции при панкреатите
Панкреатит. Ранние операции при панкреатите Тканевая совместимость и переливание крови
Тканевая совместимость и переливание крови Адамдағы циркадианды ырғақтар. Адамдағы инфрадианды және ультрадианды ырғақтар. Биологиялық ырғақтардың пейсмекерлері
Адамдағы циркадианды ырғақтар. Адамдағы инфрадианды және ультрадианды ырғақтар. Биологиялық ырғақтардың пейсмекерлері