Содержание
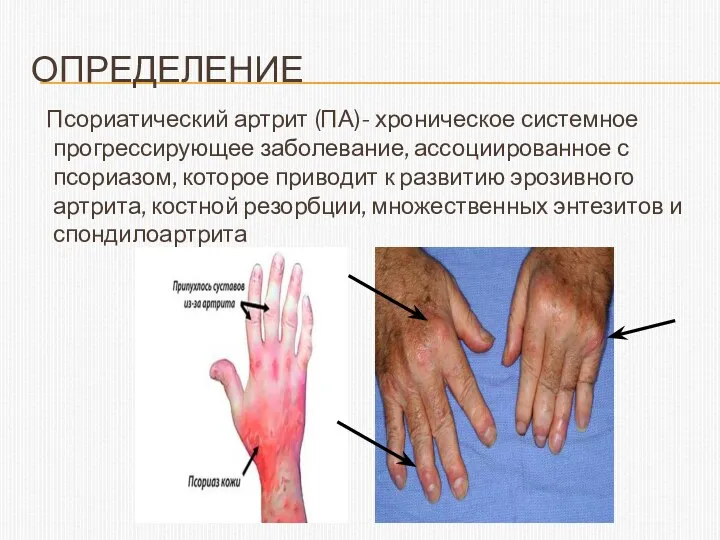
- 2. ОПРЕДЕЛЕНИЕ Псориатический артрит (ПА)- хроническое системное прогрессирующее заболевание, ассоциированное с псориазом, которое приводит к развитию эрозивного
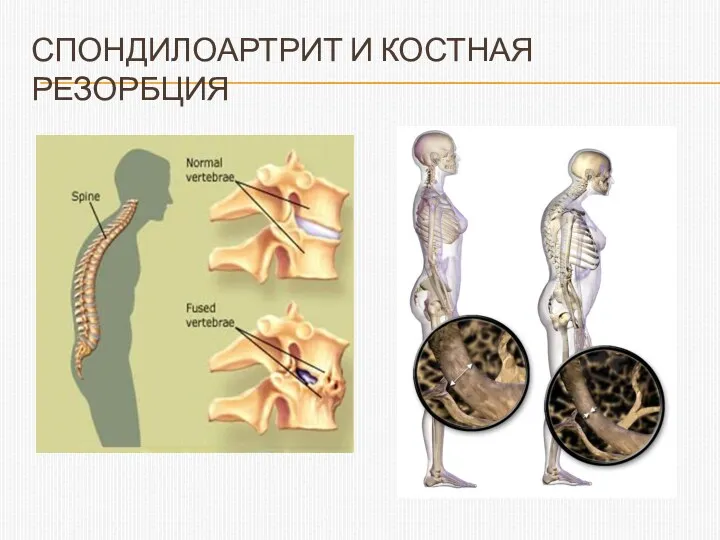
- 3. СПОНДИЛОАРТРИТ И КОСТНАЯ РЕЗОРБЦИЯ
- 4. ЭПИДЕМИОЛОГИЯ Распространенность псориаза в популяции составляет 2-3% Распространенность артрита у больных псориазом колеблется от 13,5 до
- 6. КЛАССИФИКАЦИЯ Клинико-анатомические варианты суставного синдром (В.В. Бадокин): Дистальный Олигоартритический Полиартритический Остеолитический Спондилоартритический
- 7. КЛАССИФИКАЦИЯ Основные клинические разновидности: - олигоартикулярный периферический ( не более 4 суставов); - полиартикулярный периферический (5
- 8. КЛАССИФИКАЦИЯ Клиническая форма : тяжелая; обычная (средней тяжести и легкая) злокачественная; ПА в сочетании с диффузными
- 9. КЛАССИФИКАЦИЯ Системные проявления: - без системных проявлений; - с системными проявлениями (трофические нарушения, генерализованная амитрофия, поладенит,
- 10. КЛАССИФИКАЦИЯ Периферические и корневые суставы: I стадия – околосуставной остеопороз; IIA стадия – то же +
- 11. КЛАССИФИКАЦИЯ Анкилозирующий спондилоартрит с: -синдесмофитами или параспинальными оссификатами; - анкилозами межпозвоночных суставов Функциональная способность: А. Сохранена;
- 12. КЛАССИФИКАЦИЯ По степени активности ПА: 1 степень – минимальная (незначительные боли при движении; утренняя скованность отсутствует
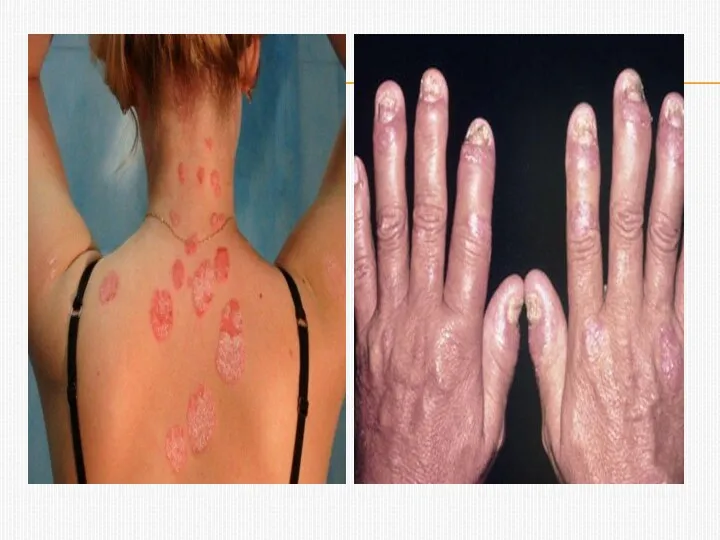
- 13. КЛИНИЧЕСКАЯ КАРТИНА 1)Ассиметричный олиго-, моноартрит крупных суставов ,напоминающий таковой при спондилоартропатиях, в сочетании с поражением одного
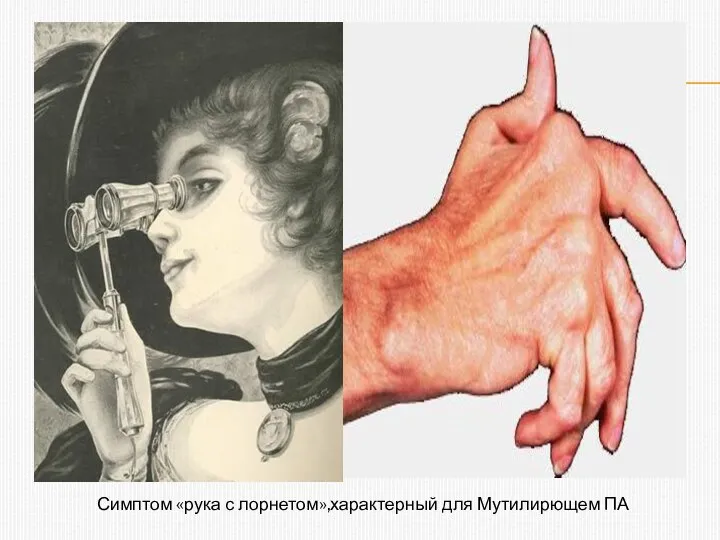
- 14. Симптом «рука с лорнетом»,характерный для Мутилирющем ПА
- 15. ЛАБОРАТОРНАЯ ДИАГНОСТИКА 1. Общий анализ крови: умеренная нормохромная анемия, увеличение СОЭ, возможен небольшой нейтрофильный лейкоцитоз. СОЭ
- 16. ЛАБОРАТОРНАЯ ДИАГНОСТИКА 4.Определение АЦЦП (в норме ИФА составляет не более 5ЕД/мл) 5.Возможно увеличение титра антител к
- 17. ЛАБОРАТОРНАЯ ДИАГНОСТИКА 7. Общий анализ мочи чаще бывает нормальным, при почечных осложнениях заболевания возможна протеинурия. 8.
- 18. ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА 1. Рентгенологическое исследование периферических суставов- кортикальные эрозии фаланг, деструктивный артрит дистальных межфаланговых суставов при
- 19. ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА Существует Нью-Йоркская классификация рентгенологических стадий спондилита: 0 стадия (норма): изменений нет; 1 стадия (подозрение):
- 20. ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ 3. Ультрасонографии -признаки энтезопатий: отек связки или сухожилия, тендинит, характеризующиеся изменением эхо текстуры связок
- 21. КРИТЕРИИ ДИАГНОСТИКИ ПСОРИАТИЧЕСКОГО АРТРИТА
- 22. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПА необходимо дифферинцировать с: 1. Себорейным дерматитом и экземой 2. При поражении ногтей обязательно
- 23. ЛЕЧЕНИЕ Цели лечения: 1. Снижение активности воспалительного процесса в суставах и позвоночнике 2. Подавление системных проявлений
- 24. НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ Избегать факторы, провоцирующие обострение болезни 2. Отказ от курения и приема алкоголя Поддержание идеальной
- 25. МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ Стандартная терапия: 1. Нестероидные противоспалительные препараты 2. Глюкокортикостероидные препараты . 3. Базисные противовоспалительные препараты
- 26. БПВП Метотрексат (МТ) Циклоспорин Сульфасалазин (СФС) Соли золота Азатиоприн и пеницилламин Лефлуномид (ЛФ) Инфликсимаб Ретиноиды
- 27. ГЕННО-ИНЖЕНЕРНЫЕ БИОЛОГИЧЕСКИЕ ПРЕПАРАТЫ (ГИБП) В настоящее время в РФ среди ГИБП для лечения ПсА зарегистрированы 1.
- 28. ИНГИБИТОРЫ ФНО- α 1. Ингибиторы ФНО-α рекомендуются к применению: - у больных с активным ПсА, не
- 29. МОНОКЛОНАЛЬНЫЕ АНТИТЕЛА К ИНТЕРЛЕЙКИНАМ (ИЛ) Устекинумаб (УСТ): - активно воздействует на клинические проявления псориаза (кожа, ногти)
- 30. ДОЗИРОВКИ Адалимумаб вводится пациентами самостоятельно подкожно в дозе 40 мг 1 раз в 2 недели. Голимумаб
- 32. Скачать презентацию

























 Синдром болей в левой половине грудной клетки. ИБС в практике терапевта поликлиники
Синдром болей в левой половине грудной клетки. ИБС в практике терапевта поликлиники Жүкті әйелдердегі эндокриндік жүйе.Қант диабеті
Жүкті әйелдердегі эндокриндік жүйе.Қант диабеті Правильная осанка – залог здоровья
Правильная осанка – залог здоровья Мүгедектерге көрсетілетін әлеуметтік көмек түрлері
Мүгедектерге көрсетілетін әлеуметтік көмек түрлері Туберкулездің алдын алу. Туберкулездің алдын алу туралы тұрғындар арасындағы санитарлы - ағарту жұмысы
Туберкулездің алдын алу. Туберкулездің алдын алу туралы тұрғындар арасындағы санитарлы - ағарту жұмысы Грыжи пищеводного отверстия диафрагмы
Грыжи пищеводного отверстия диафрагмы Патологическая стираемость генерализованного типа
Патологическая стираемость генерализованного типа Синдром уплотнения легочной ткани
Синдром уплотнения легочной ткани Malignant Melanoma
Malignant Melanoma Нарушение зрения. Дефицитарное развитие
Нарушение зрения. Дефицитарное развитие Острые аллергические состояния у детей
Острые аллергические состояния у детей Вирусные инфекции. Задачи
Вирусные инфекции. Задачи Нарушение ритма сердца. Экстренная медицинская помощь. Показания для госпитализации
Нарушение ритма сердца. Экстренная медицинская помощь. Показания для госпитализации Взаимодействие лекарственных средств. Фармакологическая несовместимость
Взаимодействие лекарственных средств. Фармакологическая несовместимость Абдоминальный болевой синдром
Абдоминальный болевой синдром Новообразования дизонтогенетической природы у детей
Новообразования дизонтогенетической природы у детей Хронический бескаменный холецистит
Хронический бескаменный холецистит Методика расчета парентерального питания у новорожденных
Методика расчета парентерального питания у новорожденных Сестринский уход при травмах органов зрения
Сестринский уход при травмах органов зрения Рассеянный склероз
Рассеянный склероз Инфузионная терапия в детской инфекционной патологии
Инфузионная терапия в детской инфекционной патологии Home Remedy - Ayurveda
Home Remedy - Ayurveda Роль медицинской сестры в реабилитации ишемического инсульта
Роль медицинской сестры в реабилитации ишемического инсульта Тұқым қуалаушылық жүйке-бұлшықет аурулары
Тұқым қуалаушылық жүйке-бұлшықет аурулары Рак кожи
Рак кожи Строение сердца
Строение сердца Туберкулез внутригрудных лимфатических узлов
Туберкулез внутригрудных лимфатических узлов Оздоровительные технологии, психологические и медико-биологические проблемы физической культуры и спорта
Оздоровительные технологии, психологические и медико-биологические проблемы физической культуры и спорта