Содержание
- 2. 1. Действие канцерогенов(длительные контакты с пылью, содержащей никель, кобальт, железо, асбест, висмут, мышьяк). 2. Длительное курение
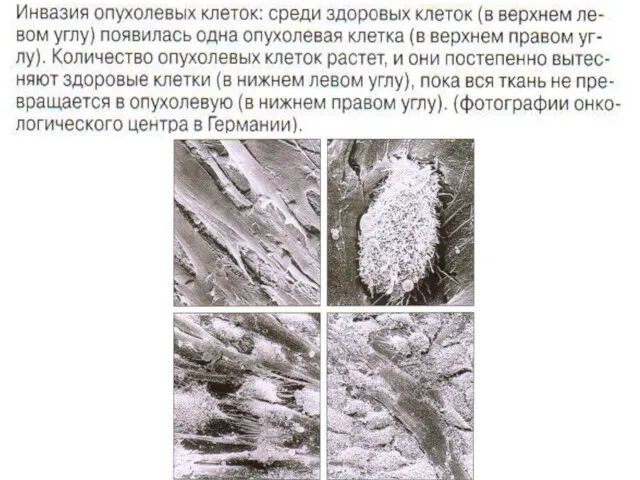
- 3. Ведущая роль - нарушение и извращение регенерации бронхиального эпителия. Излюбленная исходная локализация – устья сегментарных ветвей
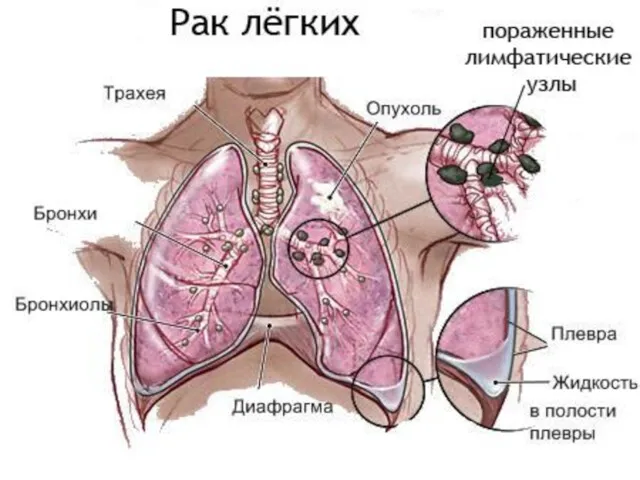
- 4. Классификация I. По клинико-анатомическим формам: 1. Центральный рак: - эндобронхиальный - перибронхиальный - разветвленный. 2. Периферический
- 5. Клиническая картина: Общие симптомы раковой опухоли: слабость, похудание, увеличение температуры тела, признаки раковой интоксикации. По мере
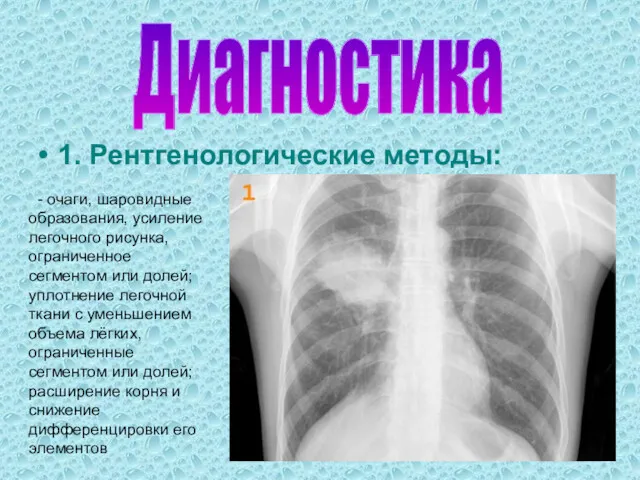
- 9. - очаги, шаровидные образования, усиление легочного рисунка, ограниченное сегментом или долей; уплотнение легочной ткани с уменьшением
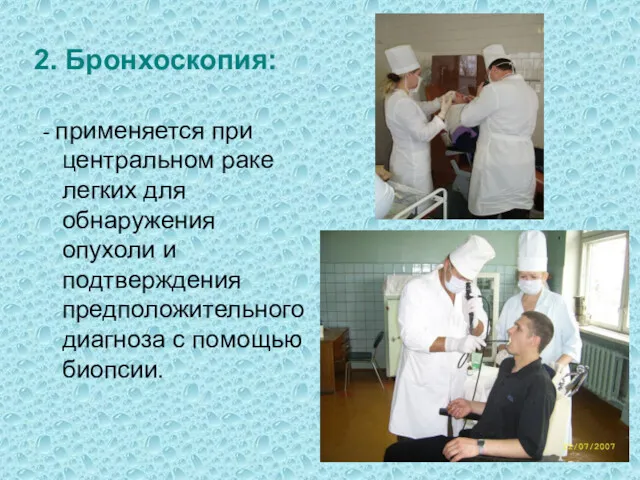
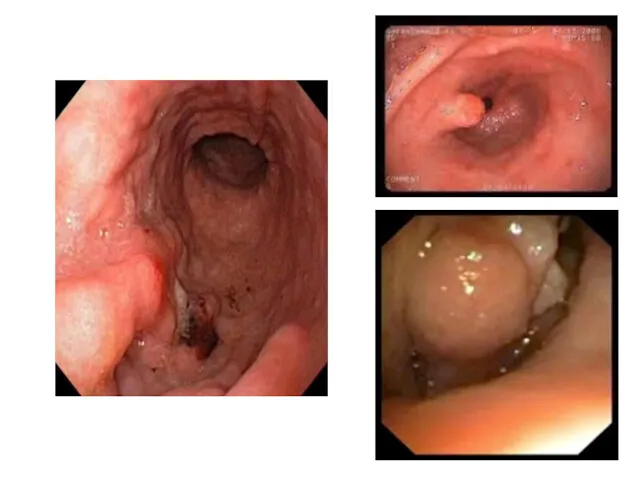
- 10. 2. Бронхоскопия: - применяется при центральном раке легких для обнаружения опухоли и подтверждения предположительного диагноза с
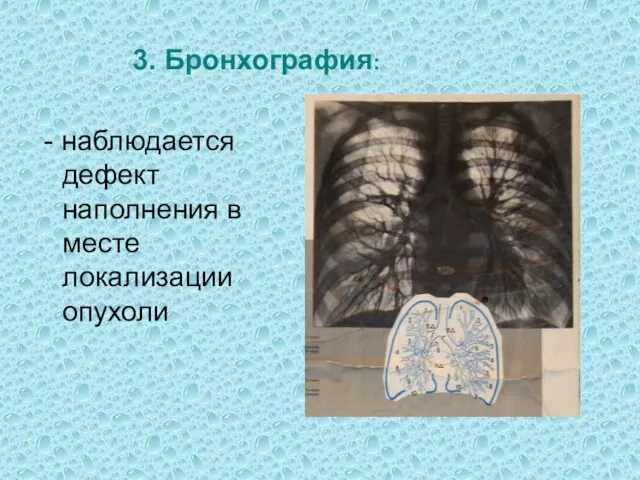
- 12. 3. Бронхография: - наблюдается дефект наполнения в месте локализации опухоли
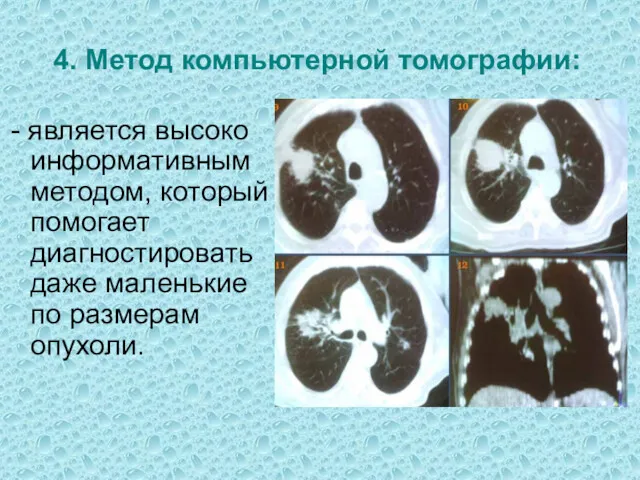
- 13. 4. Метод компьютерной томографии: - является высоко информативным методом, который помогает диагностировать даже маленькие по размерам
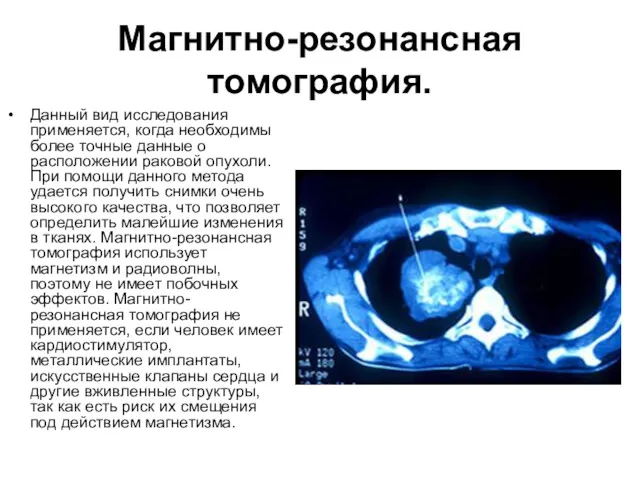
- 14. Магнитно-резонансная томография. Данный вид исследования применяется, когда необходимы более точные данные о расположении раковой опухоли. При
- 15. 5. Исследование мокроты: - макроскопия – обнаруживаются обрывки ткани при распаде опухоли, - микроскопия – эпителий,
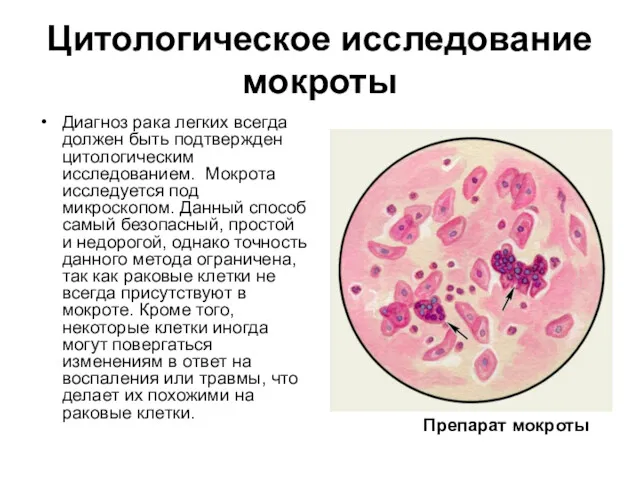
- 16. Цитологическое исследование мокроты Диагноз рака легких всегда должен быть подтвержден цитологическим исследованием. Мокрота исследуется под микроскопом.
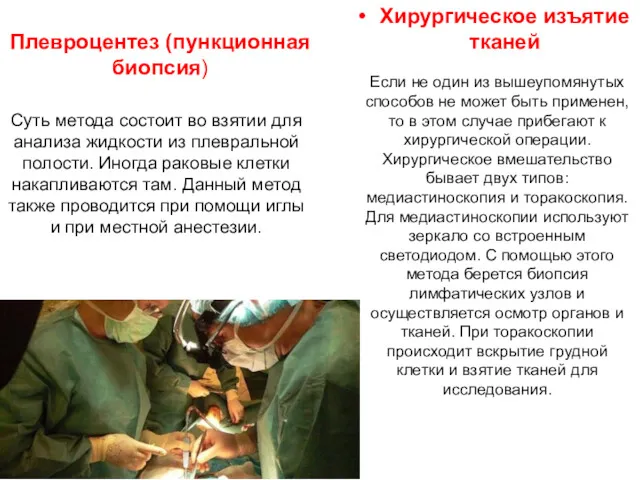
- 17. Хирургическое изъятие тканей Плевроцентез (пункционная биопсия) Суть метода состоит во взятии для анализа жидкости из плевральной
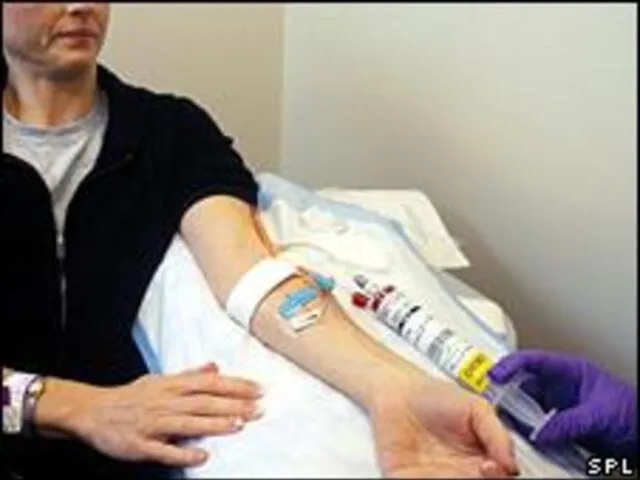
- 18. 6. Общий анализ крови: - повышение СОЭ, реже лейкоцитоз, увеличивается количество старых форм тромбоцитов. 7. Исследование
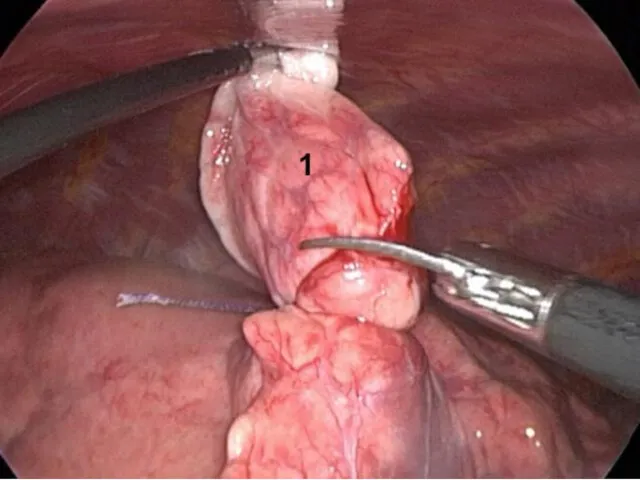
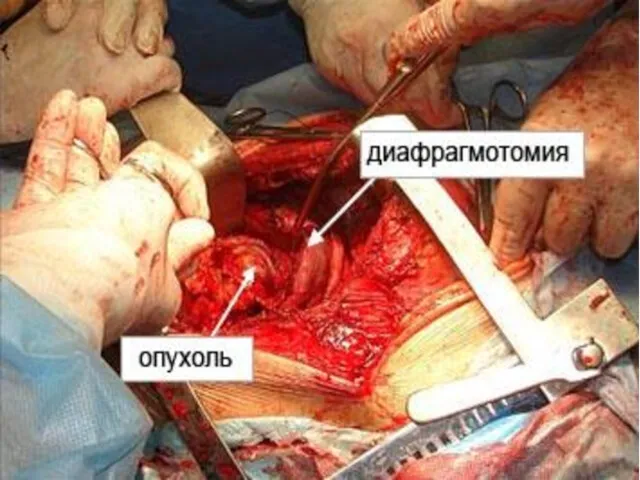
- 19. Принципы лечения: - радикальная операция – лобэктомия или пневмэктомия, - паллиативная операция для облегчения состояния больного
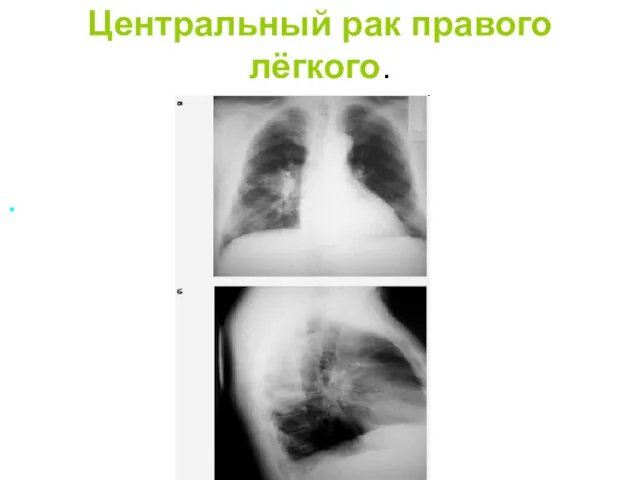
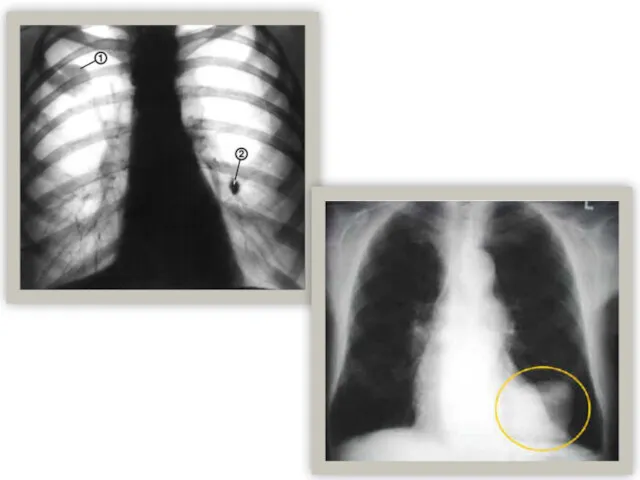
- 20. Центральный рак правого лёгкого.
- 27. Что касается результативности хирургического лечения рака легких, то излечения удается добиться у 70-80% больных на I
- 31. Паллиативное лечение
- 32. Прогноз Смертность от рака лёгкого самая высокая по-сравнению с другими онкологическими заболеваниями. Пятилетний индекс выживаемости у
- 33. Борьба с загрязнением атмосферного воздуха и профессиональными вредностями Профилактика
- 34. Прекращение курения табака
- 35. Курение убивает…
- 36. - Своевременное выявление и адекватное лечение хронических заболеваний лёгких
- 37. - Периодическое флюорографическое обследование населения
- 38. - На предприятиях, где есть канцерогены, необходимо проводить санитарно-гигиенические мероприятия.
- 39. Заболевание легче предупредить, чем лечить! Помните!
- 40. Остановим рак вместе!
- 42. Скачать презентацию



















 Общение в сестринском деле
Общение в сестринском деле Гигиена питания
Гигиена питания Алгоритм диагностики и оказания скорой помощи при шоковых состояниях
Алгоритм диагностики и оказания скорой помощи при шоковых состояниях Диабетическая офтальмопатия
Диабетическая офтальмопатия Кишечные инфекции: ОКИ, микотические и паразитарные поражения кишечника
Кишечные инфекции: ОКИ, микотические и паразитарные поражения кишечника Травма живота у детей. Тактика лечения. Травматический разрыв печени
Травма живота у детей. Тактика лечения. Травматический разрыв печени Организация и структура системы первичной медико-санитарной помощи
Организация и структура системы первичной медико-санитарной помощи Участие медицинской сестры в лабораторных исследованиях пациента
Участие медицинской сестры в лабораторных исследованиях пациента Аллергия. Иммунопатологические реакции
Аллергия. Иммунопатологические реакции Снятие швов с послеоперационной раны
Снятие швов с послеоперационной раны Ошибки диагностики и лечения при сочетанной травме
Ошибки диагностики и лечения при сочетанной травме Ароматерапия в жизни человека
Ароматерапия в жизни человека Лучевая болезнь
Лучевая болезнь Пародонтоз. Клиникасы, диагностикасы, дифференциальды диагностикасы, пародонтоздың патологиялық анатомиясы
Пародонтоз. Клиникасы, диагностикасы, дифференциальды диагностикасы, пародонтоздың патологиялық анатомиясы Сучасні проблеми молекулярної біології. Генна терапія. (Лекція 8)
Сучасні проблеми молекулярної біології. Генна терапія. (Лекція 8) Гипоксически-ишемические поражения головного мозга у новорожденных
Гипоксически-ишемические поражения головного мозга у новорожденных Особенности анестезиологии и интенсивной терапии в педиатрической практике
Особенности анестезиологии и интенсивной терапии в педиатрической практике Фортранс. Рекомендации по приёму препарата фортранс
Фортранс. Рекомендации по приёму препарата фортранс Ультразвук для терапии боли
Ультразвук для терапии боли Клинический случай
Клинический случай Логоритмика как средство коррекции речевых и неречевых нарушений
Логоритмика как средство коррекции речевых и неречевых нарушений Клинические проявления бронхиальной астмы
Клинические проявления бронхиальной астмы Ожирение как глобальная проблема человечества
Ожирение как глобальная проблема человечества Зубы и уход за ними
Зубы и уход за ними Дыхательная гимнастика для детей дошкольного возраста
Дыхательная гимнастика для детей дошкольного возраста Влияние радиации на здоровье человека
Влияние радиации на здоровье человека Современные подходы в лечении сахарного диабета 2 типа
Современные подходы в лечении сахарного диабета 2 типа Влияние компьютера на здоровье человека
Влияние компьютера на здоровье человека