Содержание
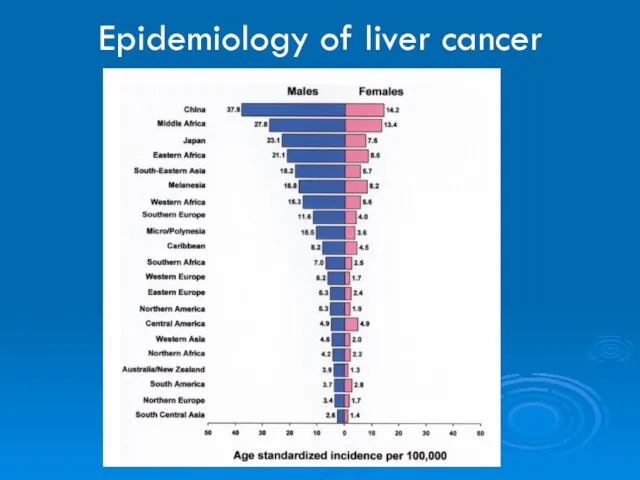
- 2. Epidemiology of liver cancer
- 3. ЧИННИКИ РИЗИКУ ГЕПАТОЦЕЛЮЛЯРНОЇ КАРЦИНОМИ Хронічний гепатит B, C і D (ризик виникнення раку печінки при хронічному
- 4. ЧИННИКИ РИЗИКУ ХОЛАНГІОКАРЦИНОМИ Хронічний опісторхоз Роль ініціатора злоякісного росту належить вторинним жовчним кислотам. При опісторхозі перетворення
- 5. РАК ПЕЧІНКИ
- 6. ПАТОЛОГОАНАТОМІЧНА ХАРАКТЕРИСТИКА Локалізація. Пухлина найчастіше розташовується у правій половині або уражає обидві її частки. Лівобічна локалізація
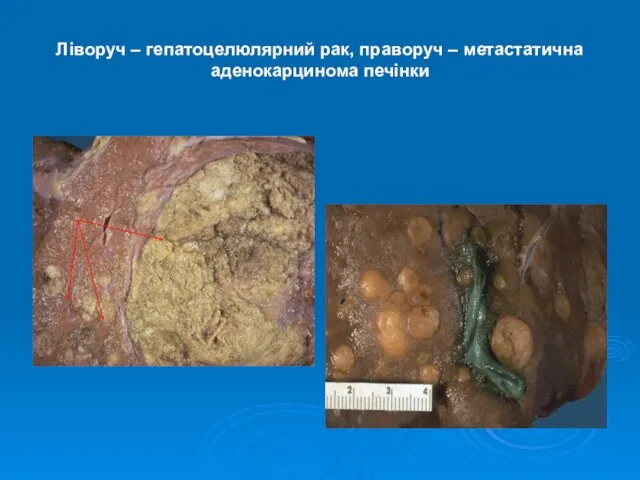
- 7. Ліворуч – гепатоцелюлярний рак, праворуч – метастатична аденокарцинома печінки
- 8. КЛІНІЧНА КАРТИНА Гепатомегалія Біль Схуднення Зниження апетиту Загальна слабкість Підвищення температури Асцит Жовтяниця
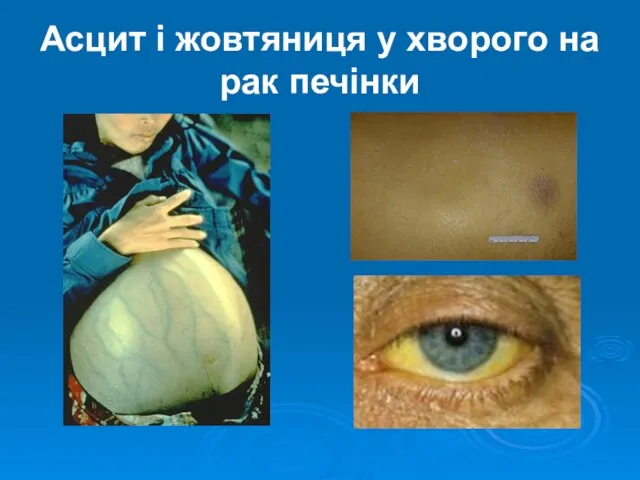
- 9. Асцит і жовтяниця у хворого на рак печінки
- 10. Діагностика раку печінки Клінічний мінімум обстеження при підозрі на рак печінки включає: опитування, об’єктивне обстеження, загальний
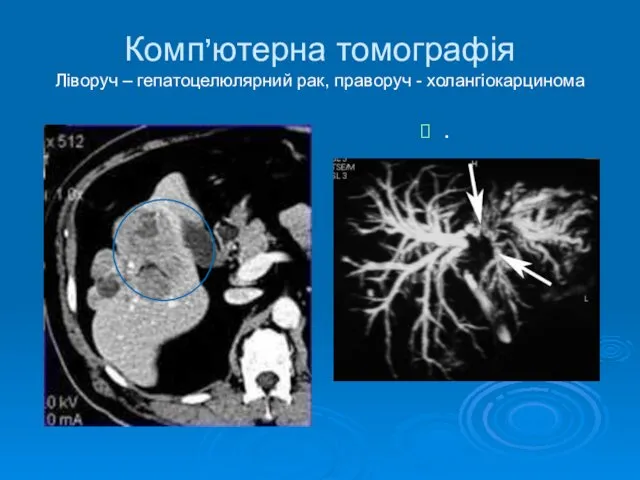
- 11. Комп’ютерна томографія Ліворуч – гепатоцелюлярний рак, праворуч - холангіокарцинома .
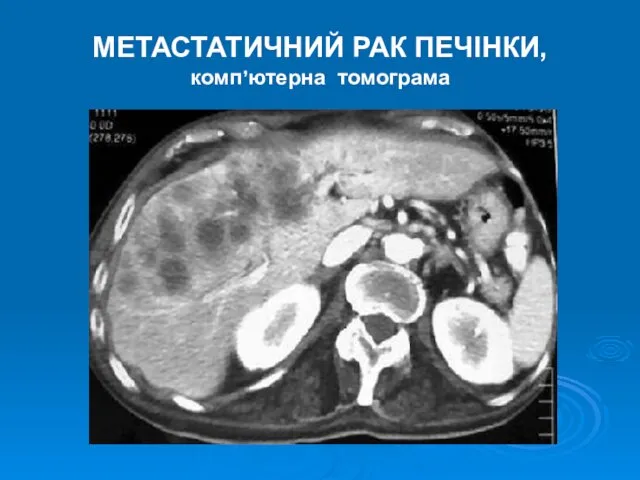
- 12. МЕТАСТАТИЧНИЙ РАК ПЕЧІНКИ, комп’ютерна томограма
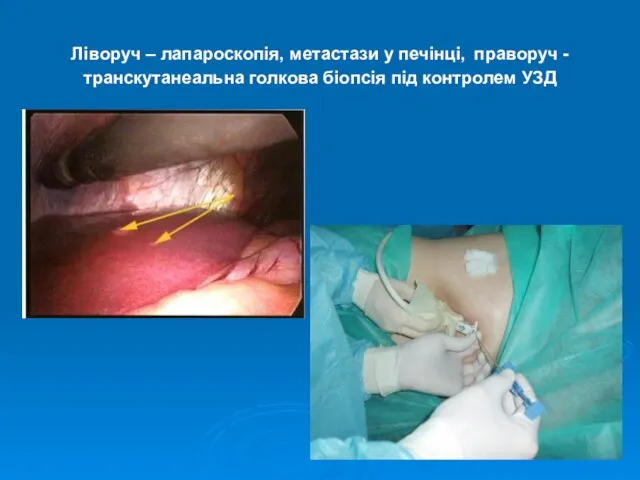
- 13. Ліворуч – лапароскопія, метастази у печінці, праворуч - транскутанеальна голкова біопсія під контролем УЗД
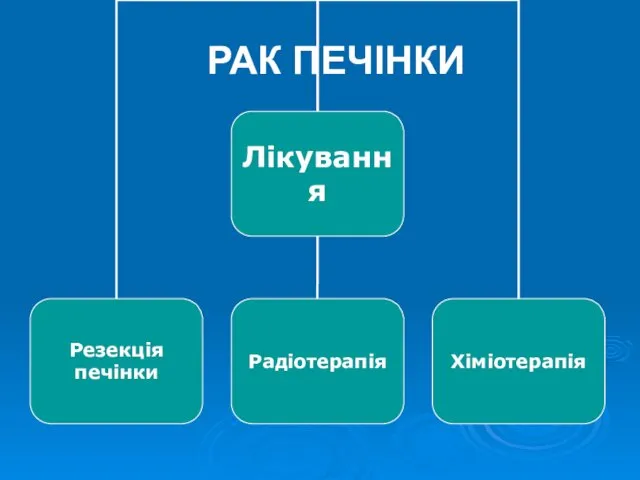
- 14. РАК ПЕЧІНКИ
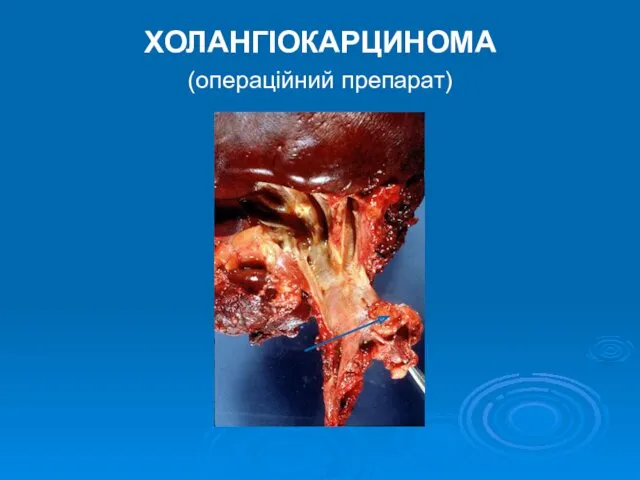
- 16. ХОЛАНГІОКАРЦИНОМА (операційний препарат)
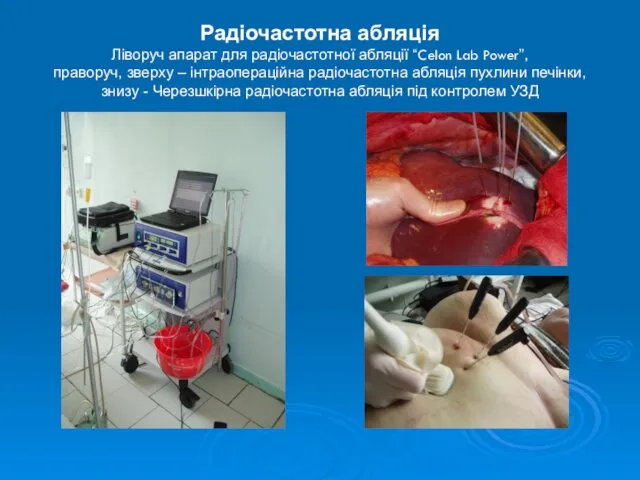
- 17. Радіочастотна абляція Ліворуч апарат для радіочастотної абляції “Celon Lab Power”, праворуч, зверху – інтраопераційна радіочастотна абляція
- 18. ХІМІОТЕРАПІЯ З метою хіміотерапії використовують адриаміцин, 5-фторурацил, мітоміцин С, цисплатин, вепезид При в/в введенні спостерігається ремісія
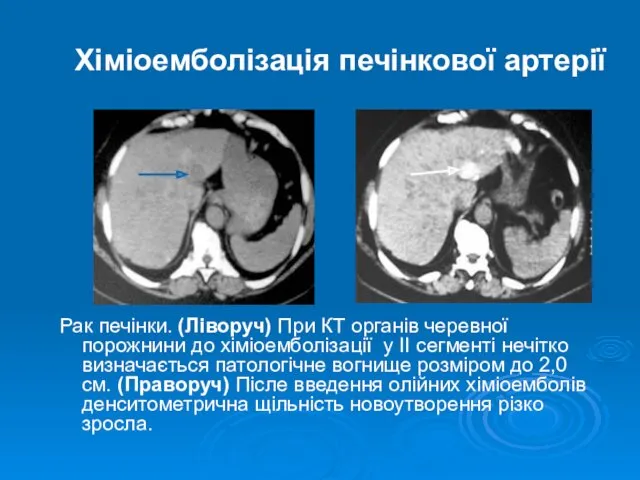
- 19. Хіміоемболізація печінкової артерії Рак печінки. (Ліворуч) При КТ органів черевної порожнини до хіміоемболізації у II сегменті
- 20. ПРОМЕНЕВЕ ЛІКУВАННЯ
- 21. ПРОФІЛАКТИКА РАКУ ПЕЧІНКИ Первинна профілактика раку печінки полягає в: імунізації населення ендемічних районів проти вірусу гепатиту
- 22. ЕПІДЕМІОЛОГІЯ раку підшлункової залози Захворюваність. На противагу раку печінки, рак ПЗ частіше зустрічається у розвинених країнах
- 23. ЧИННИКИ РИЗИКУ Виникненню рака підшлункової залози сприяють: Паління Діабет Відсутність жовчного міхура і його захворювання Підвищене
- 24. ПАТОЛОГОАНАТОМІЧНА ХАРАКТЕРИСТИКА Локалізація. Найчастіше рак уражає голівку (60-70%). Пухлини тіла зустрічаються у 20-30% хворих, хвоста –
- 25. ГРУПУВАННЯ ЗА СТАДІЯМИ Стадія 0 TisN0M0 Стадія Ia T1N0M0 Стадія Ib T2N0M0 Стадія IIa T3N0M0 Стадія
- 26. Клінічні прояви аденокарциноми підшлункової залози Анорексія Нудота Блювота Втрата ваги Механічна жовтяниця Шкіряне свербіння Біль у
- 27. ДОДАТКОВІ МЕТОДИ ОБСТЕЖЕННЯ: Гваяколовий тест Збільшення рівня лужної фосфатази Визначення рівня CA 19-9 УЗД КТ Ендоскопічна
- 28. Рентгенологічна діагностика раку підшлункової залози: Рентгеноскопія (графия) шлунка і дванадцятипалої кишки. Релаксаційна дуоденографія. Іригоскопія (-графія). Комп'ютерна
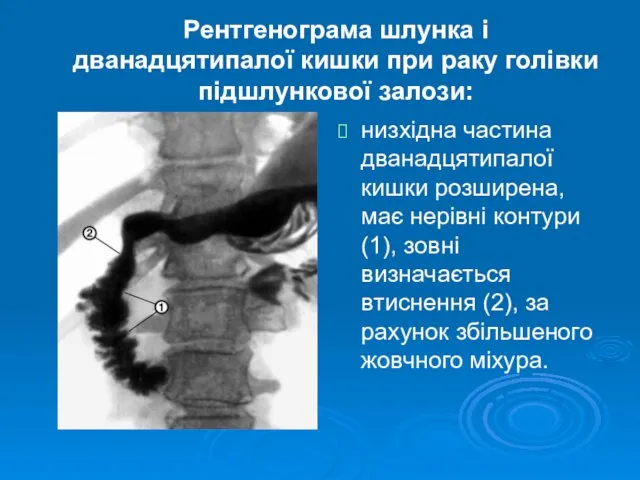
- 29. Рентгенограма шлунка і дванадцятипалої кишки при раку голівки підшлункової залози: низхідна частина дванадцятипалої кишки розширена, має
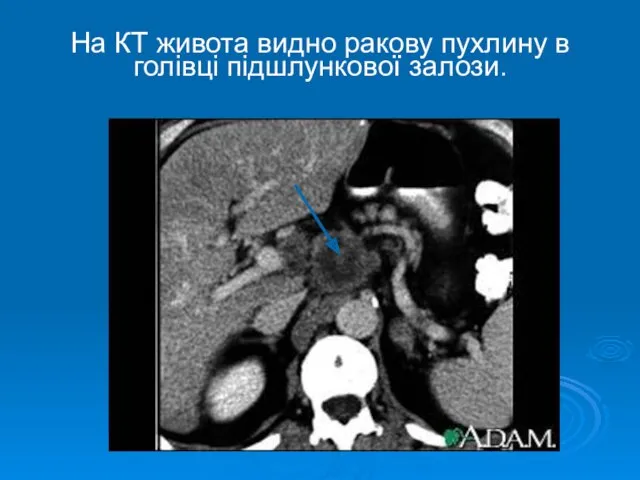
- 30. На КТ живота видно ракову пухлину в голівці підшлункової залози.
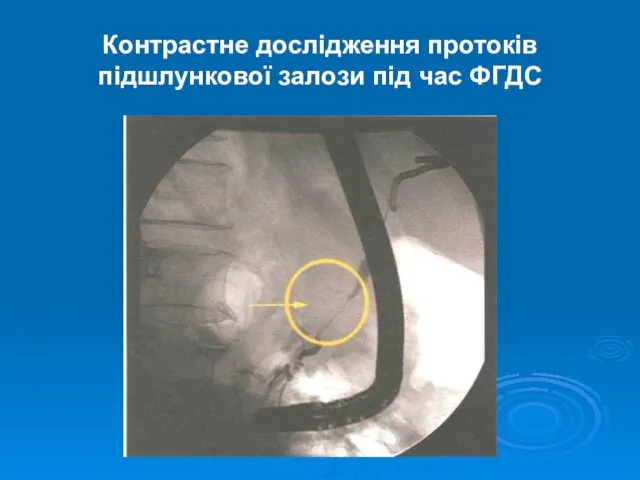
- 31. Контрастне дослідження протоків підшлункової залози під час ФГДС
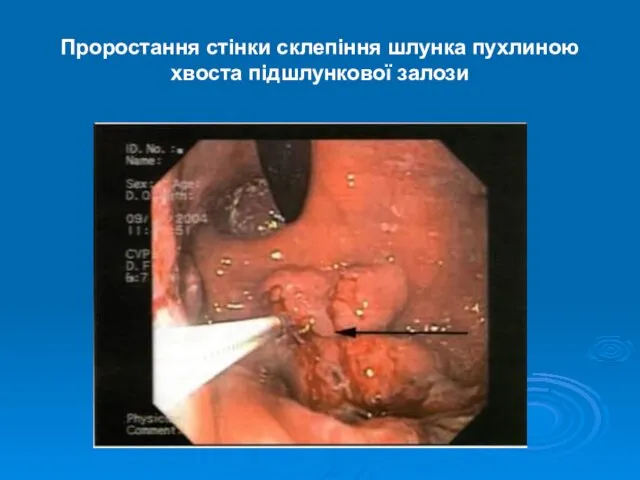
- 32. Проростання стінки склепіння шлунка пухлиною хвоста підшлункової залози
- 33. Ендоскопічна УЗКТ Ліворуч голівка ендоскопу з ультразвуковим датчиком, праворуч – пухлина підшлункової залози.
- 34. Хірургічне лікування РПЗ Операбельність при раку підшлункової залози складає від 10 до 25%. Післяопераційна летальність, що
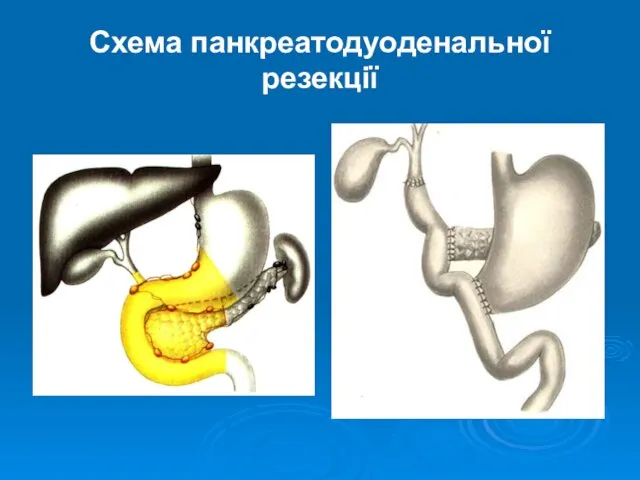
- 35. Схема панкреатодуоденальної резекції
- 36. Хіміотерапія РПЗ Хіміотерапія застосовується самостійно у випадках неможливості проведення іншого лікування при розповсюдженому процесі або у
- 38. Скачать презентацию

















 Гомеопатия и ноотропные препараты от головокружения
Гомеопатия и ноотропные препараты от головокружения Балалардың тыныс алу жүйесінің ауруларын емдеу, денсаулығын нығайту алдын алу
Балалардың тыныс алу жүйесінің ауруларын емдеу, денсаулығын нығайту алдын алу Специфическая иммунопрофилактика. Основы дезинфекционного дела. Внутрибольничные инфекции
Специфическая иммунопрофилактика. Основы дезинфекционного дела. Внутрибольничные инфекции Использование тестов и функциональных проб для оценки состояния сердечнососудистой и дыхательной систем
Использование тестов и функциональных проб для оценки состояния сердечнососудистой и дыхательной систем Вирусная геморрагическая болезнь кроликов
Вирусная геморрагическая болезнь кроликов Түбірлік периодонтиттің этиологиясы және патогенезі. Патологиялық анатомиясы. Периодонтиттің жіктелуі. Клиникасы,диагностикасы
Түбірлік периодонтиттің этиологиясы және патогенезі. Патологиялық анатомиясы. Периодонтиттің жіктелуі. Клиникасы,диагностикасы Наркотические (опиоидные) анальгетики
Наркотические (опиоидные) анальгетики Показание и противопоказание к операции при расщелинах нёба (уранопластика). Ребилитация и диспанцериазия
Показание и противопоказание к операции при расщелинах нёба (уранопластика). Ребилитация и диспанцериазия Первая доврачебная помощь при острой сердечной недостаточности и инсульте. 11 класс
Первая доврачебная помощь при острой сердечной недостаточности и инсульте. 11 класс Патронаж здорового новорожденного на дому с оформлением учебной амбулаторной карты
Патронаж здорового новорожденного на дому с оформлением учебной амбулаторной карты Повреждения груди и органов грудной полости
Повреждения груди и органов грудной полости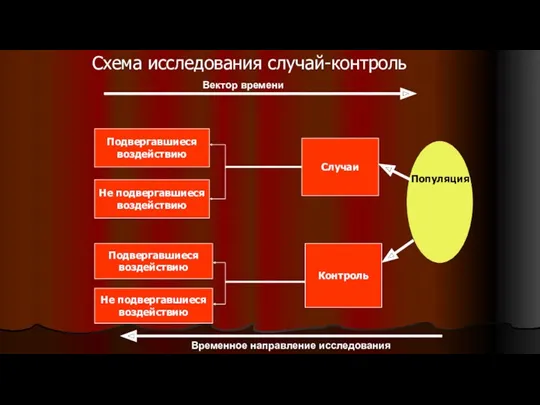 Эпидемиологические исследования
Эпидемиологические исследования Нарушения внимания при локальных поражениях мозга
Нарушения внимания при локальных поражениях мозга Туберкулез бронхов
Туберкулез бронхов Исследование больных с заболеваниями сердца и сосудов
Исследование больных с заболеваниями сердца и сосудов Основы хирургии пороков развития
Основы хирургии пороков развития Ситуационные задачи. Болезни носа и околоносовых пазух
Ситуационные задачи. Болезни носа и околоносовых пазух Физиология мышечной ткани и нервно-мышечные рефлексы. Постизометрическая релаксация (ПИР)
Физиология мышечной ткани и нервно-мышечные рефлексы. Постизометрическая релаксация (ПИР) Рак легкого. Онкология
Рак легкого. Онкология Врачебный контроль за женщинами, занимающимися физкультурой и спортом
Врачебный контроль за женщинами, занимающимися физкультурой и спортом The history of the discovery of antibiotics
The history of the discovery of antibiotics Медицинская защита населения и спасателей в ЧС
Медицинская защита населения и спасателей в ЧС Лечение аллергии в санаториях Армении
Лечение аллергии в санаториях Армении prezentatsiya_sibirskaya_yazva
prezentatsiya_sibirskaya_yazva Слайд-лекция №16. Противоаритмические средства
Слайд-лекция №16. Противоаритмические средства Antimicrobial drugs
Antimicrobial drugs Тірі адамға сараптама жасау
Тірі адамға сараптама жасау Печінкові та ниркові коліки
Печінкові та ниркові коліки