Расспрос, осмотр и иструментальные и лабораторные методы исследования желудочно-кишечного тракта презентация
Содержание
- 2. Жалобы Болевой синдром: локализация иррадиация продолжительность сезонность характер причины появления факторы усиления и ослабления боли Диспепсия:
- 3. Осмотр запах изо рта осмотр языка осмотр живота ориентировочная пальпация живота (кожная гиперестезия мышечное напряжение или
- 4. Пальпация желудка Желудок пальпируют также по методу Образцова. Последовательно ощупывают большую кривизну и пилорический отдел желудка.
- 5. Аускультация желудка аускулътативный метод определения нижней границы желудка. Исследование проводят в положении больного лежа на спине.
- 6. Рентгенологическое исследование пищевода, желудка и кишечника 1. Обзорная рентгенограмма брюшной полости. 2. Искусственное контрастирование пищевода, желудка
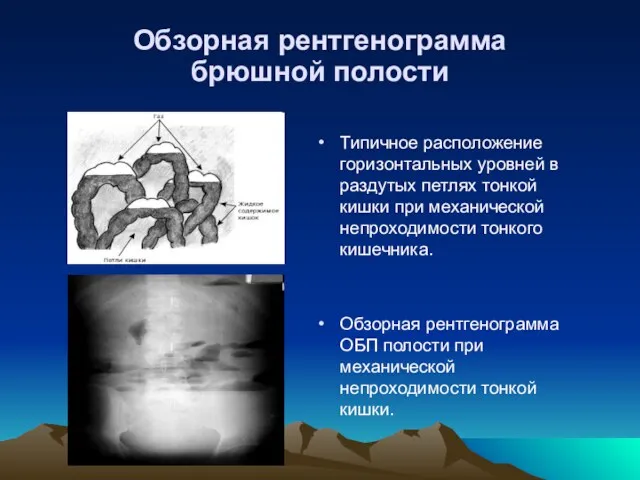
- 7. Обзорная рентгенограмма брюшной полости Обзорная рентгенограмма брюшной полости в вертикальном положении пациента наиболее информативна при наличии
- 8. Обзорная рентгенограмма брюшной полости Типичное расположение горизонтальных уровней в раздутых петлях тонкой кишки при механической непроходимости
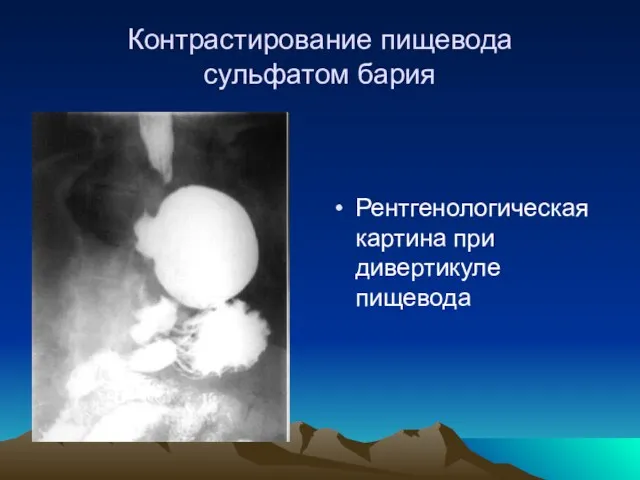
- 9. Контрастирование пищевода сульфатом бария Рентгенологическая картина при дивертикуле пищевода
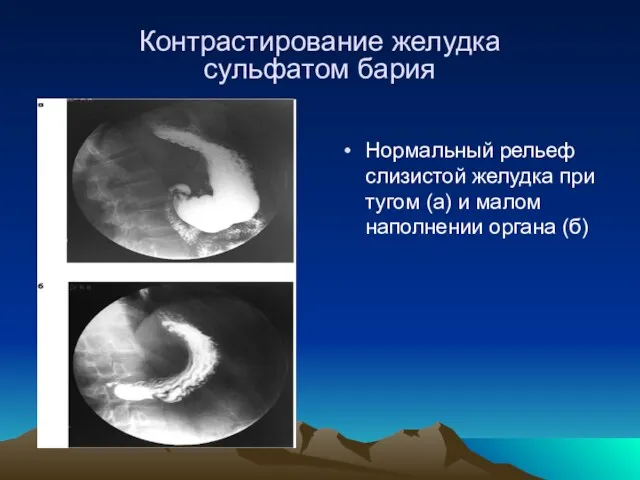
- 10. Контрастирование желудка сульфатом бария Нормальный рельеф слизистой желудка при тугом (а) и малом наполнении органа (б)
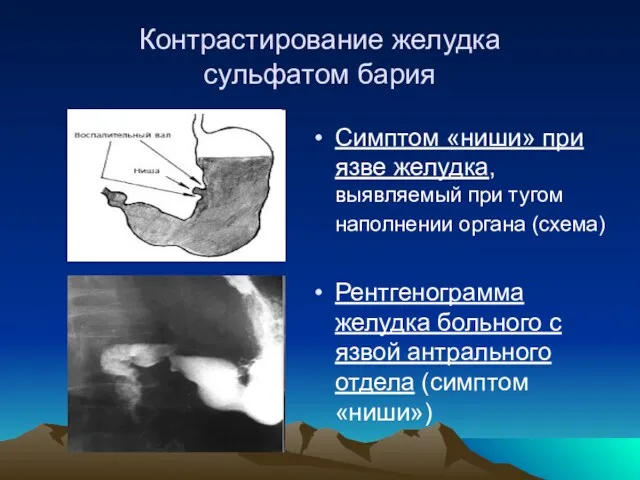
- 11. Контрастирование желудка сульфатом бария Симптом «ниши» при язве желудка, выявляемый при тугом наполнении органа (схема) Рентгенограмма
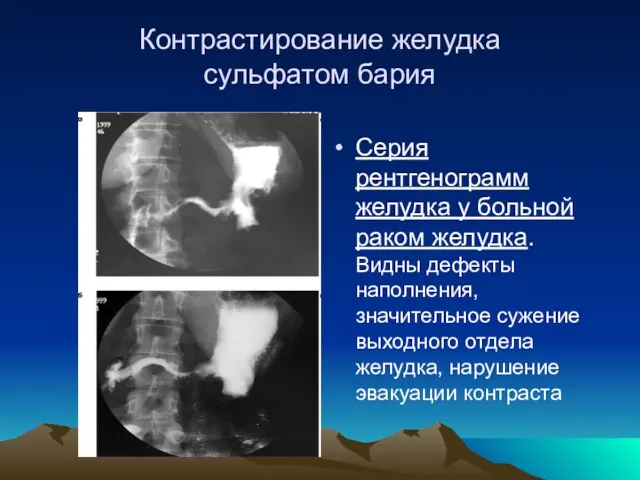
- 12. Контрастирование желудка сульфатом бария Серия рентгенограмм желудка у больной раком желудка. Видны дефекты наполнения, значительное сужение
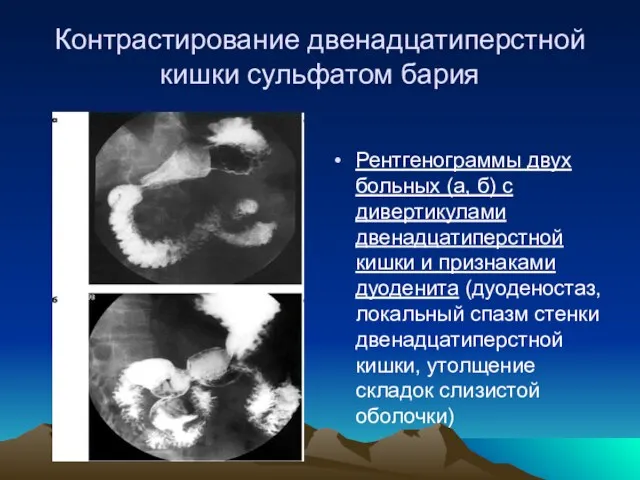
- 13. Контрастирование двенадцатиперстной кишки сульфатом бария Рентгенограммы двух больных (а, б) с дивертикулами двенадцатиперстной кишки и признаками
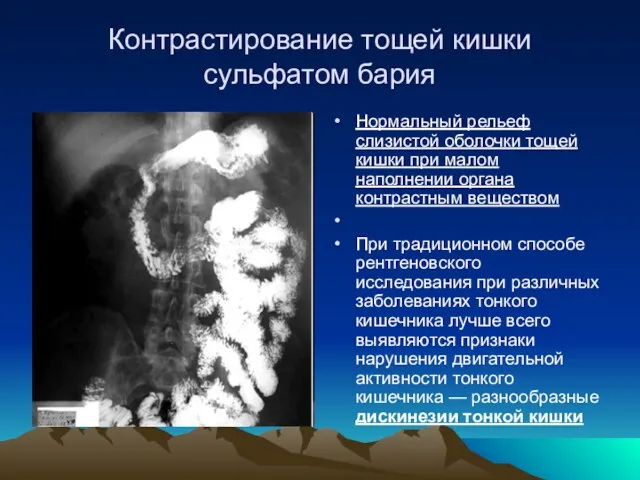
- 14. Контрастирование тощей кишки сульфатом бария Нормальный рельеф слизистой оболочки тощей кишки при малом наполнении органа контрастным
- 15. Контрастирование тонкой кишки сульфатом бария Дивертикулез тонкого кишечника
- 16. Ирригоскопия Метод заключается в ретроградном введении контрастного вещества через прямую кишку с помощью аппарата Боброва, что
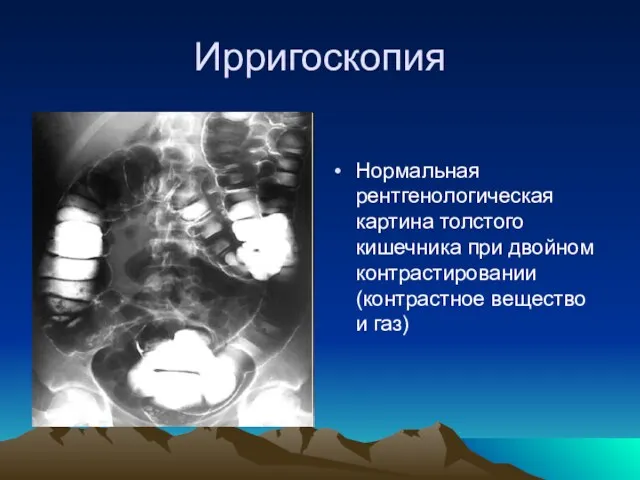
- 17. Ирригоскопия Нормальная рентгенологическая картина толстого кишечника при двойном контрастировании (контрастное вещество и газ)
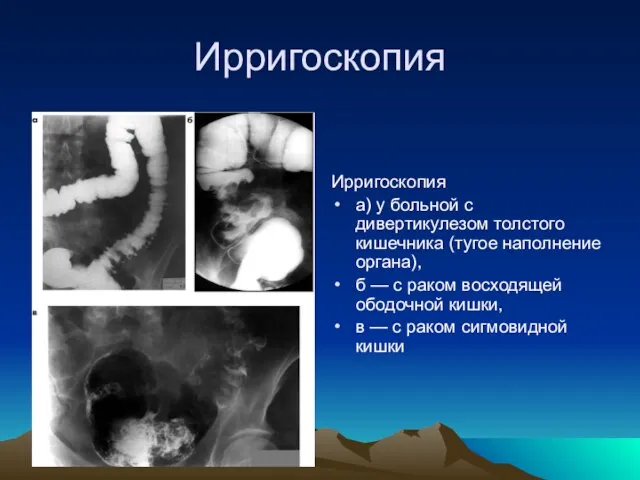
- 18. Ирригоскопия Ирригоскопия а) у больной с дивертикулезом толстого кишечника (тугое наполнение органа), б — с раком
- 19. Фиброгастродуоденоскопия (ФГДС) Является обязательным методом исследования при заболеваниях желудка и двенадцатиперстной кишки, который дает возможность детально
- 20. Общие противопоказания к проведению ФГДС 1) значительное сужение пищевода; 2) патологические процессы в средостении (опухоль, медиастенит,аневризма
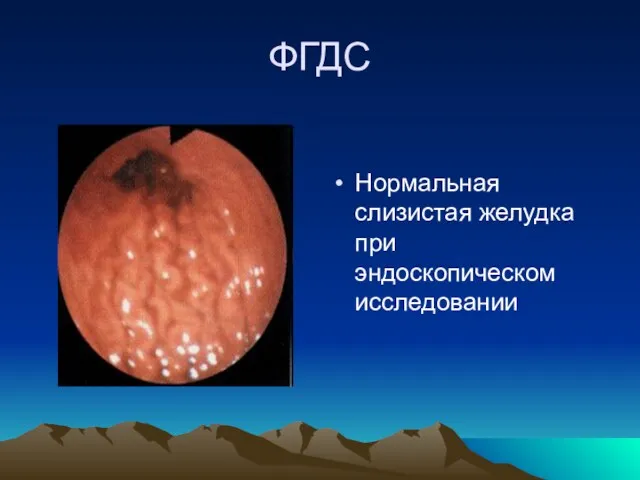
- 21. ФГДС Нормальная слизистая желудка при эндоскопическом исследовании
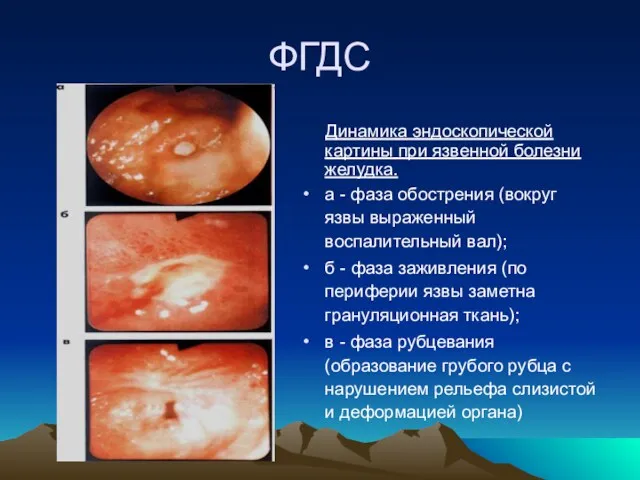
- 22. ФГДС Динамика эндоскопической картины при язвенной болезни желудка. а - фаза обострения (вокруг язвы выраженный воспалительный
- 23. Исследование желудочной секреции Зондовые методы, позволяющие наиболее полно оценить так называемую базальную и стимулированную кислотности желудочного
- 24. Фракционное исследование желудочной секреции тонким зондом Тонкий зонд для фракционного зондирования желудка Зондирование желудка тонким зондом
- 25. Фракционное исследование желудочной секреции тонким зондом: методика после введения зонда в желудок шприцом или специальным вакуумным
- 26. Фракционное исследование желудочной секреции тонким зондом Исследование желудочного содержимого включает определение: физических свойств (количество, цвет, запах,
- 27. Фракционное исследование желудочной секреции тонким зондом: показания 1. Хронический гастрит. 2. Случаи хронической длительно нерубцующейся язвы
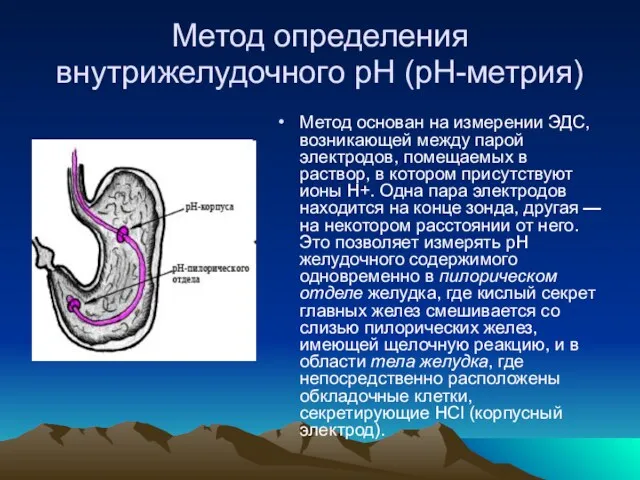
- 28. Метод определения внутрижелудочного рН (рН-метрия) Метод основан на измерении ЭДС, возникающей между парой электродов, помещаемых в
- 29. Беззондовые методы исследования Ацидотест (гастротест) Тест с азуром А (считается одним из наиболее надежных скрининговых методов
- 30. Исследование двигательной функции желудка Рентгенологическое исследование с барием дает возможность ориентировочно оценить тонус, перистальтику и скорость
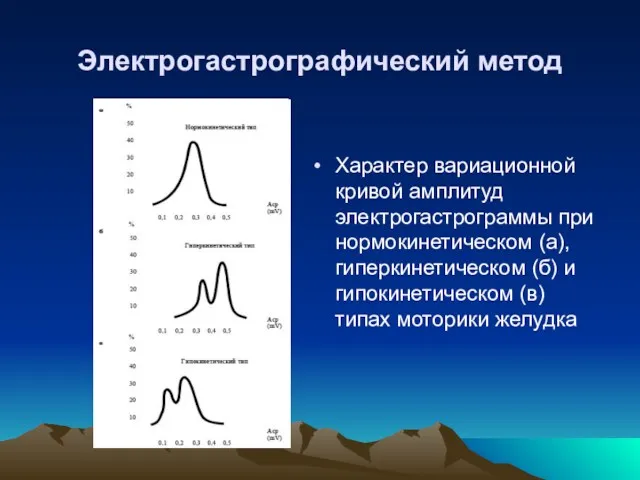
- 31. Электрогастрографический метод Характер вариационной кривой амплитуд электрогастрограммы при нормокинетическом (а), гиперкинетическом (б) и гипокинетическом (в) типах
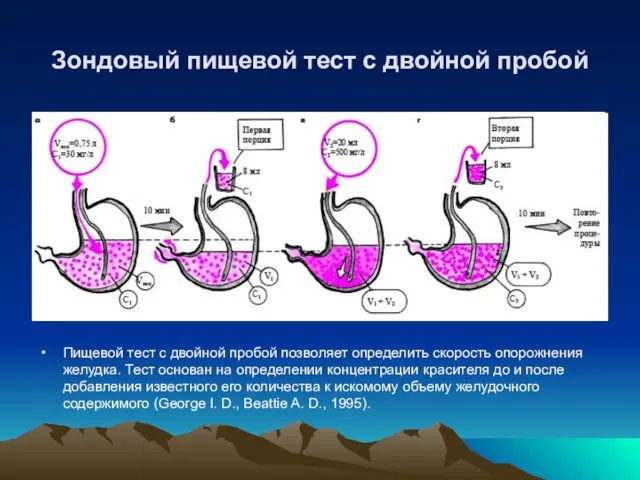
- 32. Зондовый пищевой тест с двойной пробой Пищевой тест с двойной пробой позволяет определить скорость опорожнения желудка.
- 33. Радиоизотопное определение желудочной эвакуации Метод основан на использовании специальных продуктов и питательных смесей, меченных радиоактивными изотопами
- 34. Методы выявления Helicobacter pylori Цитологический метод исследования Уреазный тест («кампи-тест») относится к числу экспресс-методов выявления НР.
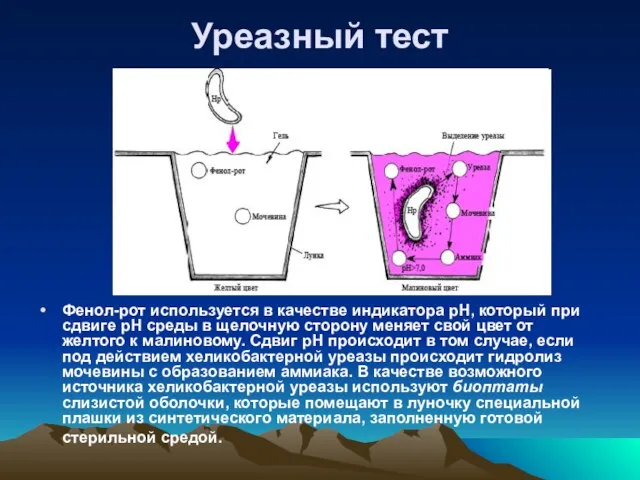
- 35. Уреазный тест Фенол-рот используется в качестве индикатора рН, который при сдвиге рН среды в щелочную сторону
- 36. Выявление Helicobacter pylori Диагностическое значение имеют случаи сочетания инфицирования НР и характерных эндоскопических признаков хронического антрального
- 37. Копрологическое исследование Исследование физических свойств: суточное количество кала, консистенция, форма, цвет, запах, примеси в кале, определение
- 38. Копрологическое исследование Исследование химических свойств: Определение крови в кале (бензидиновая проба, гваяковые пробы) Определение стеркобилина и
- 39. Копрологическое исследование Микроскопическое исследование свойств позволяет составить представление о: 1) процессе переваривания различных компонентов пищи; 2)
- 40. Патологические элементы, выявляемые при микроскопии кала Мышечные волокна Соединительнотканные волокна Крахмал Жир и продукты его расщепления
- 41. Исследование биоптатов слизистой оболочки тонкой кишки Прицельная биопсия из дистальных отделов двенадцатиперстной кишки или биопсия тощей
- 42. Исследование всасывания жиров, белков, и углеводов в тонком кишечнике Определение экскреции жира с калом Тест всасывания
- 43. Фиброколоноскопия (ФКС) Наиболее важными показаниями для обязательного проведения колоноскопии является необходимость подтвердить или отвергнуть диагноз следующих
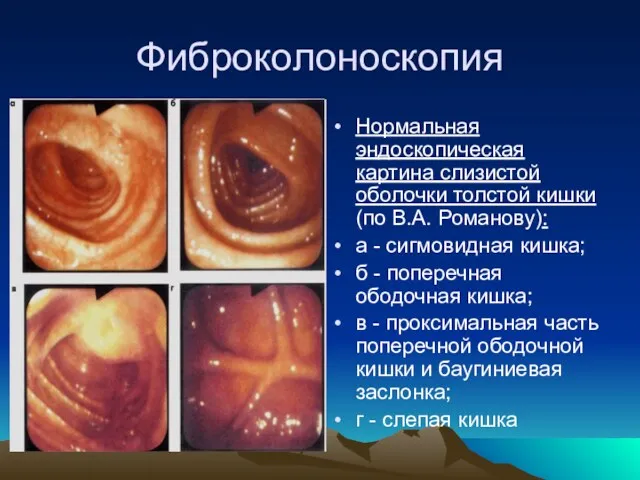
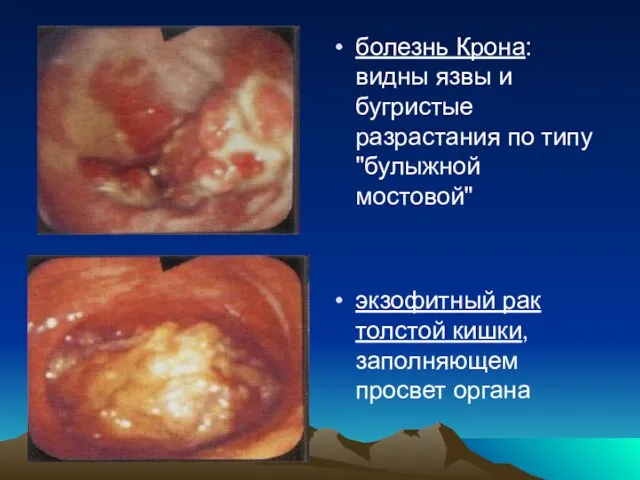
- 44. Фиброколоноскопия Нормальная эндоскопическая картина слизистой оболочки толстой кишки (по В.А. Романову): а - сигмовидная кишка; б
- 45. болезнь Крона: видны язвы и бугристые разрастания по типу "булыжной мостовой" экзофитный рак толстой кишки, заполняющем
- 46. Выявление микробной контаминации кишечника Основные причины избыточного роста условно-патогенной микрофлоры в тонком кишечнике: 1. Перенесенный в
- 47. Способы выявления микробной контаминации кишечника Бактериологическое исследование аспиратов тощей кишки Водородный дыхательный тест
- 48. Исследование гастроинтестинальных гормонов Проводится количественное определение уровня гастроинтестинальных гормонов (гастрина, соматостатина, глюкагона, вазоактивного интестинального полипептида, секретина
- 49. Лапароскопия Основными показаниями к проведению лапароскопии являются: 1) неясные в диагностическом плане заболевания ОБП, когда другие,
- 50. Основные клинические синдромы при заболеваниях органов пищеварения
- 51. Гиперсекреторный синдром - гиперсекреция желудка; - повышение тонуса желудка, спазмы мышц пилорического и кардиального сфинктеров; -
- 52. Гипосекреторный синдром - гипосекреция (ахлоргидрия) - снижение тонуса желудка; - снижение аппетита; - отрыжка воздухом; -
- 53. Синдром острого живота - острый живота; - сухой язык; - отсутствие или ограничение экскурсии брюшной стенки
- 54. Синдром желудочно-кишечного кровотечения а) "Местные" признаки кровотечения : - рвота "кофейной гущей" или алой кровью (при
- 55. Синдром поражения тонкой кишки - умеренное учащение стула; - неинтенсивные боли вокруг пупка; - урчание, метеоризм;
- 56. Синдром поражения толстой кишки - склонность к запорам; - коликообразная интенсивная боль; - пальпаторная болезненность по
- 58. Скачать презентацию






































 СПИД. ВИЧ-инфекция
СПИД. ВИЧ-инфекция Несахарный диабет
Несахарный диабет Походная медицина
Походная медицина Неврозы и неврозоподобные состояния
Неврозы и неврозоподобные состояния Детский церебральный паралич
Детский церебральный паралич Переломы костей плеча
Переломы костей плеча Медико-профилактические аспекты близорукости у детей школьного возраста
Медико-профилактические аспекты близорукости у детей школьного возраста Сучасні моделі ендоскопів, інструментарію і допоміжного обладнання
Сучасні моделі ендоскопів, інструментарію і допоміжного обладнання Туберкулез костей и суставов
Туберкулез костей и суставов Hormones. Régulation du métabolisme
Hormones. Régulation du métabolisme Безопасность гемотрансфузии и гемокоррекции в педиатрической практике
Безопасность гемотрансфузии и гемокоррекции в педиатрической практике Лабораторная диагностика (ВОЗ)
Лабораторная диагностика (ВОЗ) Особенности аппаратной чистки лица
Особенности аппаратной чистки лица Общие основы массажа
Общие основы массажа Пульпиты. Классификация
Пульпиты. Классификация Шаншаров-фарм жшс кәсіпорынында сасықшөп тұндырмасы өндіріс үрдісін қарқындату
Шаншаров-фарм жшс кәсіпорынында сасықшөп тұндырмасы өндіріс үрдісін қарқындату Внутриутробное развитие организма. Развитие после рождения
Внутриутробное развитие организма. Развитие после рождения Грипп: этиология, эпидемиология, клиника, лечение
Грипп: этиология, эпидемиология, клиника, лечение Наследственные болезни человека
Наследственные болезни человека Заболевания пищеварительной системы
Заболевания пищеварительной системы Научно – обоснованная медицинская практика. Поиск доказательной информации. Базы данных
Научно – обоснованная медицинская практика. Поиск доказательной информации. Базы данных Неотложная медицинская помощь и лечение при астматическом статусе
Неотложная медицинская помощь и лечение при астматическом статусе Сибирская язва
Сибирская язва Лекарственные растения и сырье, содержащие жиры и жироподобные вещества. (Лекция 6)
Лекарственные растения и сырье, содержащие жиры и жироподобные вещества. (Лекция 6) Период грудного возраста
Период грудного возраста Белый порок сердца
Белый порок сердца Лабораторная диагностика стафилококковой инфекции
Лабораторная диагностика стафилококковой инфекции Понятие стресс. Фазы стресса. Схема развития стресс-реакции
Понятие стресс. Фазы стресса. Схема развития стресс-реакции