Рекомендации ESC по диагностике и ведению пациентов с острой эмболией системы лёгочной артерии презентация
- Главная
- Медицина
- Рекомендации ESC по диагностике и ведению пациентов с острой эмболией системы лёгочной артерии

Содержание
- 3. Карманные рекомендации ЕОК Рекомендации ЕОК по диагностике и лечению ЛЭ 2014 г. Рабочая группа по диагностике
- 4. Содержание Tаблица рекомендаций и уровней доказательности 4 Введение 5 Эпидемиология 5 Предрасполагающие факторы 5 Патофизиология 7
- 5. Список сокращений и условных обозначений BNP, НУП: натрийуретический пептид H-FABP: белки сердечного типа, связывающиеся с жирными
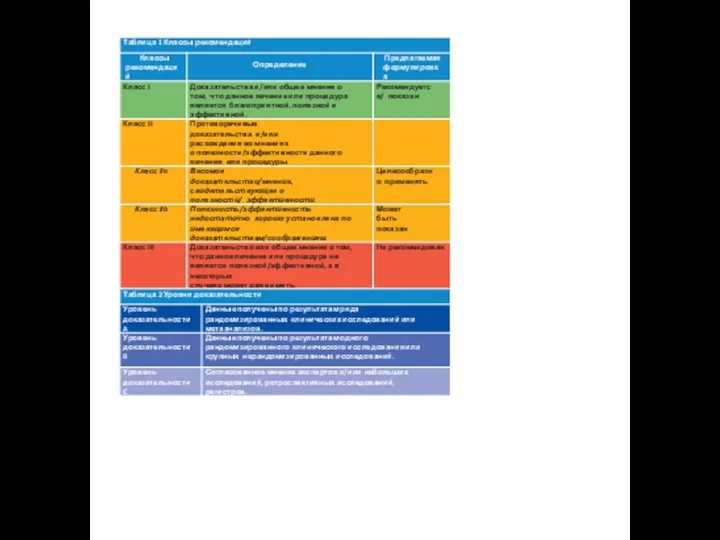
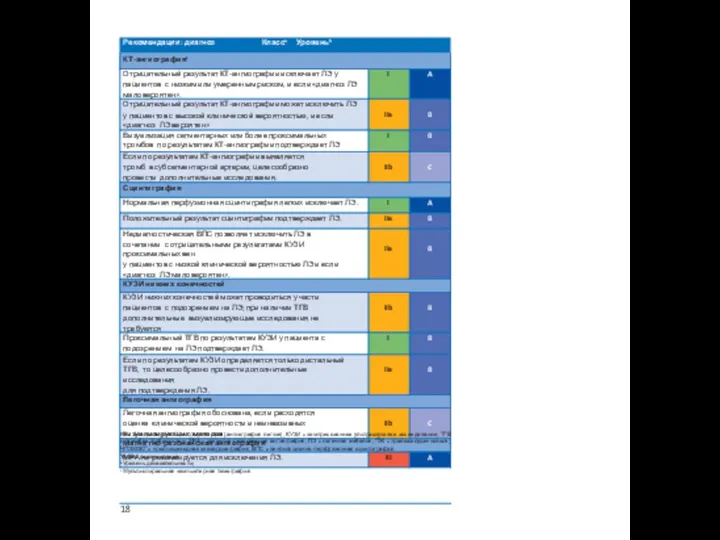
- 6. 1. Классы рекомендаций и уровни доказательности 4
- 7. Введение Эпидемиология Венозные тромбозы и эмболии (ВТЭ) включают в себя тромбоз глубоких вен (ТГВ) и ле-
- 8. 6
- 9. 2.3 Патофизиология Ключевые факторы, вызывающие сердечно-сосудистую недостаточность при острой ЛЭ. Потребность ПЖ в O2 Смерть Коронарная
- 10. 2.4 Клиническая классификация и начальная стратификация риска Клиническая классификация тяжести эпизода острой ЛЭ основана на определении
- 11. 3. Диагностика В данных рекомендациях и при ведении пациентов ЛЭ считается «подтвержденной», если её вероятность достаточно
- 12. 3.2 Оценка клинической вероятности Несмотря на невысокую чувствительность и специфичность отдельных симптомов, признаков и результатов обследований,
- 13. ТГВ = тромбоз глубоких вен; ЛЭ = легочная эмболия. 11
- 14. Возможна КТ-ангиография И стабилизация пациента Другие исследования недоступныb или нестабильное состояние пациента Нет Да Поиск других
- 15. проводится с клапанной дисфункцией, тампонадой сердца, острым коронарным син- дромом (ОКС), расслоением аорты. В первую очередь
- 16. Диагностический алгоритм для ведения пациентов без шока или гипотонии с по- дозрением на ЛЭ. Оценка клинической
- 17. Целесообразность определения Д-димера у госпитализированных пациентов также сомнительна, потому что для получения клинически значимого отрицательного ре-
- 18. +/зеленый = надежный диагностический критерий (дальнейшего обследования не требуется); −/красный = ненадёжный критерий (обязательно дообследование); ±/жёлтый
- 19. 17
- 20. КТ = компьютерная томографическая (ангиография легких); КУЗИ = компрессионное ультразвуковое исследование; ТГВ = тромбоз глубоких вен;
- 21. 4. Оценка прогноза 4.1 Клинические параметры Для оценки прогноза у пациентов с острой ЛЭ используются различные
- 22. Визуализация правого желудочка путём эхокардиографии или КТ-ангиографии Данные эхокардиографии, показывающие дисфункцию ПЖ, были показаны для ≥25%
- 23. 4.4 Стратегия оценки прогноза Для оценки риска раннего исхода острой ЛЭ (внутригоспитального /в течение 30 дней
- 24. КТ= компьютерная томография (легочная ангиография); ЛЭ = легочная эмболия; PESI = Индекс тяжести ЛЭ (Pulmonary Embolism
- 25. Все назначения выполняются подкожно. МЕ = международные единицы; НМГ = низкомолекулярный гепарин. a Введение эноксапарина в
- 26. МЕ = международные единицы; a Aбсолютные противопоказания к тромболизису могут становиться относительными у пациента с ЛЭ
- 27. При назначении стрептокиназы или урокиназы инфузия НФГ должна быть прекраще- на, при терапии тканевым активатором плазминогена
- 28. 5.6 Стратегии терапии Стратегия ведения пациента с острой ЛЭ, основанная на оценке риска (для оценки риска
- 29. Высокий риск Умеренно-высокий риск Умеренно-низкий риск Низкий риск Антикоагулянтная терапия; возможна ранняя выписка на амбулаторное лечениеf
- 30. ЛЭ = легочная эмболия; НФГ = нефракционированный гепарин. a Класс рекомендаций — b Уровень доказательности. c
- 31. * Внимание: В настоящее время рассматриваются возможности применения эдоксабана в терапии ВТЭ в странах Евро- пейского
- 32. Рекомендации: венозные фильтры Классa Уровеньb ЛЭ = легочная эмболия. aКласс рекомендаций. bУровень доказательности. 6. Длительность антикоагулянтной
- 33. НМГ = низкомолекулярные гепарины; ЛЭ = легочная эмболия; a Класс рекомендаций b Уровень доказательности c Отдаленные
- 34. Алгоритм диагностики хронической тромбоэмболической легочной гипертензии Клиническое предположение: ХТЭЛГ Отрицательный результат ХТЭЛГ исключена ХТЭЛГ вероятна Неизвестно
- 35. 7.2 Лечение Алгоритм терапии хронической тромбоэмболической легочной гипертензии Повторная оценка операбельности в другом специализированном центре Консервативная
- 36. ХТЭЛГ = хроническая тромбоэмболическая легочная гипертензия; ЛЭ = легочная эмболия; ЛЭ = лёгочная эндартерэктомия. a Класс
- 37. Рекомендации по лечению ЛЭ у беременных Классa Уровеньb ОГК = органы грудной клетки; КТ = компьютерная
- 38. 8.3 Нетромботическая легочная эмболия Нетромботическую легочную эмболию могут вызвать различные типы клеток — ади- поциты, гематопоэтические
- 39. www.escardio.org/guidelines © 2014 Eøponeucuoe O6yecmøo Iapðuonosoø Huuauae ¬acma +acmoeyux Iapma++ x Peuome+ðayuu +e mouem 6 ma
- 41. Скачать презентацию
Карманные рекомендации ЕОК
Рекомендации ЕОК по диагностике и лечению ЛЭ 2014 г.
Рабочая
Карманные рекомендации ЕОК
Рекомендации ЕОК по диагностике и лечению ЛЭ 2014 г.
Рабочая
Председатель
Проф. Stavros Konstantinides Center for Thrombosis and Hemostasis University Medical Center Mainz Langenbeckstrasse 1
55131 Mainz, Germany
Тел.: +49 6131176255
Факс: +49 6131173456
Email: stavros.konstantinides@unimedizin-mainz.de and Department of Cardiology Democritus University of Thrace, Greece Email: skonst@med.duth.gr
Сопредседатель Проф. Adam Torbicki
Department of Pulmonary Circulation and Thromboembolic Diseases
Medical Center of Postgraduate Education ECZ-Otwock,
Ul. Borowa 14/18
05-400 Otwock, Poland
Тел.: +48 22 7103052
Fax: +48 22 710315
Email: adam.torbicki@ecz-otwock.pl
Авторы/Члены Рабочей Группы:
Giancarlo Agnelli (Италия), Nicolas Danchin (Франция), David Fitzmaurice (Великобритания), Nazzareno Galiè (Италия), J. Simon R. Gibbs (Великобритания), Menno Huisman (Нидерланды), Marc Humbert (Франция)†, Nils Kucher (Швейцария), Irene Lang (Австрия), Mareike Lankeit (Германия), John Lekakis (Греция), Christoph Maack (Германия), Eckhard Mayer (Германия), Nicolas Meneveau (Франция), Arnaud Perrier (Швейцария), Piotr Pruszczyk (Польша), Lars H. Rasmussen (Дания), Thomas H. Schindler (США), Pavel Svitil (Чехия), Anton Vonk Noordegraaf (Нидерланды), Jose Luis Zamorano (Испания), Maurizio Zompatori (Италия)
† Представитель Европейского респираторного общества
Прочие подразделения ЕОК, принимавшие участие в составлении рекомендаций:
ESC Associations: Acute Cardiovascular Care Association (ACCA), European Association for Cardiovascular Prevention & Rehabilitation (EACPR), European Association of Cardiovascular Imaging (EACVI), Heart Failure Association (HFA). Советы ЕОК: Совет сердечнососудистого среднего медицинского персонала и смежных профессий (CCNAP), Совет практической кардиологии (CCP), Совет по первичной помощи при сердечнососудистых заболе- ваниях (CCPC).
Рабочие группы ЕОК: Фармакология и лекарственная терапия сердечно-сосудистых заболеваний; ядер- ная кардиология и компьютерная томография сердца; периферическое кровообращение; легочное крово- обращение и функция правого желудочка; тромбоз.
Сотрудники ЕОК:
Veronica Dean, Catherine Despres, Myriam Lafay — Sophia Antipolis, Франция
* Адаптировано из рекомендаций ЕОК по диагностике и лечению острой тромбоэмболии легочной артерии от 2014 г. (European Heart Journal 2014 — doi:10.1093/eurheartj/ehu283).
1
Содержание
Tаблица рекомендаций и уровней доказательности 4
Введение 5
Эпидемиология 5
Предрасполагающие факторы 5
Патофизиология 7
Клиническая
Содержание
Tаблица рекомендаций и уровней доказательности 4
Введение 5
Эпидемиология 5
Предрасполагающие факторы 5
Патофизиология 7
Клиническая
Диагностика 9
Клиническая картина 9
Оценка клинической вероятности 10
Стратегии диагностики 12
Оценка прогноза 19
Клинические параметры 19
Визуализация правого желудочка путем эхокардиографии или КТ-ангиографии 20
Лабораторные тесты, биомаркеры и сочетанные методы диагностики 20
Стратегия оценки прогноза 21
Лечение в острую фазу ЛЭ 22
Антикоагулянтная терапия 22
Тромболитическая терапия 23
Хирургическая эмболэктомия 25
Чрескожная катетерная эмболэктомия и фрагментация тромба 25
Венозные фильтры 25
Стратегии терапии 26
Длительность антикоагулянтной терапии 30
Хроническая тромбоэмболическая легочная гипертензия 31
Диагностика 31
Лечение 33
Особые проблемы 34
Беременность 34
Тромбоэмболия легочной артерии и онкологические заболевания 35
Нетромботическая эмболия легочной артерии 36
2
Список сокращений и условных обозначений
BNP, НУП: натрийуретический пептид
H-FABP: белки сердечного типа,
Список сокращений и условных обозначений
BNP, НУП: натрийуретический пептид
H-FABP: белки сердечного типа,
NT-proBNP: N-терминальный предшественник мозгового натрийуретического пептида
PESI: Индекс тяжести ЛЭ (Pulmonary Embolism Severity Index)
sPESI: упрощенный индекс тяжести ЛЭ
TAPSE: систолическое смещение кольца трикуспидального клапана (tricuspid annulus plane systolic excursion)
АД: артериальное давление
АЧТВ: активированное частичное тромбопластиновое время
БАЛ: баллонная ангиопластика легких
ВПС: вентиляционно-перфузионная сцинтиграфия
ЕОК: Европейское общество кардиологов
ВСА: вычислительная субтракционная ангиография
ВТЭ: Венозные тромбозы и эмболии
КТ: компьютерная томография/томограмма
КУЗИ: компрессионное ультразвуковое исследование
ЛАГ: легочная артериальная гипертензия
ЛЖ: левый желудочек/ левожелудочковый
ЛГ: легочная гипертензия
ЛЭ: легочная эмболия
МЕ: международная(ые) единица(ы)
МНО: международное нормализованное отношение
MСКТ: мультиспиральная компьютерная томографическая (ангиография)
MРA: магнитно-резонансная ангиография
НМГ: низкомолекулярные гепарины НОАК: новые оральные антикоагулянты НПВ: нижняя полая вена
НФГ: нефракционированный гепарин
ОГК: органы грудной клетки
ОКС: острый коронарный синдром
ПЛАГ: Первичная легочная артериальная гипертензия
ПЖ: правый желудочек/ правожелудочковый
СВ: сердечный выброс
ТГВ: тромбоз глубоких вен ТК: трикуспидальный клапан ХТЭЛГ: хроническая
тромбоэмболическая легочная гипертензия
3
1. Классы рекомендаций и уровни доказательности
4
1. Классы рекомендаций и уровни доказательности
4
Введение
Эпидемиология
Венозные тромбозы и эмболии (ВТЭ) включают в себя тромбоз глубоких вен
Введение
Эпидемиология
Венозные тромбозы и эмболии (ВТЭ) включают в себя тромбоз глубоких вен
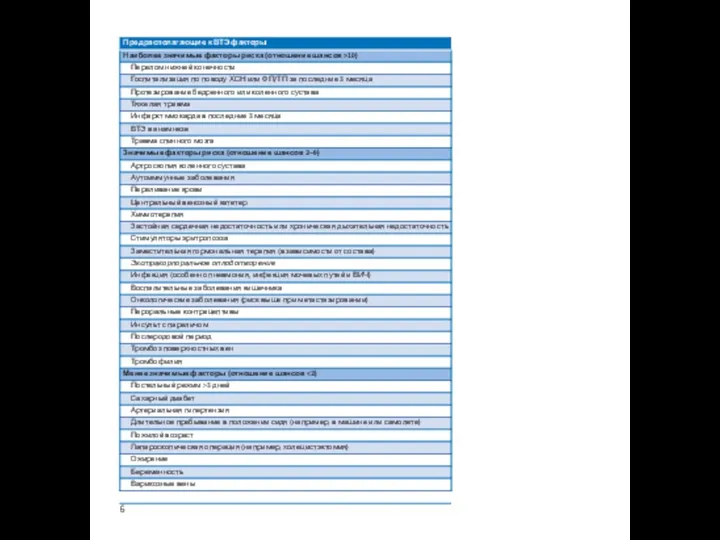
Предрасполагающие факторы
Считается, что ВТЭ является следствием взаимодействия факторов риска пациента, ча- сто постоянными и ситуационными факторами риска, обычно временными. ВТЭ счи- тается «спровоцированной» при наличии временного или обратимого фактора риска (например, хирургическое вмешательство, травма, иммобилизация, беременность, ис- прользование оральных контрацептивов или заместительная гормональная терапия) за 6 недель — 3 месяца до установления диагноза, и «неспровоцированной» при его отсутствии. ЛЭ может развиться также без каких-либо известных факторов риска. Наличие постоянных факторов риска, в отличие от основных временных факторов, может влиять на решение о длительности антикоагулянтной терапии после первого эпизода ЛЭ.
5
6
6
2.3 Патофизиология
Ключевые факторы, вызывающие сердечно-сосудистую недостаточность при острой ЛЭ.
Потребность ПЖ в
2.3 Патофизиология
Ключевые факторы, вызывающие сердечно-сосудистую недостаточность при острой ЛЭ.
Потребность ПЖ в
Смерть
Коронарная перфузия ПЖ
Системное АД
Низкий СВ
Преднагрузка ЛЖ
Выброс ПЖ
Сократимость ПЖ
Ишемия ПЖ
Воспаление миокарда
Нейрогормональная активация
Кардиогенный шок
Напряжение стенок ПЖ
Увеличение постнагрузки ПЖ
Дилатация ПЖ
Недостаточность ТК
Доставка O2 к ПЖ
АД = артериальное давление; СВ = сердечный выброс; ЛЖ = левый желудочек; ПЖ = правый желудочек; ТК = трикуспидальный клапан.
7
2.4 Клиническая классификация и начальная стратификация риска Клиническая классификация тяжести эпизода
2.4 Клиническая классификация и начальная стратификация риска Клиническая классификация тяжести эпизода
Suspected acute PE
Shock or hypotension a?
Yes No
High risk b Non-high risk b
Увеличение постнагрузки ПЖ
Да
Высокий рискb
Невысокий рискb
Нет
Шок или гипотензияa?
ЛЭ = легочная эмболия.
a — определяется как систолическое артериальное давление <90 мм рт. ст. или падение систолического на 40 и более мм рт. ст. на 15 минут и более, если не вызвано эпизодом нарушения ритма, гиповолемией
или сепсисом, b — основано на предполагаемой связанной с легочной эмболией 30-дневной внутрибольничной смертностью.
8
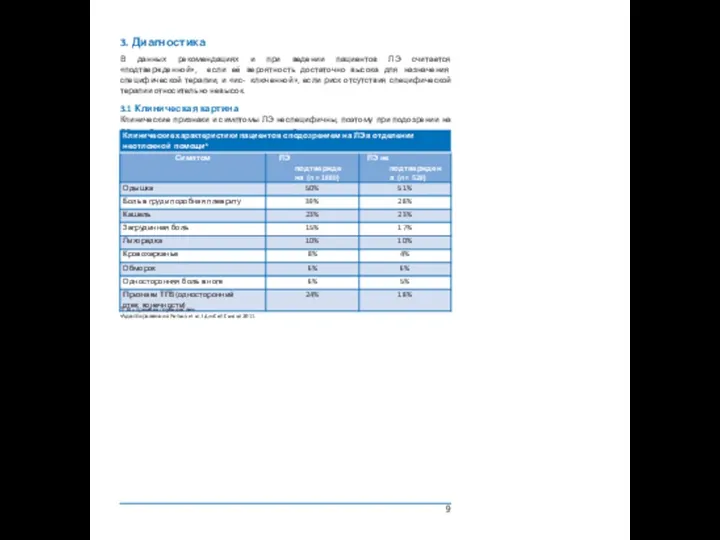
3. Диагностика
В данных рекомендациях и при ведении пациентов ЛЭ считается «подтвержденной»,
3. Диагностика
В данных рекомендациях и при ведении пациентов ЛЭ считается «подтвержденной»,
3.1 Клиническая картина
Клинические признаки и симптомы ЛЭ неспецифичны, поэтому при подозрении на ЛЭ необходимо проводить тщательное дообследование.
ТГВ = тромбоз глубоких вен.
a Адаптировано из Pollack et al. J Am Coll Cardiol 2011.
9
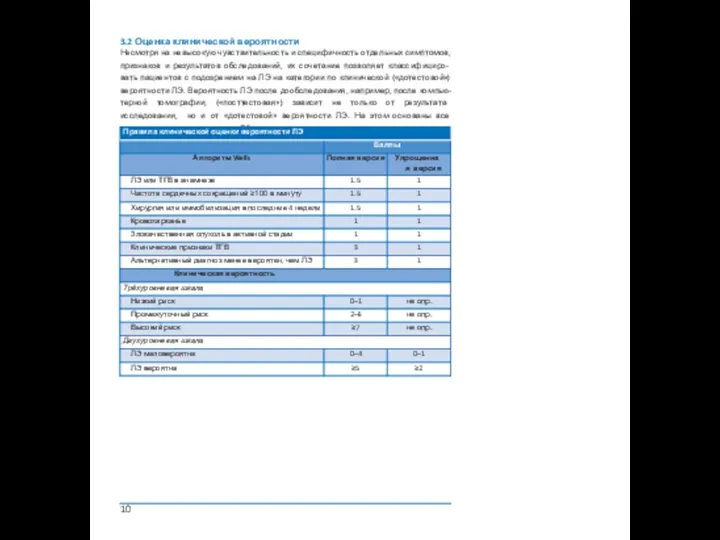
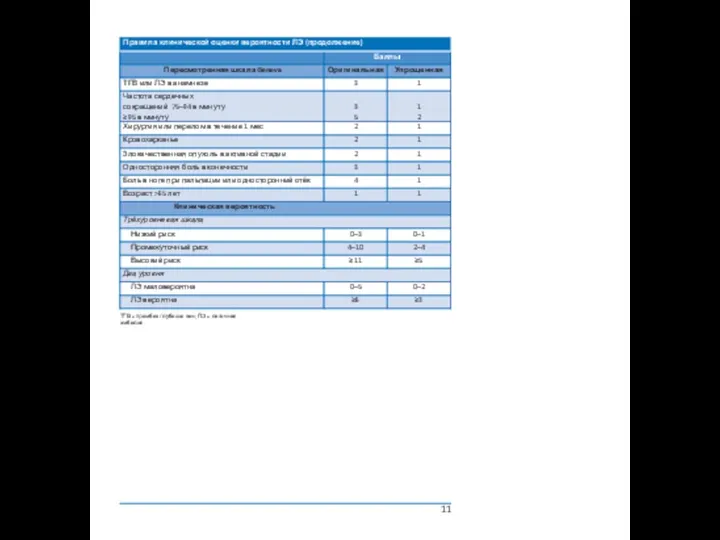
3.2 Оценка клинической вероятности
Несмотря на невысокую чувствительность и специфичность отдельных симптомов,
3.2 Оценка клинической вероятности
Несмотря на невысокую чувствительность и специфичность отдельных симптомов,
10
ТГВ = тромбоз глубоких вен; ЛЭ = легочная эмболия.
11
ТГВ = тромбоз глубоких вен; ЛЭ = легочная эмболия.
11
Возможна КТ-ангиография
И
стабилизация пациента
Другие исследования недоступныb или нестабильное состояние пациента
Нет
Да
Поиск других причин
Возможна КТ-ангиография
И
стабилизация пациента
Другие исследования недоступныb или нестабильное состояние пациента
Нет
Да
Поиск других причин
3.3 Диагностические стратегии
Диагностический алгоритм для пациентов с подозрением на ЛЭ высокого риска, т. е. при развитии шока или гипотонии.
Вероятная ЛЭ высокого риска представляет непосредственную угрозу жизни пациента. При развитии шока или гипотонии необходимо решение чётко поставленных клиниче- ских задач. Клиническая вероятность ЛЭ обычно высока, дифференциальный диагноз
Предполагается ЛЭ с шоком или гипотонией
Возможно немедленное проведение
КТ-ангиографии
Нетa
Эхокардиография
Перегрузка ПЖb
КТ = компьютерная томография (легочная ангиография); ЛЭ = легочная эмболия; ПЖ = правый желудочек.
a В том числе случаи, когда состояние пациента исключает транспортировку (исследования только на месте). b При отсутствии дисфункции ПЖ трансторакальная эхокардиография на месте в некоторых случаях точно подтверждает ЛЭ путем визуализации подвижных тромбов в правых полостях сердца. Дополнительные визуализирующие методики «на месте» включают чреспищеводную эхокардиографию, которая позволяет
12
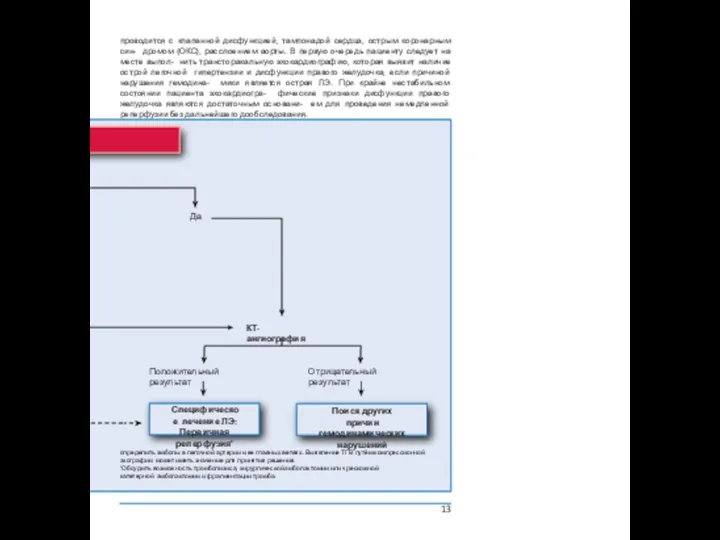
проводится с клапанной дисфункцией, тампонадой сердца, острым коронарным син- дромом (ОКС),
проводится с клапанной дисфункцией, тампонадой сердца, острым коронарным син- дромом (ОКС),
Отрицательный результат
Положительный результат
Да
Специфическое лечение ЛЭ:
Первичная реперфузияc
Поиск других причин гемодинамических нарушений
КТ-ангиография
определить эмболы в легочной артерии и ее главных ветвях. Выявление ТГВ путём компрессионной эхографии может иметь значение для принятия решения.
c Обсудить возможность тромболизиса, хирургической эмболэктомии или чрескожной катетерной эмболэктомии и фрагментации тромба
13
Диагностический алгоритм для ведения пациентов без шока или гипотонии с по-
Диагностический алгоритм для ведения пациентов без шока или гипотонии с по-
Оценка клинической вероятности ЛЭ в сочетании с определением Д-димера плазмы крови позволяют исключить ЛЭ примерно у 30% пациентов, риск развития тромбоэм- болических осложнений у которых в отсутствие лечения составит менее 1% за 3 меся- ца. Не следует определять Д-димер при высокой клинической вероятности ЛЭ, потому что у таких пациентов диагностическая ценность отрицательного результата мала.
Оценка клинической
вероятности ЛЭ
Клиническое суждениеа
Низкая/умеренная клиническая вероятность ЛЭ или «диагноз ЛЭ маловероятен»
Д-димер
КТ-ангиография
Лечение не требуетсяb
Лечениеb
В норме
Повышен
Нет ЛЭ
ЛЭ подтвержденас
Предполагается ЛЭ без шока или гипотонии
КТ = компьютерная томографическая; ЛЭ = легочная эмболия.
a Для оценки клинической вероятности ЛЭ используются две альтернативные схемы: трехуровневая (высокая, умеренная, низкая клиническая вероятность) или двухуровневая («диагноз ЛЭ вероятен» либо «диагноз ЛЭ маловероятна»). Определение Д-димера умеренно чувствительным методом не показано пациентом с низкой клинической вероятностью ЛЭ и если «ЛЭ маловероятна»,высокоспецифичный метод определения Д-димера может применяться при умеренной клинической вероятности ЛЭ.
14
Целесообразность определения Д-димера у госпитализированных пациентов также сомнительна, потому что для
Целесообразность определения Д-димера у госпитализированных пациентов также сомнительна, потому что для
В большинстве центров главным исследованием для диагностики ЛЭ у пациентов с вы- сокой клинической вероятностью, а также при повышенном уровне Д-димера плазмы, является мультиспиральная компьютерная томографическая ангиография (МСКТ). ЛЭ считается подтвержденной при выявлении по результатам КТ-ангиографии сгустка хотя бы в одной сегментарной ветви легочной артерии.
Подтвержденная ЛЭc
Высокая клиническая вероятность ЛЭ или «диагноз ЛЭ вероятен»
КТ-ангиография
Без леченияb
или продолжить обследованиеd
Лечениеb
Нет ЛЭ
У госпитализированных пациентов измерение Д-димера плазмы при подозрении на ЛЭ ограничено.
b Под лечением понимается антикоагулянтная терапия ЛЭ.
c Данные КТ-ангиографии подтверждают ЛЭ при выявлении тромбоэмболии на сегментарном или более проксимальном уровне легочной артерии.
d Если данные КТ-ангиографии не подтверждают ЛЭ у пациента с высокой клинической вероятностью, возможно проведение дообследования до принятия решения о неназначении ЛЭ-специфической терапии.
15
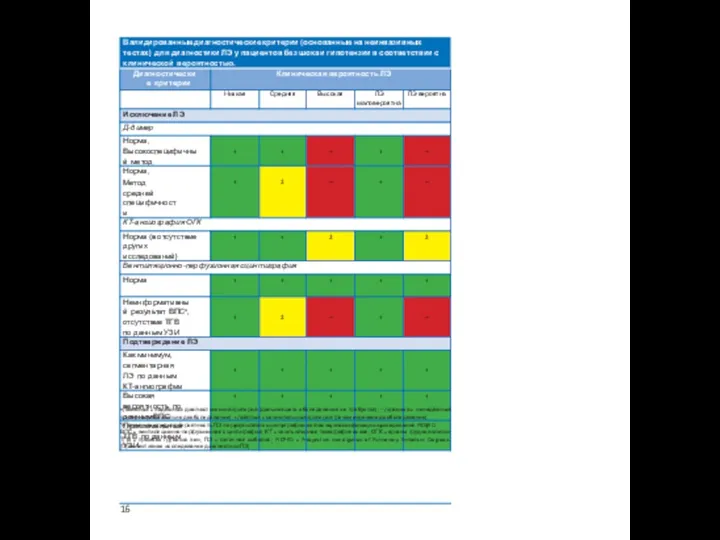
+/зеленый = надежный диагностический критерий (дальнейшего обследования не требуется); −/красный =
+/зеленый = надежный диагностический критерий (дальнейшего обследования не требуется); −/красный =
a Низкая или средняя вероятность ЛЭ по результатам сцинтиграфии согласно классификации исследования PIOPED.
ВПС = вентиляционно-перфузионная сцинтиграфия; КТ = компьютерная томографическая; ОГК = органы грудной клетки; ТГВ = тромбоз грубоких вен; ЛЭ = легочная эмболия; PIOPED = Prospective Investigation of Pulmonary Embolism Diagnosis (Проспективное исследование диагностики ЛЭ).
16
17
17
КТ = компьютерная томографическая (ангиография легких); КУЗИ = компрессионное ультразвуковое исследование;
КТ = компьютерная томографическая (ангиография легких); КУЗИ = компрессионное ультразвуковое исследование;
a Класс рекомендаций;
b Уровень доказательности;
c Мультиспиральная компьютерная томография.
18
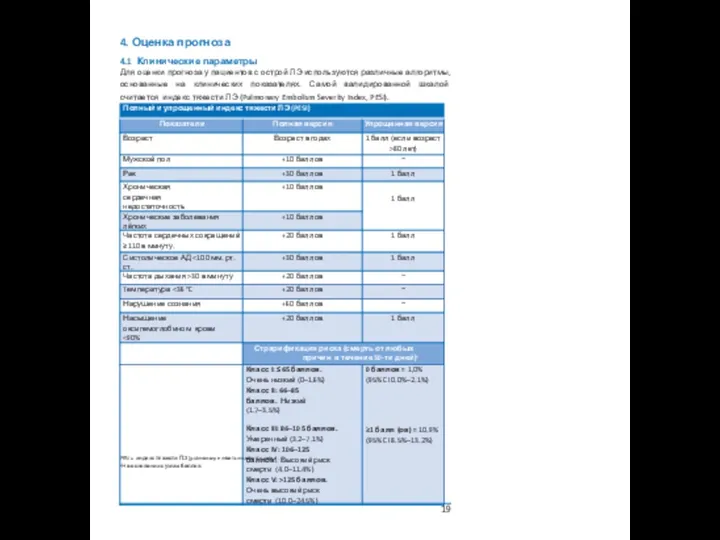
4. Оценка прогноза
4.1 Клинические параметры
Для оценки прогноза у пациентов с острой
4. Оценка прогноза
4.1 Клинические параметры
Для оценки прогноза у пациентов с острой
PESI = индекс тяжести ЛЭ (pulmonary embolism severity index).
a На основании суммы баллов.
19
Визуализация правого желудочка путём эхокардиографии или КТ-ангиографии
Данные эхокардиографии, показывающие дисфункцию ПЖ,
Визуализация правого желудочка путём эхокардиографии или КТ-ангиографии
Данные эхокардиографии, показывающие дисфункцию ПЖ,
Лабораторные тесты, биомаркёры и сочетанные методы диагностики
Перегрузка ПЖ давлением приводит к повышению напряжения миокарда, что ведет к высвобождению мозгового натрийуретического пептида (НУП, BNP) или N-терми- нального предшественника НУП (NT-proBNP).
Уровень натриуретических пептидов в плазме крови отражает тяжесть дисфункции ПЖ при острой ЛЭ. У пациентов с нормальным АД диагностическая ценность повыше- ния уровня BNP или NT-proBNP в плазме для определения риска ранней смерти низка. С другой стороны, низкие значения BNP или NT-proBNP связаны с лучшим краткосроч- ным прогнозом.
У пациентов, умерших в результате массивной ЛЭ, на аутопсии обнаруживаются транс- муральные инфаркты правого желудочка при неизмененных коронарных артериях. Ухудшает прогноз повышение тропонинов крови, выявленное при поступлении паци- ента с ЛЭ. Ранний маркер повреждения миокарда — белки сердечного типа, связы- вающиеся с жирными кислотами (H-FABP) — также имеет прогностическое значение при острой ЛЭ.
Для повышения точности стратификации риска ЛЭ в регистрах и когортных исследо- ваниях изучались различные сочетания симптомов с лабораторными исследования- ми и данными визуализирующих методик. Сочетание дисфункции ПЖ по результатам ЭХОКГ или КТ с положительными тропонинами крови использовалось как критерий включения в рандомизированое исследование тромболитической терапии, вклю- чившее 1006 пациентов с ЛЭ и нормальным АД. При получении стандартной антико- агулянтной терапии декомпенсация гемодинамики либо смерть имела место в 5.6% случаев в первые 7 дней рандомизации.
20
4.4 Стратегия оценки прогноза
Для оценки риска раннего исхода острой ЛЭ (внутригоспитального
4.4 Стратегия оценки прогноза
Для оценки риска раннего исхода острой ЛЭ (внутригоспитального
ЛЭ = легочная эмболия; ПЖ — правый желудочек Индекс тяжести.
a Классы III–V индекса тяжести ЛЭ (PESI) указывают на риск смерти в течение 30 дней от среднего до очень высокого. Упро- щенный индекс тяжести ЛЭ (sPESI) ≥1 балла(ов) указывает на высокий риск смерти в течение 30 дней после эпизода ЛЭ. b Эхокардиографические критерии дисфункции ПЖ включают дилатацию ПЖ и/или повышение конечного диастолическо- го отношения диаметров ПЖ/ЛЖ (в большинстве исследований пороговая величина составляла 0.9 или 1.0); гипокинезия свободной стенки ПЖ; уменьшение систолического смещения кольца трехстворчатого клапана (TAPSE); или комбинация вышеперечисленных признаков. По результатам КТ-ангиографии (снимки четырех камер сердца) дисфункция ПЖ опре- деляется как увеличение конечного диастолического соотношения диаметров ПЖ/ЛЖ (пороговая величина 0.9 или 1.0).
c Mаркеры повреждения миокарда (повышение концентрации тропонина I или T в плазме крови), или сердечная недо- статочность как результат дисфункции желудочков, в первую очередь, правого (повышение уровня натриуретического пептида в плазме крови).
d При наличии шока или гипотонии не требуется определения PESI (или sPESI) и лабораторных показателей.
e Пациенты, состояние которых соответствует I–II классу индекса тяжести PESI, либо 0 баллов по оценке упрощенного индек- са тяжести ЛЭ sPESI, при наличии повышенных кардиомаркеров или признаков дисфункции ПЖ по результатам визуализи- рующих тестов, также относятся категории среднего-низкого риска. Подобная ситуация может иметь место, если результа- ты анализа крови на кардиомаркеры или визуализирующего теста становятся известными до оценки индекса тяжести ЛЭ.
21
КТ= компьютерная томография (легочная ангиография); ЛЭ = легочная эмболия; PESI =
КТ= компьютерная томография (легочная ангиография); ЛЭ = легочная эмболия; PESI =
a Класс рекомендаций.
b Уровень доказательности.
5. Лечение в острую фазу
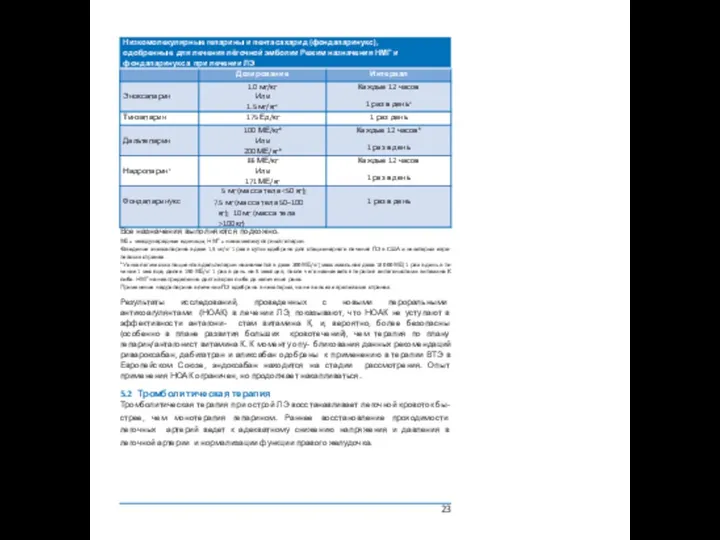
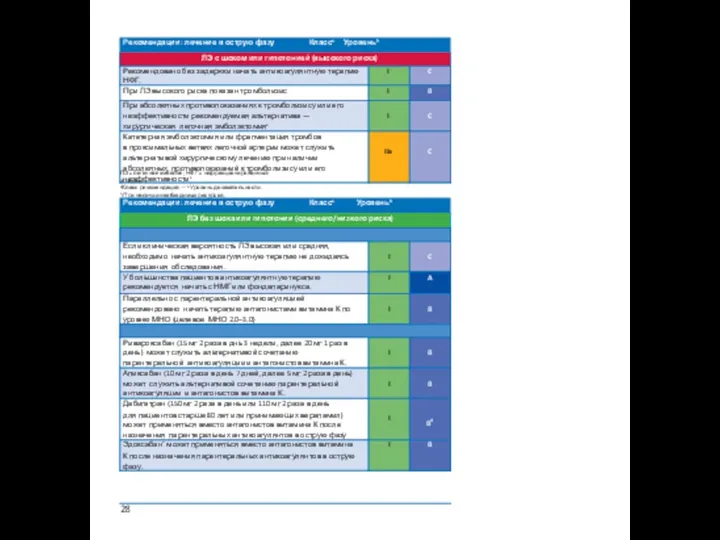
5.1 Антикоагулянтная терапия
Антикоагуляция рекомендована у пациентов с острой ЛЭ с целью предотвратить раннюю смерть, рецидив симптомов или фатальные ВТЭ. Стандартная продолжитель- ность антикоагулянтной терапии составляет не менее 3 месяцев. В течение указанного периода лечение в острую фазу состоит из назначения на первые 5–10 дней парен- теральных антикоагулянтов (нефракционированный гепарин, низкомолекулярные гепарины (НМГ) или фондапаринукс). Далее к парентеральному введению гепаринов следует добавить антагонисты витамина К либо один из новых пероральных антикоа- гулянтов — дабигатран или эдоксабан. Если вместо указанных используются риварок- сабан или апиксабан, назначить их следует немедленно, либо через 1–2 дня терапии нефракционированным гепарином, НМГ или фондапаринуксом. В последнем случае лечение в острую фазу будет состоять из высокой дозы перорального антикоагулянта в течение первых 3 недель (для ривароксабана) либо первых 7 дней (для апиксабана).
22
Все назначения выполняются подкожно.
МЕ = международные единицы; НМГ = низкомолекулярный гепарин.
a
Все назначения выполняются подкожно.
МЕ = международные единицы; НМГ = низкомолекулярный гепарин.
a
b У онкологических пациентов дальтепарин назначается в дозе 200 МЕ/кг (максимальная доза 18 000 МЕ) 1 раз в день в те- чение 1 месяца, далее 150 МЕ/кг 1 раз в день на 5 месяцев, после чего назначается терапия антагонистами витамина К либо НМГ на неопределенно долгий срок либо до излечения рака.
Применение надропарина в лечении ЛЭ одобрено в некоторых, но не во всех европейских странах.
Результаты исследований, проведенных с новыми пероральными антикоагулянтами (НОАК) в лечении ЛЭ, показывают, что НОАК не уступают в эффективности антагони- стам витамина К, и, вероятно, более безопасны (особенно в плане развития больших кровотечений), чем терапия по плану гепарин/антагонист витамина К. К моменту опу- бликования данных рекомендаций ривароксабан, дабигатран и апиксабан одобрены к применению в терапии ВТЭ в Европейском Союзе, эндоксабан находится на стадии рассмотрения. Опыт применения НОАК ограничен, но продолжает накапливаться.
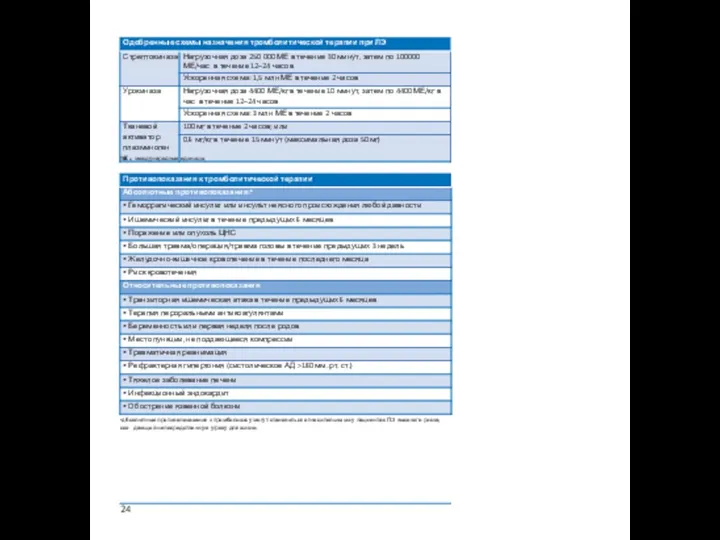
5.2 Тромболитическая терапия
Тромболитическая терапия при острой ЛЭ восстанавливает легочной кровоток бы- стрее, чем монотерапия гепарином. Раннее восстановление проходимости легочных артерий ведет к адекватному снижению напряжения и давления в легочной артерии и нормализации функции правого желудочка.
23
МЕ = международные единицы;
a Aбсолютные противопоказания к тромболизису могут становиться относительными
МЕ = международные единицы;
a Aбсолютные противопоказания к тромболизису могут становиться относительными
24
При назначении стрептокиназы или урокиназы инфузия НФГ должна быть прекраще- на,
При назначении стрептокиназы или урокиназы инфузия НФГ должна быть прекраще- на,
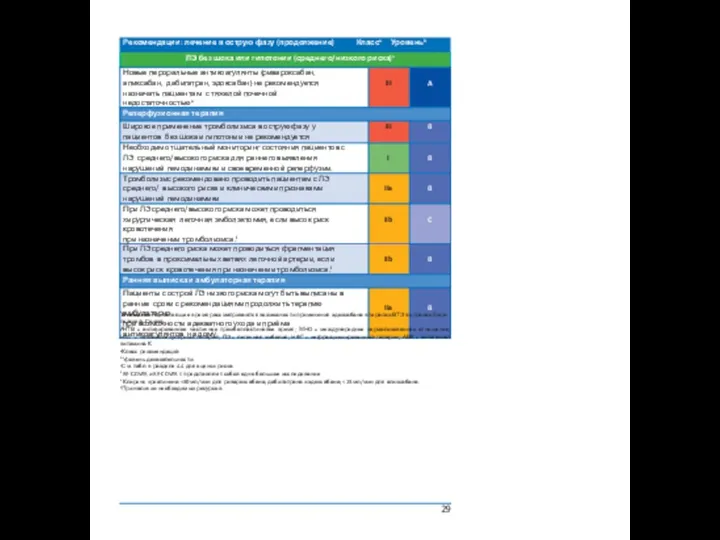
Хирургическая эмболэктомия
Легочная эмболэктомия является технически относительно легковыполнимой опе- рацией. При условии мультидисциплинарного индивидуального подхода, назначе- нии эмболэктомии до развития нарушений гемодинамики, риск периоперационной смертности составляет 6% или менее. Предоперационный тромболизис повышает риск кровотечения, но не является абсолютным противопоказанием к хирургической эмболэктомии.
Чрескожная катетерная эндартерэктомия и фрагментация тромба
Цель интервенционной терапии — удаление тромбов из главных легочных артерий с целью восстановления функции правого желудочка, улучшении клинической кар- тины и повышения выживаемости. Для пациентов с абсолютными противопоказани- ями к тромболизису интервенционная терапия включает: 1) фрагментацию тромба баллонным катетером или катетером типа пигтейл; 2) реолитическая тромбэктомия гидродинамическими; 3) аспирационная тромбэктомия аспирационными катетерами;
4) ротационная тромбэктомия. С другой стороны, при отсутствии абсолютных проти- вопоказаний к тромболизису предпочтительно выполнить катетерный либо фармако- механический тромболизис.
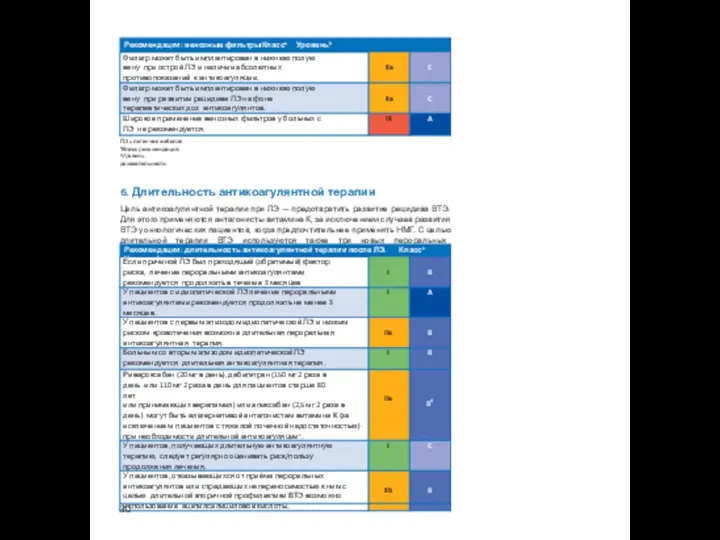
5.5 Венозные фильтры
Установка венозного фильтра показана пациентам с острой ЛЭ, имеющим абсолютные противопоказания к антикоагулянтам, а также пациентам с объективно доказанным рецидивом ЛЭ, возникшим на фоне адекватной антикоагулянтной терапии. Наблюда- тельные исследования показывают, что установка венозного фильтра может снизить смертность от ЛЭ в острой фазе, вероятно, за счёт повышения риска рецидива ВТЭ.
25
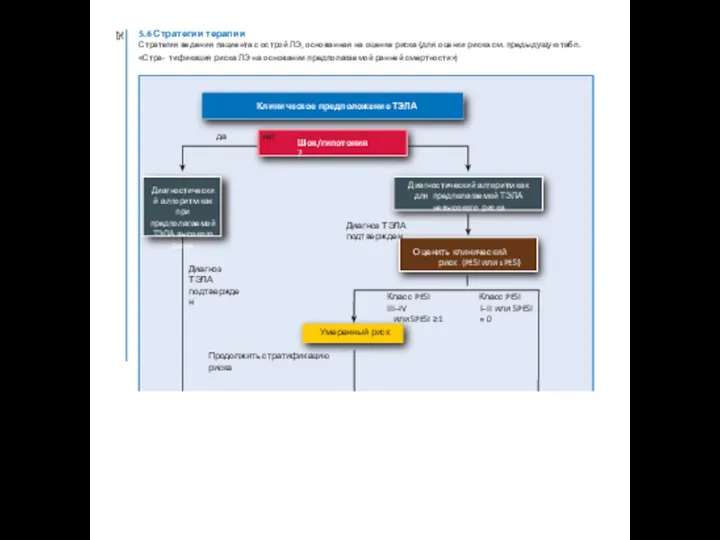
5.6 Стратегии терапии
Стратегия ведения пациента с острой ЛЭ, основанная на оценке
5.6 Стратегии терапии
Стратегия ведения пациента с острой ЛЭ, основанная на оценке
Диагностический алгоритм как при предполагаемой ТЭЛА высокого риска
Диагностический алгоритм как для предполагаемой ТЭЛА невысокого риска
Оценить клинический риск (PESI или sPESI)
Диагноз ТЭЛА подтвержден
Диагноз ТЭЛА подтвержден
Класс PESI III–IV
или SPESI ≥1
Умеренный риск
Продолжить стратификацию риска
Класс PESI I–II или SPESI = 0
да нет
Клиническое предположение ТЭЛА
Шок/гипотония?
26
Высокий риск
Умеренно-высокий риск
Умеренно-низкий риск
Низкий риск
Антикоагулянтная терапия; возможна ранняя выписка
на амбулаторное лечениеf
Антикоагулянтная
Высокий риск
Умеренно-высокий риск
Умеренно-низкий риск
Низкий риск
Антикоагулянтная терапия; возможна ранняя выписка
на амбулаторное лечениеf
Антикоагулянтная
Антикоагулянтная терапия; возможна реперфузияd
Первичная реперфузия
Оценка функции ПЖ (ЭХОКГ/КТ)a Лабораторное дообследованиеb
Оба в пользу ТЭЛА
Оба в пределах нормы
КТ = компьютерная томографическая томография лёгких; ЭХОКГ = эхокардиография; ТЭЛА (ЛЭ) = тромбоэмболия легочной артерии; PESI = Индекс тяжести ЛЭ (Pulmonary Embolism Severity Index); ПЖ = правожелудочковый; sPESI =Упрощенный индекс тяжести ЛЭ (Simplified Pulmonary Embolism Severity Index).
a При выявлении дисфункции ПЖ по ЭХОКГ или увеличение ПЖ по данным КТ (отношение ПЖ/ЛЖ (левый желудочек) ≥0.9), если указанные исследования уже были проведены, необходимо определение тропонинов крови, если только первичная реперфузия не противопоказана (например, из-за тяжести сопутствующей патологии или небольшой ожидаемой продолжительности жизни пациента).
b Mаркеры повреждения миокарда (например, повышение уровня тропонина I или T в плазме крови) или сердечной недостаточности вследствие дисфункции правого желудочка (повышение концентрации натрийуретического пептида в плазме крови). Если сердечные маркеры уже определялись (например, вследствие боли в груди), и их уровень был повышен, необходимо проведение ЭХОКГ для оценки функции правого желудочка либо КТ
для оценки его размеров.
c При повышенном уровне маркеров повреждения миокарда либо наличии признаков дисфункции ПЖ пациенты, клиническая вероятность которых оценивается как класс I–II (PESI) I, либо 0 (sPESI) относятся к группе умеренно-низкого риска. Подобная ситуация может возникнуть, если результат анализа крови на кардиомаркеры будет доступен до определения клинической тяжести ЛЭ. Такие пациенты, вероятно, не должны находиться на амбулаторном лечении.
d Tромболизис в случае развития клинических признаков декомпенсации гемодинамики (начать немедленно); хирургическая легочная эмболэктомия или чрескожная катетерная эмболэктомия и фрагментация тромба могут служить альтернативой тромболизису, особенно в случае высокого риска кровотечения.
e Пациенты с подтвержденной ЛЭ и повышенным урoвнем тропонинов нуждаются в наблюдении даже при отсутствии признаков дисфункции ПЖ по результатам ЭХОКГ или КТ.
f Не проводилось проспективных исследовний для оценки эффективности шкалы упрощенного индекса тяжести ЛЭ на амбулаторном этапе; критерии включения, отличные от PESI, использовались в двух нерандомизированных исследованиях.
27
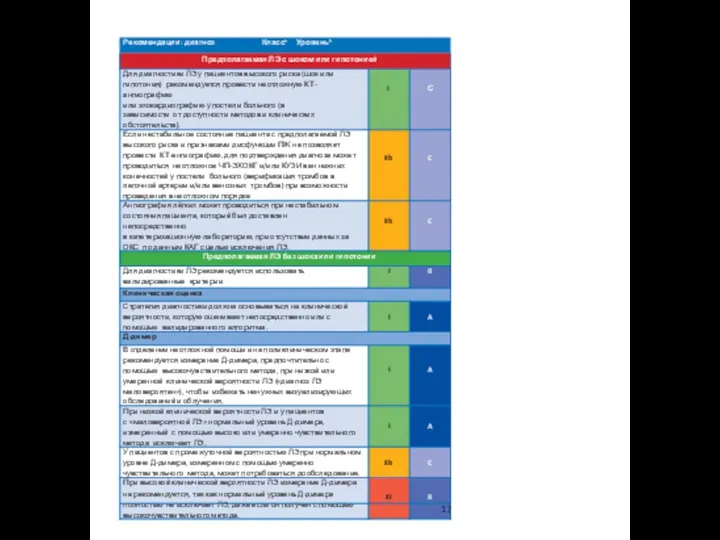
ЛЭ = легочная эмболия; НФГ = нефракционированный гепарин.
a Класс рекомендаций —
ЛЭ = легочная эмболия; НФГ = нефракционированный гепарин.
a Класс рекомендаций —
c IПри наличии необходимых ресурсов.
28
* Внимание: В настоящее время рассматриваются возможности применения эдоксабана в терапии
* Внимание: В настоящее время рассматриваются возможности применения эдоксабана в терапии
АЧТВ = активированное частичное тромбопластиновое время; МНО = международное нормализованное отношение; НМГ = низкомолекулярный гепарин; ЛЭ = легочная эмболия; НФГ = нефракционированный гепарин; АВК = антагонист витамина К.
a Класс рекомендаций
b Уровень доказательности.
c См. табл. в разделе 4.4 для оценки риска
d RE-СOVER и RE-COVER II представляют собой одно большое исследование
e Клиренс креатинина <30 мл/мин для ривароксабана, дабигатрана и эдоксабана; <25 мл/мин для апиксабана.
f При наличии необходимых ресурсов.
29
Рекомендации: венозные фильтры Классa Уровеньb
ЛЭ = легочная эмболия. aКласс рекомендаций. bУровень доказательности.
6.
Рекомендации: венозные фильтры Классa Уровеньb
ЛЭ = легочная эмболия. aКласс рекомендаций. bУровень доказательности.
6.
Цель антикоагулянтной терапии при ЛЭ — предотвратить развитие рецидива ВТЭ. Для этого применяются антагонисты витамина К, за исключением случаев развития ВТЭ у онкологических пациентов, когда предпочтительнее применять НМГ. С целью длительной терапии ВТЭ используются также три новых пероральных антикоагулянта.
Рекомендации: длительность антикоагулянтной терапии после ЛЭ. Классa Уровеньb
30
НМГ = низкомолекулярные гепарины; ЛЭ = легочная эмболия;
a Класс рекомендаций
b Уровень
НМГ = низкомолекулярные гепарины; ЛЭ = легочная эмболия;
a Класс рекомендаций
b Уровень
c Отдаленные данные о пациентах, принимающих новые пероральные антикоагулянты для вторичной профилактики ЛЭ, пока отсутствуют.
d B относится к данным, имеющимся по каждому препарату в отдельности.
7. Хроническая тромбоэмболическая легочная гипертензия
Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ) — инвалидизирую- щее заболевание, вызванное хронической обструкцией основных легочных артерий. Точная распространенность и ежегодная заболеваемость неизвестна, однако имею- щиеся данные показывают, что ХТЭЛГ развивается примерно у 5-ти человек на мил- лион популяции в год
7.1 Диагноз
Вентиляционно-перфузионная сцинтиграфия легких остается главным визуализиру- ющим методом диагностики ХТЭЛГ, его чувствительность составляет 96–97%, а спец- ифичность 90–95%. В то же время в случае первичной легочной гипертензии (ПЛАГ) и окклюзионного поражения легочных вен сцинтиграфия выявляет несегментарные дефекты перфузии или не показывает отклонений от нормы.
КТ-ангиография легких и катетеризация правых камер сердца необходимы для выяв- ления организованных тромбов и прекапиллярной легочной гипертензии. КТ-ангио- графия выявляет также тип и распределение внутристеночных изменений артерий легких.
31
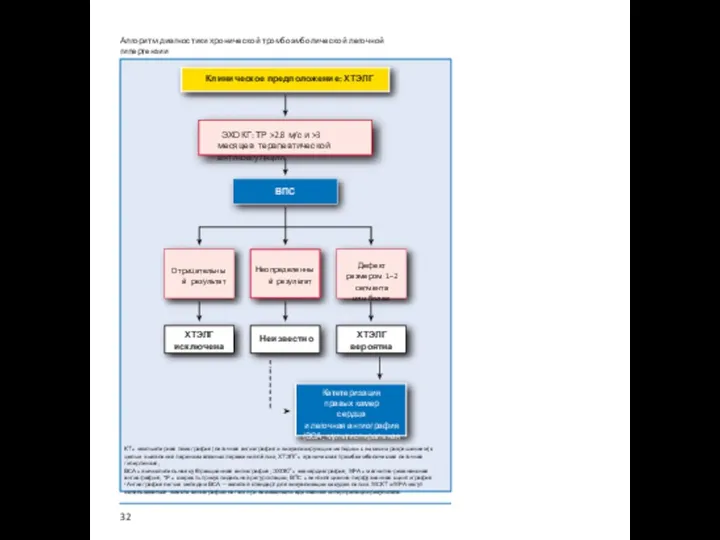
Алгоритм диагностики хронической тромбоэмболической легочной гипертензии
Клиническое предположение: ХТЭЛГ
Отрицательный результат
ХТЭЛГ
исключена
ХТЭЛГ
вероятна
Неизвестно
Дефект размером 1–2
Алгоритм диагностики хронической тромбоэмболической легочной гипертензии
Клиническое предположение: ХТЭЛГ
Отрицательный результат
ХТЭЛГ
исключена
ХТЭЛГ
вероятна
Неизвестно
Дефект размером 1–2
или более
Неопределенный результат
ЭХОКГ: ТР >2.8 м/с и >3 месяцев терапевтической антикоагуляции
ВПС
Катетеризация правых камер сердца
и легочная ангиография (ВСА, мультиспиральная КТ, МРА)
КТ = компьютерная томография (легочная ангиография и визуализирующие методики с высоким разрешением) с целью выявления паренхиматозных поражений лёгких; ХТЭЛГ = хроническая тромбоэмболическая легочная гипертензия;
ВСА = вычислительная субтракционная ангиография; ЭХОКГ = эхокардиография; МРА = магнитно-резонансная ангиография; TР = скорость трикуспидальной регургитации; ВПС = вентиляционно-перфузионная сцинтиграфия.
a Ангиография легких методом ВСА — золотой стандарт для визуализации сосудов легких. МСКТ и МРА могут использоваться вместо ангиографии легких при возможности адекватной интерпретации результата.
32
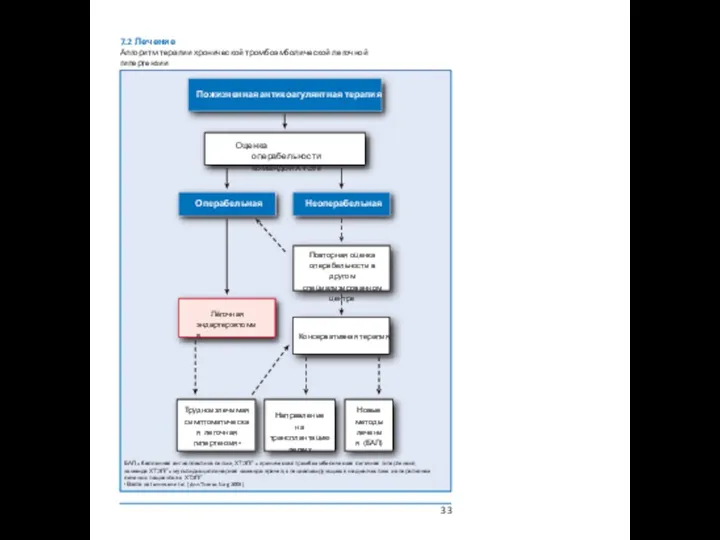
7.2 Лечение
Алгоритм терапии хронической тромбоэмболической легочной гипертензии
Повторная оценка операбельности в другом
7.2 Лечение
Алгоритм терапии хронической тромбоэмболической легочной гипертензии
Повторная оценка операбельности в другом
Консервативная терапия
Трудноизлечимая симптоматическая легочная гипертензияа
Направление
на трансплантацию легких
Новые методы лечения (БАЛ)
Лёгочная эндартерэктомия
Оценка операбельности командой ХТЭЛГ
Операбельная
Неоперабельная
Пожизненная антикоагулянтная терапия
БАЛ = баллонная ангиопластика легких; ХТЭЛГ = хроническая тромбоэмболическая легочная гипертензия;
команда ХТЭЛГ = мультидисциплинарная команда врачей, специализирующихся на диагностике и оперативном лечении пациентов с ХТЭЛГ.
a Взято из Jamieson et al. (Ann Thorac Surg 2003).
33
ХТЭЛГ = хроническая тромбоэмболическая легочная гипертензия; ЛЭ = легочная эмболия; ЛЭ
ХТЭЛГ = хроническая тромбоэмболическая легочная гипертензия; ЛЭ = легочная эмболия; ЛЭ
a Класс рекомендаций — b Уровень доказательности.
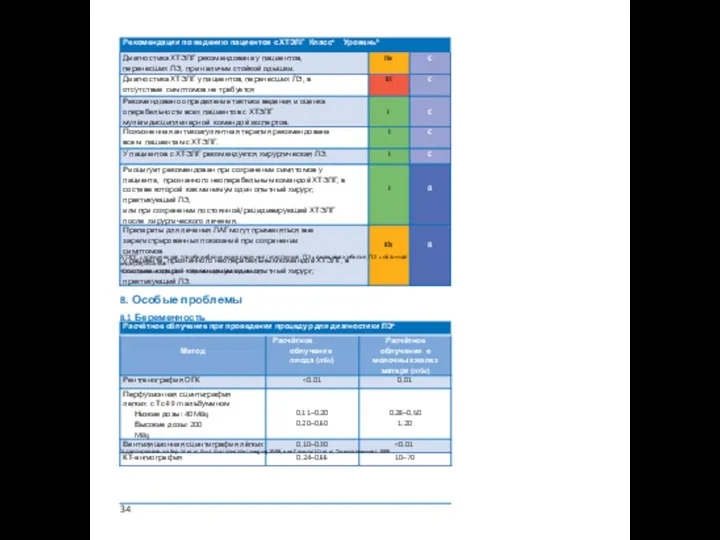
8. Особые проблемы
8.1 Беременность
a Aдаптировано из Bajc M et al. Eur J Nucl Med Mol Imaging 2009; and Chunilal SD et al. Thromb Haemost 2009.
34
Рекомендации по лечению ЛЭ у беременных Классa Уровеньb
ОГК = органы грудной клетки;
Рекомендации по лечению ЛЭ у беременных Классa Уровеньb
ОГК = органы грудной клетки;
a Класс рекомендаций.
b Уровни оказательности.
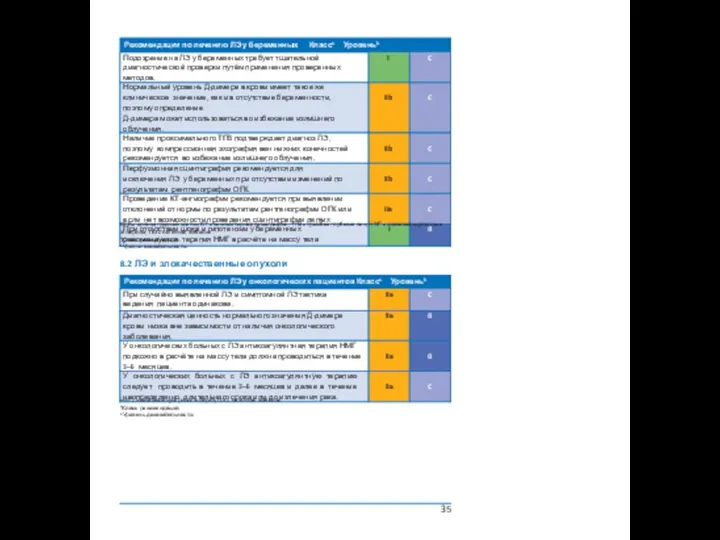
8.2 ЛЭ и злокачественные опухоли
Рекомендации по лечению ЛЭ у онкологических пациентов Классa Уровеньb
НМГ= низкомолекулярный гепарин; ЛЭ = легочная эмболия.
a Класс рекомендаций.
b Уровень доказательности.
35
8.3 Нетромботическая легочная эмболия
Нетромботическую легочную эмболию могут вызвать различные типы клеток
8.3 Нетромботическая легочная эмболия
Нетромботическую легочную эмболию могут вызвать различные типы клеток
Диагностика нетромботической эмболии может вызывать затруднения — небольшие тромбирующие частицы могут быть незаметны на КТ-снимках. Терапия в большей сте- пени симптоматическая, но может различаться в зависимости от этиологии легочной эмболии. Нетромботическая легочная эмболия встречается редко, опыт в ведении та- ких пациентов небольшой и основан на небольшом количестве клинических случаев.
36
www.escardio.org/guidelines
© 2014 Eøponeucuoe O6yecmøo Iapðuonosoø
Huuauae ¬acma +acmoeyux Iapma++ x Peuome+ðayuu +e
www.escardio.org/guidelines
© 2014 Eøponeucuoe O6yecmøo Iapðuonosoø
Huuauae ¬acma +acmoeyux Iapma++ x Peuome+ðayuu +e
unu øocnpousøeðe+a ø nα6ou Øopme 6es coomøemcmøyαyeso nucame++oso paspeue+ue ESC.
Mamepuan aðanmupoøa+ us Peuome+ðayuu EOI 2014
no ðuas+ocmuue u ne¬e+uα nayue+moø c ocmpou sm6onueu cucmem neso¬+ou apmepuu (European Heart Journal 2014; doi:10.1093/eurheartj/ehu283).
Mon+omeucmoøae øepcue Peuome+ðayuu ðocmyn+a +a caume:
www.escardio.org/quidelines
© Eøponeucnoe O6yecmøo Kapðuorosoø 2014 — Aømopcnue npaøa coxpa.e. .
Coðepua+ue ða++ x peuome+ðayuu, noðsomoøne++ x Eøponeucuum O6yecmøom Iapðuonosoø (European Society of Cardiology, ESC) ony6nuuoøa+o ucunα¬umena+o ðne ucnonasoøa+ue ø nu¬+ x u o6pasoøamena+ x yenex. He ðonycuaemce uommep¬ecuoe ucnonasoøa+ue coðepua+ue peuome+ðayuu. Peuome+ðayuu ESC +e mosym 6 ma nepeøeðe+ +a ðpysue es uu nu6o øocnpousøeðe+ , non+ocmaα unu ¬acmu¬+o, 6es nucame++oso cosnacue ESC.
¶ne nony¬e+ue ða++oso cosnacue nucame++ae saeøua ðonu+a 6 ma +anpaøne+a ø ESC, Practice Guidelines Department, Les Templiers — 2035 route des colles — CS 80179 Biot — 06903 Sophia Antipolis Cedex — Ahfywbz. Email: guidelines@escardio.org
Omnas om omøemcmøe..ocmu:
Peuome+ðayuu ESC ompauaαm øssneð ESC u oc+oøa+ +a myamena+om a+anuse +ay¬+ x u unu+u¬ecuux ða++ x, ðocmyn+ x øo øpeme noðsomoøuu ða++ x peuome+ðayuu. ESC +e +ecem omøemcmøe++ocma ø cny¬ae uauoso-nu6o npomuøope¬ue, +ecoomøemcmøue u/unu ðøycm cne++ocmu meuðy peuome+ðayuemu ESC u nα6 mu ðpysumu peuome+ðayuemu unu pyuoøoðcmøamu, ø ða++ mu coomøemcmøyαyumu opsa+amu sðpaøooxpa+e+ue/opsa+usayuemu, ø ¬acm+ocmu ø om+oue+uu sØØeumuø+oso npume+e+ue meðuyu+cuou nomoyu unu mepaneømu¬ecuux cmpamesuu. Meðuyu+cuum pa6om+uuam cneðyem npuðepuuøamace ða++ x peuome+ðayuu ø npoyecce npu+emue unu+u¬ecuux peue+uu, a mauue onpeðene+uu u peanusayuu npoØunaumu¬ecuux, ðuas+ocmu¬ecuux unu mepaneømu¬ecuux meðuyu+cuux cmpamesuu. B mo ue øpeme, peuome+ðayuu +e mosym same+uma nu¬+yα omøemcmøe++ocma meðuyu+cuux pa6om+uuoø npu npu+emuu unu+u¬ecuux peue+uu c y¬emom u+ðuøuðyana+ x oco6e++ocmeu u npeðno¬me+uu nayue+moø u, npu +eo6xoðumocmu, npeðno¬me+uu ux oneuy+oø u none¬umeneu Peuome+ðayuu ESC +e ocøo6ouðaαm meðuyu+cuux pa6om+uuoø om myamena+oso u non+oso paccmompe+ue coomøemcmøyαyux oØuyuana+ x o6+oøneem x peuome+ðayuu unu pyuoøoðcmø, ø ðaøaem x uomneme+m+ mu opsa+amu sðpaøooxpa+e+ue, ðne øeðe+ue nayue+ma, ucxoðe us +ay¬+o-o6oc+oøa++ x ða++ x, ø coomøemcmøuu c npu+yunamu smuuu u npoØeccuo+ana+ mu o6esa++ocmemu. Meðuyu+cuue pa6om+uuu mauue +ecym omøemcmøe++ocma ø om+oue+uu ðonon+umena+ou npoøepuu øcex +aðneuayux mpe6oøa+uu u npaøun nepeð +as+a¬e+uem neuapcmøe++ x cpeðcmø +a mome+m npeðnuca+ue u ucnonasoøa+uem meðuyu+cuoso o6opyðoøa+ue.


















 Роль медицинской сестры хирургического отделения в подготовке пациентов к операциям на органах брюшной полости
Роль медицинской сестры хирургического отделения в подготовке пациентов к операциям на органах брюшной полости Paraschitovidnye_zhelezy
Paraschitovidnye_zhelezy Жұқпалы ауруларды иммундық әдіспен емдеу және алдын алу негіздері
Жұқпалы ауруларды иммундық әдіспен емдеу және алдын алу негіздері Диагностические тесты в психиатрии
Диагностические тесты в психиатрии Выделительная система
Выделительная система ЖҚТБ(Жұқтырылған Қорғаныш Тапшылығының Белгісі)-нің алдын алу тақырыбында диплом жұмысы
ЖҚТБ(Жұқтырылған Қорғаныш Тапшылығының Белгісі)-нің алдын алу тақырыбында диплом жұмысы Невропатология. Сенсорные системы
Невропатология. Сенсорные системы Организация и проведение противоэпидемических мероприятий по ВИЧ-инфекции при оказании медицинской помощи
Организация и проведение противоэпидемических мероприятий по ВИЧ-инфекции при оказании медицинской помощи Роль фельдшера ФАП в диагностике и лечении ХОБЛ
Роль фельдшера ФАП в диагностике и лечении ХОБЛ Система здравоохранения в России
Система здравоохранения в России Общая методика и техника классического массажа
Общая методика и техника классического массажа Қант диабети кезиндегі жүктілік
Қант диабети кезиндегі жүктілік Контроль за нервно-психическим развитием детей 2-3 года жизни
Контроль за нервно-психическим развитием детей 2-3 года жизни Первая помощь при отравлении психотропными средствами и алкоголем
Первая помощь при отравлении психотропными средствами и алкоголем Стимуляция суперовуляции. Проблемы гиперстимуляции яичников. Риски и осложнения стимуляции яичников
Стимуляция суперовуляции. Проблемы гиперстимуляции яичников. Риски и осложнения стимуляции яичников Гельминтозы. Морфологическая классификация
Гельминтозы. Морфологическая классификация Алкоголизм
Алкоголизм Николай Иванович Пирогов
Николай Иванович Пирогов Мастер-класс. Сухожильный шов. Кожный шов
Мастер-класс. Сухожильный шов. Кожный шов Онкология. Признаки доброкачественных и злокачественных опухолей
Онкология. Признаки доброкачественных и злокачественных опухолей Сестринская помощь при термических поражениях
Сестринская помощь при термических поражениях Профилактика венозных тромбоэмболических осложнений в терапевтической и хирургической клинике
Профилактика венозных тромбоэмболических осложнений в терапевтической и хирургической клинике Ультразвуковая диагностика опухолей почек
Ультразвуковая диагностика опухолей почек Профессиональные болезни, обусловленные воздействием промышленной пыли
Профессиональные болезни, обусловленные воздействием промышленной пыли Актуальные проблемы российской гастроэнтерологии
Актуальные проблемы российской гастроэнтерологии Подагра. Эпидемиология
Подагра. Эпидемиология Нарушение зрения у детей
Нарушение зрения у детей Опухоли роговицы
Опухоли роговицы