Содержание
- 2. Сахарный диабет (СД) является важной медико-социальной проблемой и стоит в ряду приоритетных национальных программ здравоохранения всех
- 3. Сахарный диабет – это группа метаболических заболеваний, характе-ризующихся гипергликемией, вследствие дефекта секреции инсулина, действия инсулина или
- 4. Сахарный диабет типа 1 (деструкция β-клеток, обычно приводит к абсолютной инсулиновой недостаточности): Аутоиммунный; Идиопатический. Сахарный диабет
- 5. Другие специфические типы: Генетические дефекты функций β-клеток(MODY-1,MODY-2,MODY-3 и др); Генетические дефекты действия инсулина(Лепречаунизм,липоатрофический диабет и др);
- 6. По степени тяжести: Лёгкая (характерно- отсутствие кетоацидоза, ком, макро- и микрососудистых осложнений, а компенсация достигается диетой,
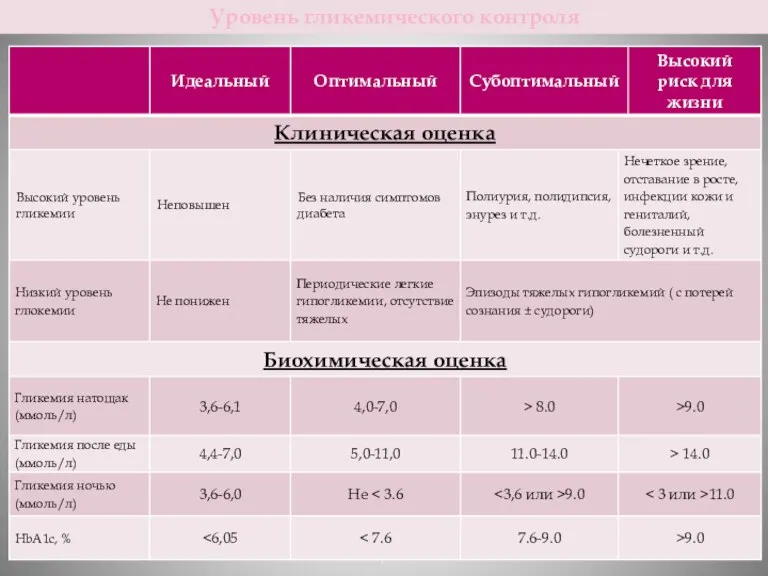
- 7. Классификация по состоянию гликемического контроля: Идеальный; Оптимальный; Субоптимальный; Высокий риск для жизни. Классификация
- 8. Уровень гликемического контроля
- 9. Классификация осложнений. Острые осложнения: Диабетический кетоацидоз; кетоацидоти-ческая кома; Гиперосмолярная кома; Гипогликемическая кома; лактоацидотическая кома. Классификация
- 10. Хронические осложнения: ангиопатии (ретинопатия, нефропатия, ангиопатия ног); нейропатии (переферическая, центральная, автономная); синдром Мориака (отставание в росте,
- 11. Диабетическая нейропатия Диабетическая нейропатия - объединяет поражение центральной и периферической нервной системы,включающей сенсорные,моторные волокна и автономную
- 12. Диабетическая нейропатия Вегетативная Кардиальная: «денервированное сердце», безболевой или малосимптомный инфаркт миокарда, аритмии Бессимптомные гипогликемические состояния Желудочно-кишечная:
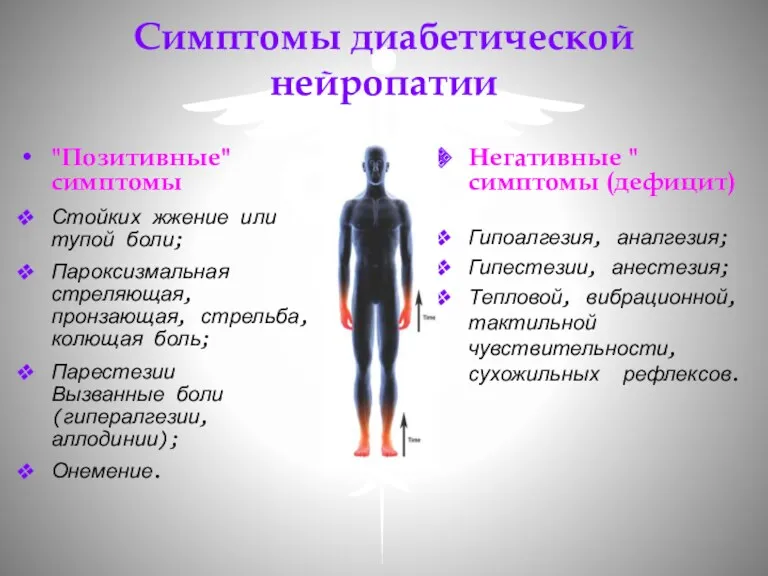
- 13. Симптомы диабетической нейропатии "Позитивные" симптомы Стойких жжение или тупой боли; Пароксизмальная стреляющая, пронзающая, стрельба, колющая боль;
- 14. Простые методы клинического скрининга ДПН монофиламент Semmes-Weinstein; калиброванный неврологический камертон (Rydel-Seiffer).
- 15. Монофиламент Semmes-Weinstein
- 16. Калиброванный неврологический камертон (Rydel-Seiffer)
- 17. В норме содержание глюкозы в капиллярной крови составляет 3,3-5,5 ммоль/л (глюкозооксидазный метод). При гликемии натощак Критерии
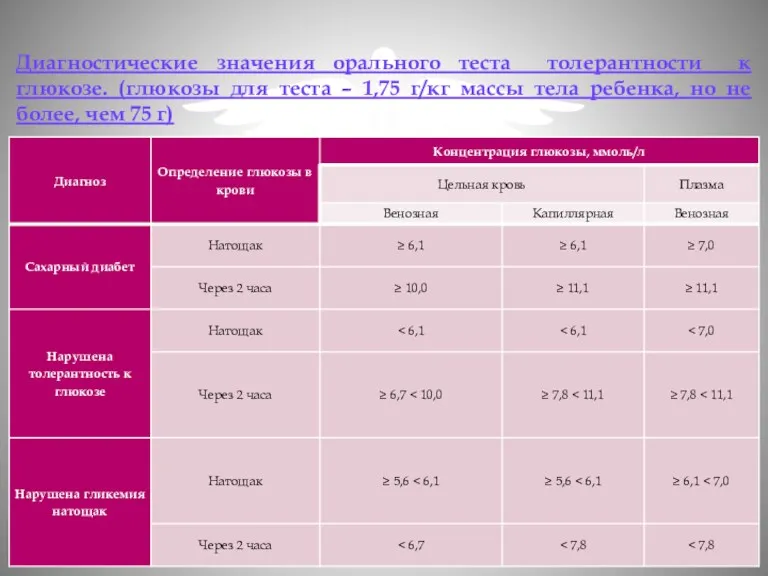
- 18. Диагностические значения орального теста толерантности к глюкозе. (глюкозы для теста – 1,75 г/кг массы тела ребенка,
- 19. При 1 типе СД происходит инфильтрация β-клеток поджелудочной железы иммунокомпетентными клетками (макрофаги, Т-хелперы, цитотоксические Т-лимфоциты), β-клетки
- 20. Выделяют 6 стадий развития сахарного диабета первого типа (инсулинозависимого): Генетическая предрасположенность к диабету, ассоциированная с системой
- 21. Выделяют 6 стадий развития сахарного диабета первого типа (инсулинозависимого): Снижение стимулированной глюкозой секреции инсулина. В стрессовых
- 22. Абсолютный дефицит инсулина приводит к снижению проникновения глюкозы в цитомембраны, ухудшению усвоения глюкозы инсулинозависимыми тканями, снижению
- 23. Классические симптомы: Полиурия. Гипергликемия приводит к усилен-ной экскреции глюкозы. В рез-тате резко увеличивается диурез. Для детей
- 24. Другие клинические признаки: Сухость кожи и слизистых. Полифагия. Постоянное чувство голода вызвано нарушением утилизации глюкозы и
- 25. Лабораторная диагностика: гипергликемия (см. выше); глюкозурия (обычно появляется при уровне гликемии > 8-9 ммоль/л); кетонурия; С-пептид
- 26. Основные цели лечения: Устранение всех клинических симптомов СД; Достижение оптимального мета-болического контроля в течение длительного времени;
- 27. Для достижения поставленных целей приме-няют: диету; дозированные индивидуальные физические нагрузки (ДИФН); обучение больных самоконтролю и простейшим
- 28. Показания для госпитализации в эндокри-нологическое отделение: развитие острых осложнений СД (комы); впервые выявленный СД – для
- 29. Диетотерапия (стол №9) питание разнообразное, адаптированное по возрасту, физической активности и режиму введения инсулина; предпочтения –
- 30. Приблизительная суточная потребность в ХЕ: Лечение. Общие принципы
- 31. Применение дозированной физ. нагрузки: Утренняя гимнастика; Дозированная ходьба; ЛФК; Занятия спортом. Проводить ФН рекомендуется через 1-2
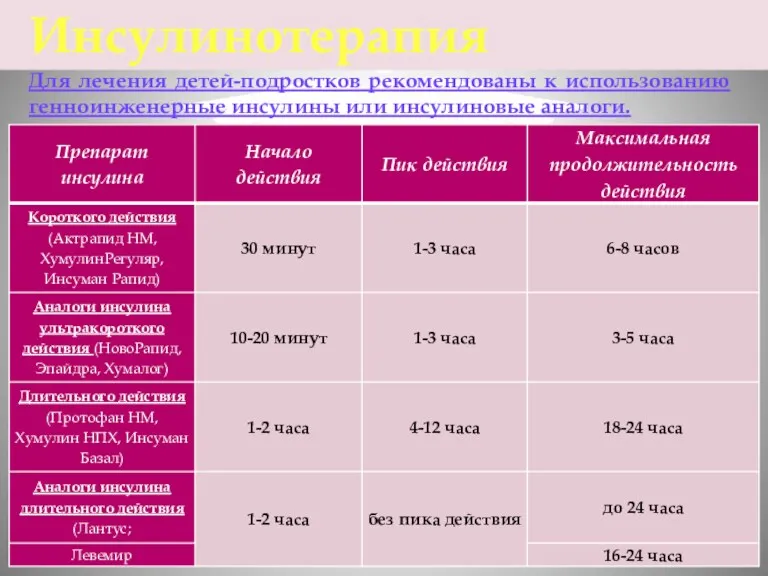
- 32. Для лечения детей-подростков рекомендованы к использованию генноинженерные инсулины или инсулиновые аналоги. Инсулинотерапия
- 33. Сразу после установления диагноза СД, назначается инсулин короткого действия подкожно перед основными приемами пищи (4-6 раз
- 34. В дальнейшем, доза инсулина меняется в зависимости от динамики уровня гликемии: если она не уменьшается –
- 35. Через несколько дней переходят на комбинированное ведение инсулинов (аналогов) длительного действия (перед завтраком и на ночь)
- 36. Устройства для введения инсулина: шприц –ручки(механические, электронные; многоразовые и одноразовые(т.е.на один картридж)),которые позволяют очень точно дозировать
- 37. Cуточная потребность в инсулине: Дебют диабета – 0,5-0,6 ЕД/кг. Период ремиссии - Длительный диабет – 0,7
- 38. Коррекция дозы инсулина: У детей до 5 лет: уровень глюкозы крови натощак 5,5 – 11,0 ммоль/л:
- 39. При коррекции учитывать чувствительность к инсулину: введение 1 ЕД инсулина короткого действия снижает гликемию: у детей
- 40. Обследования в условиях эндокринологи-ческого отделения – 1 раз в год; при наличии осложнений – 1 раз
- 41. МАУ – трехкратно 1 раз в год через 5 лет от дебюта СД; Оценка физического и
- 43. Скачать презентацию



































 Сестринская помощь при скарлатине и коклюше
Сестринская помощь при скарлатине и коклюше Нарушение психического развития. Патопсихология, неврозы, психопатия, эпилепсия, шизофрения, аутизм
Нарушение психического развития. Патопсихология, неврозы, психопатия, эпилепсия, шизофрения, аутизм Правила личной гигиены девочки
Правила личной гигиены девочки Балалалық жастағы эндокриндік бұзылыстардың ерекшеліктері
Балалалық жастағы эндокриндік бұзылыстардың ерекшеліктері Суставной синдром при ревматоидном артрите
Суставной синдром при ревматоидном артрите Бронхиальная астма у детей
Бронхиальная астма у детей Острые лейкозы. Лечение
Острые лейкозы. Лечение Биоритмология (2)
Биоритмология (2) Особливості використання tram-клаптя на ніжці під час реконструкції грудної залози
Особливості використання tram-клаптя на ніжці під час реконструкції грудної залози Застосування методу Альфа-гравіті у дівчат хворих на анорексію
Застосування методу Альфа-гравіті у дівчат хворих на анорексію Лечение и профилактика воспалительных заболеваний пародонта
Лечение и профилактика воспалительных заболеваний пародонта Трихомониаз. Урогенитальный трихомониаз
Трихомониаз. Урогенитальный трихомониаз Общие принципы строения слизистой оболочки полости рта
Общие принципы строения слизистой оболочки полости рта Sarcoma of soft tissue
Sarcoma of soft tissue Новонароджені 2021. Транзиторні стани. Тест
Новонароджені 2021. Транзиторні стани. Тест Әр түрлі туа біткен бүйрек ақаулары кезінде байқалатын бүйрек функциясындағы бейімдеуші өзгерістер
Әр түрлі туа біткен бүйрек ақаулары кезінде байқалатын бүйрек функциясындағы бейімдеуші өзгерістер Мерездің үшінші кезеңі
Мерездің үшінші кезеңі Эмблемы и символы медицины
Эмблемы и символы медицины Legionella pneumophila. Пневмония, вызванная легионеллой
Legionella pneumophila. Пневмония, вызванная легионеллой Методы обследования органов дыхания у детей
Методы обследования органов дыхания у детей Жүктілілердегі қант диабеті
Жүктілілердегі қант диабеті Қалыпты экг талдау
Қалыпты экг талдау Глиомы
Глиомы Дәрілік заттарды жарнамалаудағы мәселелер. Дәрілік заттарды жарнамалаудың әдістемелік ыңғайлары. ҚР жарнама туралы заңы
Дәрілік заттарды жарнамалаудағы мәселелер. Дәрілік заттарды жарнамалаудың әдістемелік ыңғайлары. ҚР жарнама туралы заңы Иммунодефициты. Определение иммунодефицита
Иммунодефициты. Определение иммунодефицита Буллезный дерматоз. Пузырчатка
Буллезный дерматоз. Пузырчатка Применение статистики для оценки здоровья. Лекция 2. 1.Тема
Применение статистики для оценки здоровья. Лекция 2. 1.Тема Роль формулярной системы в повышении эффективности использования лекарственных средств
Роль формулярной системы в повышении эффективности использования лекарственных средств