Содержание
- 2. Общие данные 1й случай ВИЧ в России – 1987 1е случаи ВИЧ среди наркоманов – 1995
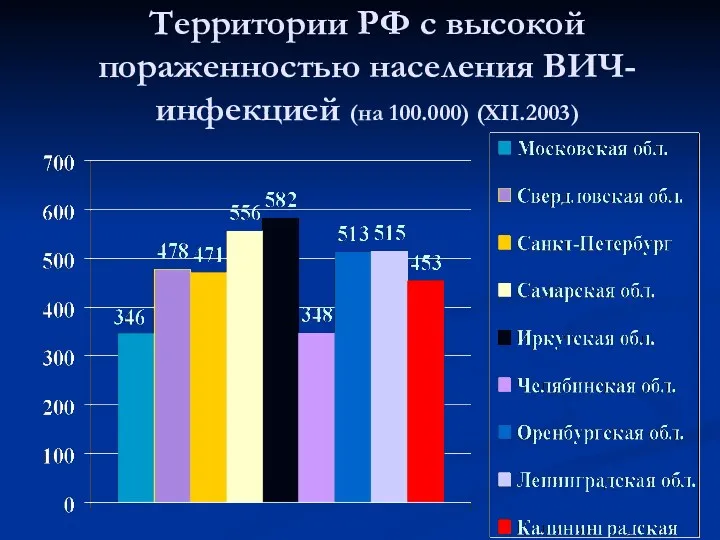
- 3. Территории РФ с высокой пораженностью населения ВИЧ-инфекцией (на 100.000) (XII.2003)
- 4. Анализ эпидемиологической ситуации по ВИЧ-инфекции в Новгородской области рост кумулятивного числа ВИЧ-инфицированных; вовлечение молодой возрастной группы;
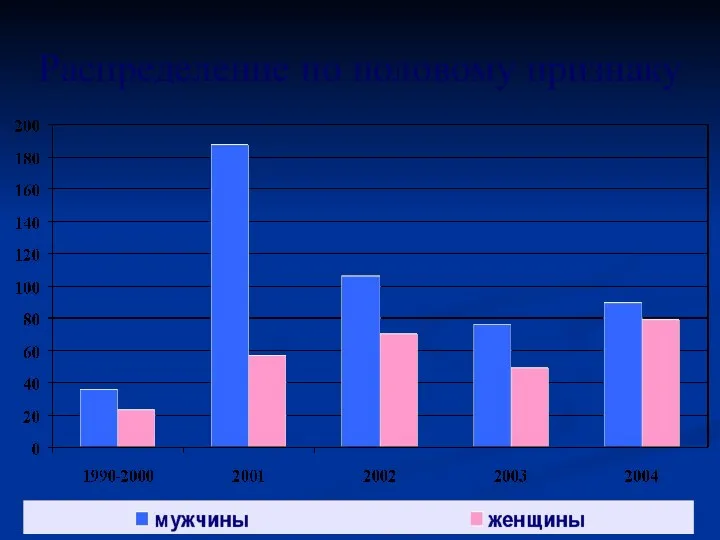
- 5. Распределение по половому признаку
- 6. Диагностика ВИЧ-инфекции
- 7. Диагностика ВИЧ-инфекции включает в себя: Сбор эпидемиологического анамнеза; Клиническое обследование, то есть определение стадии и характера
- 8. Первый этап диагностики – сбор эпидемиологического анамнеза
- 9. Критерии большой вероятности: Установление заражения ВИЧ реципиента крови данного лица, Совместный прием инъекционных наркотиков с лицом,
- 10. Критерии достаточной вероятности: Парентеральное введение наркотиков на территориях с большой пораженностью ВИЧ потребителей инъекционных наркотиков ;
- 11. Критерии средней вероятности : Парентеральное введение наркотиков; Половые связи с большим количеством половых партнеров (с частой
- 12. Второй этап диагностики – клиническое обследование
- 13. СПИД-индикаторные заболевания: Кандидоз пищевода, трахеи, бронхов или легких; Криптококкоз внелегочный (обычно у ВИЧ-инфицированных протекает в виде
- 14. Существует 2 классификации оценки тяжести заболевания: Классификация В.И.Покровского, 1989г. - преимущественно основана на клинических проявлениях и
- 15. Классификация ВИЧ-инфекции у взрослых и подростков (CDC, 1993)
- 16. Третий этап диагностики – лабораторные методы исследования
- 17. Методы лабораторной диагностики ВИЧ-инфекции Иммуноферментный анализ (ИФА) Иммунный блоттинг (ИБ) Полимеразная цепная реакция (ПЦР)
- 18. Иммуноферментный анализ (ИФА) Метод, основанный на обнаружении специфических антител к ВИЧ.
- 19. Иммунный блоттинг: Метод основан на использовании электрофореза для разделения антигенов ВИЧ, полученных из лизата вируса, выращенного
- 20. Гены вируса иммунодефицита человека
- 21. Полимеразная цепная реакция - ПЦР метод обнаружения генного материала ВИЧ методами репликации (амплификации, размножения) специфических генных
- 22. ДИАГНОСТИКА ВИЧ-ИНФЕКЦИИ У ДЕТЕЙ
- 23. Сроки и частота инфицирования ребенка Всего инфицируются около 25% детей, из них: во время беременности -
- 24. Профилактика передачи ВИЧ от матери к ребенку Химиопрофилактика (как во время беременности , так и в
- 25. Порядок сдачи анализов детям, рожденных от ВИЧ-инфицированных матерей, применяемый на территории Новгородской области При рождении -
- 26. Методы диагностики ВИЧ-инфекции у детей Серологические ИФА (иммунофер-ментный анализ) ИБ (иммунный блоттинг) Вирусологические Выявление р-24 антигена
- 27. Порядок обследования детей вирусологическими методами В первые 48 часов жизни (17 - 38%) В возрасте 10-14
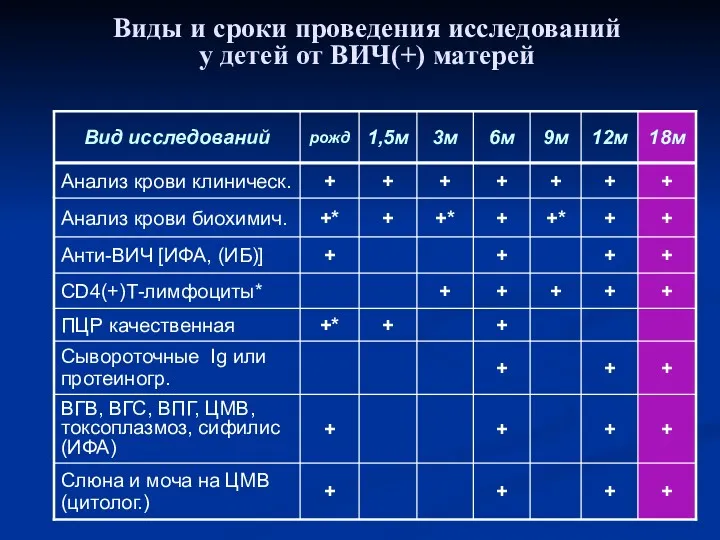
- 28. Виды и сроки проведения исследований у детей от ВИЧ(+) матерей
- 29. Подтверждение ВИЧ-инфекции дети до 18 месяцев 2 и более (+) результата вирусологических исследований 2х отдельных образцов
- 30. Снятие с диспансерного учета (диагностика ВИЧ-инфекции серологическими методами) Возраст ребенка- более 18 месяцев И ВИЧ-Ig G-
- 31. Снятие с диспансерного учета (диагностика ВИЧ-инфекции методом ПЦР ДНК ВИЧ + серологическими) Возраст ребенка- более 12
- 32. ВАКЦИНАЦИЯ ДЕТЕЙ, РОЖДЕННЫХ ОТ ВИЧ- ИНФИЦИРОВАННЫХ ЖЕНЩИН
- 33. Вакцинация детей, рожденных ВИЧ(+) женщинами является неотъемлемым этапом ведения детей иммунизация анатоксинами и убитыми вакцинами проводится
- 34. прививки неживыми вакцинами проводят: всем детям, рожденным от ВИЧ-инфицированных матерей, до установления окончательного диагноза; при всех
- 35. ЛЕЧЕНИЕ ВИЧ- ИНФЕКЦИИ
- 36. АРВ препараты - НИОТ - Диданозин (Видекс, ddI) - BMS - Ставудин (Зерит, d4Т) - BMS
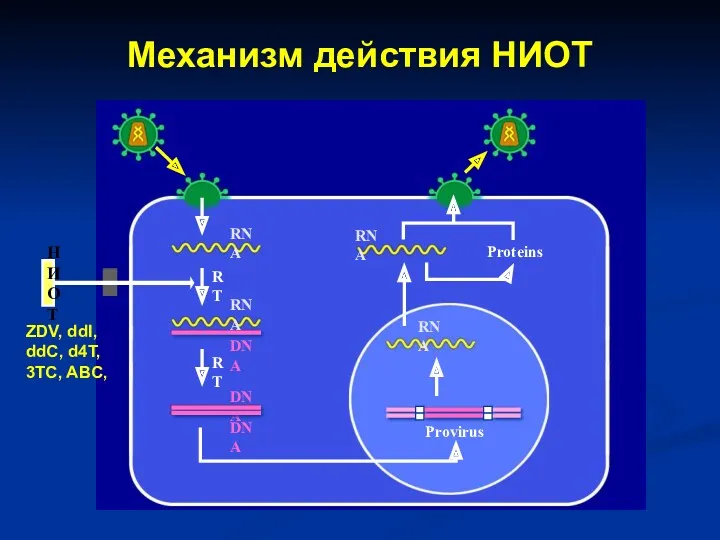
- 37. RT Provirus Proteins RNA RNA RT НИОТ RNA RNA DNA DNA DNA Механизм действия НИОТ ZDV,
- 38. АРВ препараты - ННИОТ Невирапин (Вирамун) – Boehringer Ingelheim Ифавиренц (Стокрин) - MSD
- 39. RT Provirus Proteins RNA RNA RT ННИОТ RNA RNA DNA DNA DNA Механизм действия ННИОТ NVP,
- 40. АРВ препараты - ИП Саквинавир (Фортоваза) – Hoffman – La Roche Нелфинавир (Вирасепт) - Hoffman –
- 41. RT Provirus Proteins RNA RNA RT ИП RNA RNA DNA DNA DNA Механизм действия ИП SJH
- 42. Противовирусные препараты (детские формы)
- 43. АРВП должны иметь - высокую эффективность - низкую токсичность - не приводить к развитию перекрестной резистентности
- 44. Основные факторы, приводящие к неудаче при лечении ВИЧ-инфекции лекарственная устойчивость несоблюдение режима фармакокинетика слабый режим терапии
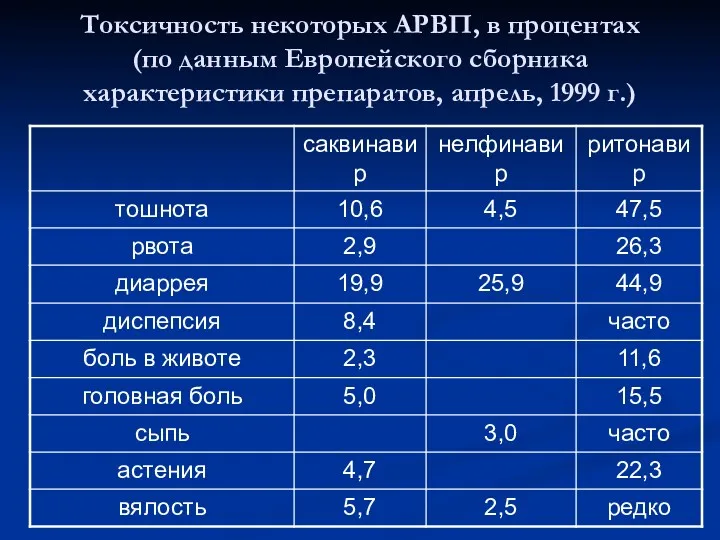
- 45. Токсичность некоторых АРВП, в процентах (по данным Европейского сборника характеристики препаратов, апрель, 1999 г.)
- 46. ПРОФИЛАКТИКА ВИЧ-ИНФЕКЦИИ В ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИХ УЧРЕЖДЕНИЯХ
- 47. Для снижения вероятности заражения при выполнении медицинских манипуляций рекомендуется: При подготовке к проведению манипуляции больному с
- 48. Профилактические мероприятия необходимо начинать сразу после возникновения «аварийной ситуации». При уколах и порезах выдавить из ранки
- 49. Химиопрофилактику надо начинать как можно раньше (желательно в первые минуты после возможного заражения) в сочетании с
- 50. Выбор схемы химиопрофилактики ВИЧ-инфекции при повреждении кожных покровов и слизистых
- 52. Скачать презентацию












































 Порядок аккредитации среднего медицинского персонала
Порядок аккредитации среднего медицинского персонала Микроволновая терапия (СВЧ –терапия)
Микроволновая терапия (СВЧ –терапия) Несеп жолдарының инфекциясы. Цистит
Несеп жолдарының инфекциясы. Цистит Botkin’s Disease
Botkin’s Disease Способы восстановления дефектов кожи
Способы восстановления дефектов кожи Микоздық қоздырғыштар. Саңырауқұлақтардың морфологиялық, дақылдық қасиеттері
Микоздық қоздырғыштар. Саңырауқұлақтардың морфологиялық, дақылдық қасиеттері Ингаляционная анестезия
Ингаляционная анестезия Угарный газ. Патологическая физиология и анатомия отравления. Судебно-медицинское значение
Угарный газ. Патологическая физиология и анатомия отравления. Судебно-медицинское значение Возбудители бактериальных кишечных инфекций
Возбудители бактериальных кишечных инфекций Ревматоидный артрит
Ревматоидный артрит Рак желудка
Рак желудка Обмен веществ и энергии в покое и при различных нагрузках
Обмен веществ и энергии в покое и при различных нагрузках Мышцы плечевого пояса и свободной верхней конечности. (Лекция 9)
Мышцы плечевого пояса и свободной верхней конечности. (Лекция 9) Физикальные методы исследования заболеваний вен нижних конечностей
Физикальные методы исследования заболеваний вен нижних конечностей Шок. Шок дамуының 3 стадиясын ажыратады
Шок. Шок дамуының 3 стадиясын ажыратады Профилактика внутрибольничных инфекций у медицинского персонала
Профилактика внутрибольничных инфекций у медицинского персонала Общая иммунология
Общая иммунология Общая рецептура
Общая рецептура Анемии
Анемии Психологія діагностичного процесу
Психологія діагностичного процесу Кровь. Кровообращение. Внутренняя среда. Значение крови и ее состав
Кровь. Кровообращение. Внутренняя среда. Значение крови и ее состав Паллиативная помощь детям
Паллиативная помощь детям Медицина будущего. Тканевый инженер
Медицина будущего. Тканевый инженер Дифференциальный диагноз при синдроме бронхиальной обструкции
Дифференциальный диагноз при синдроме бронхиальной обструкции 7 и 8 меридианы в рефлексотерапии. Инь-Ян
7 и 8 меридианы в рефлексотерапии. Инь-Ян Инфильтративный туберкулез легких
Инфильтративный туберкулез легких Накрывание стерильного стола. Алгоритм действий медицинской сестры при накрывании стерильного стола
Накрывание стерильного стола. Алгоритм действий медицинской сестры при накрывании стерильного стола Для тех, кто готовиться стать мамой
Для тех, кто готовиться стать мамой