Содержание
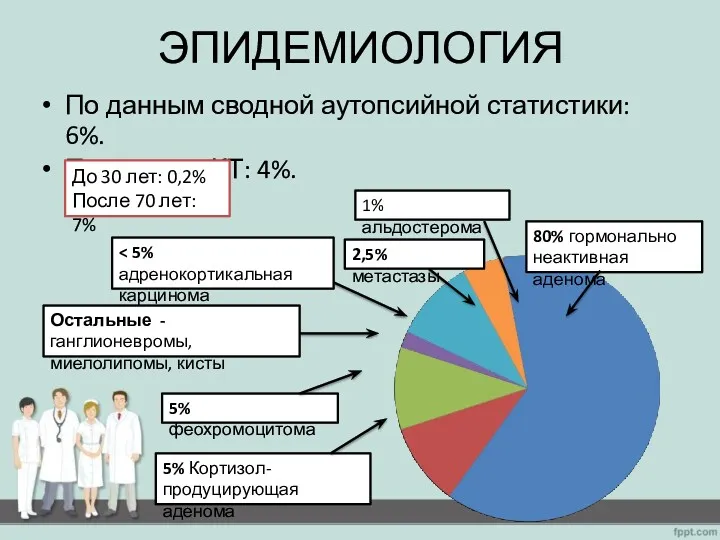
- 2. ЭПИДЕМИОЛОГИЯ По данным сводной аутопсийной статистики: 6%. По данным КТ: 4%. До 30 лет: 0,2% После
- 3. ДИАГНОСТИКА 1. Исключение/ доказательство возможной гормональной активности опухоли 2. Определение злокачественного потенциала опухоли
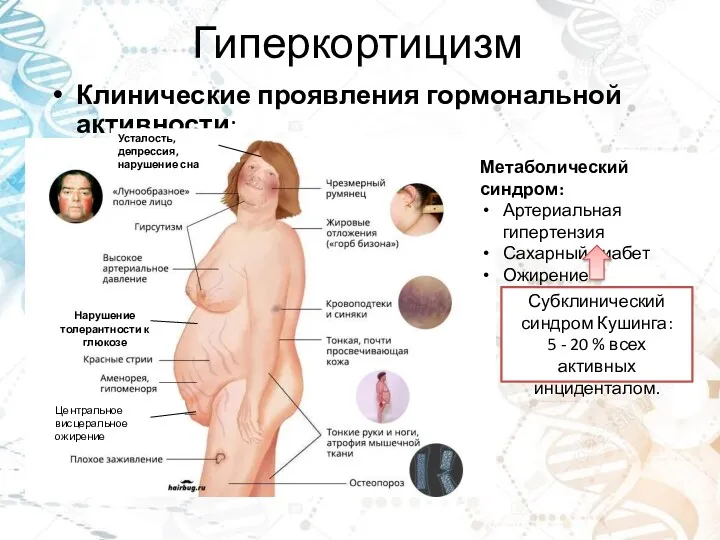
- 4. Гиперкортицизм Клинические проявления гормональной активности: Субклинический синдром Кушинга: 5 - 20 % всех активных инциденталом. Центральное
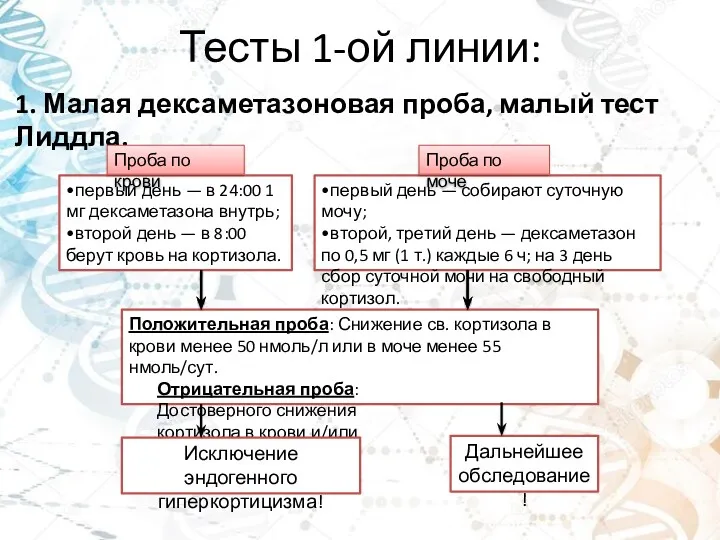
- 5. Тесты 1-ой линии: 1. Малая дексаметазоновая проба, малый тест Лиддла. •первый день — в 24:00 1
- 6. 2. Анализ суточной мочи на кортизол Если экскреция кортизола > 250 мкг (> 400 нмоль) в
- 7. Тесты 2 линии: 1. Повтор тестов 1 линии. 2. Тесты для исключения «псевдокушинга». 3. Тесты для
- 8. Суточный ритм секреции кортизола с определением ночного сывороточного кортизола. Методика. Между 6:00 и 8:00 и между
- 9. Тесты для исключения АКТГ-зависимого синдрома Кушинга. Базальный АКТГ. АКТГ АКТГ > 10 pg/ml - эктопический или
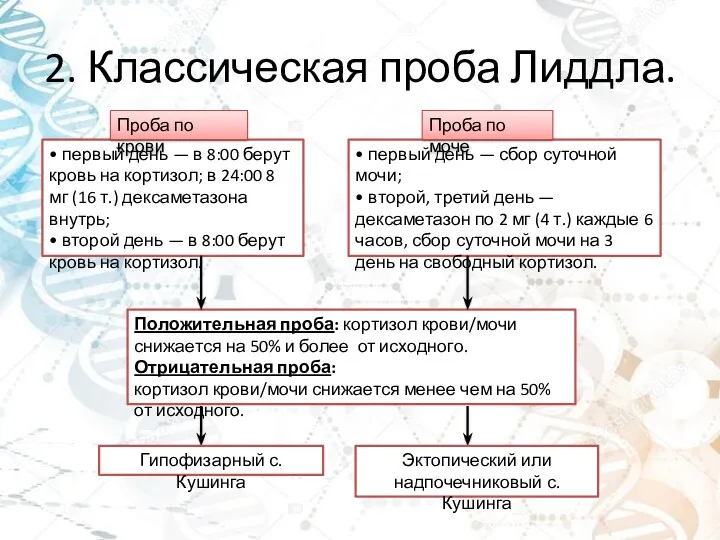
- 10. 2. Классическая проба Лиддла. • первый день — в 8:00 берут кровь на кортизол; в 24:00
- 11. 3. Стимуляционная проба с кортиколиберином. 4. Топическая дифференциальная диагностика. - КТ надпочечников - МРТ гипофиза -
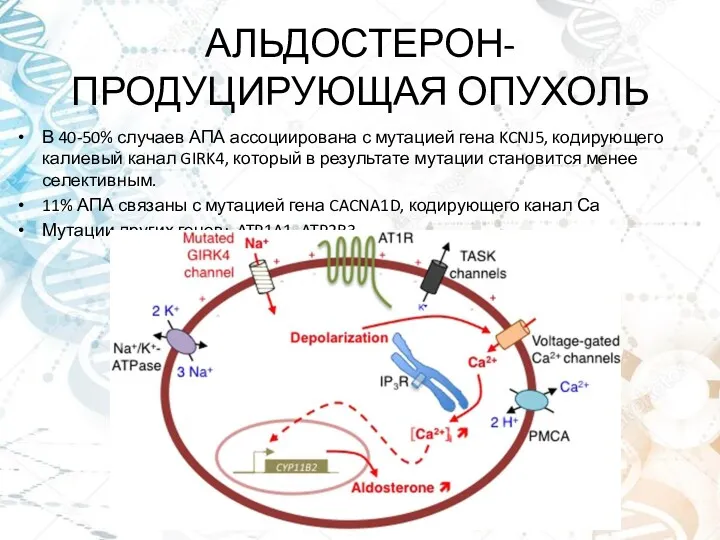
- 12. АЛЬДОСТЕРОН-ПРОДУЦИРУЮЩАЯ ОПУХОЛЬ В 40-50% случаев АПА ассоциирована с мутацией гена KCNJ5, кодирующего калиевый канал GIRK4, который
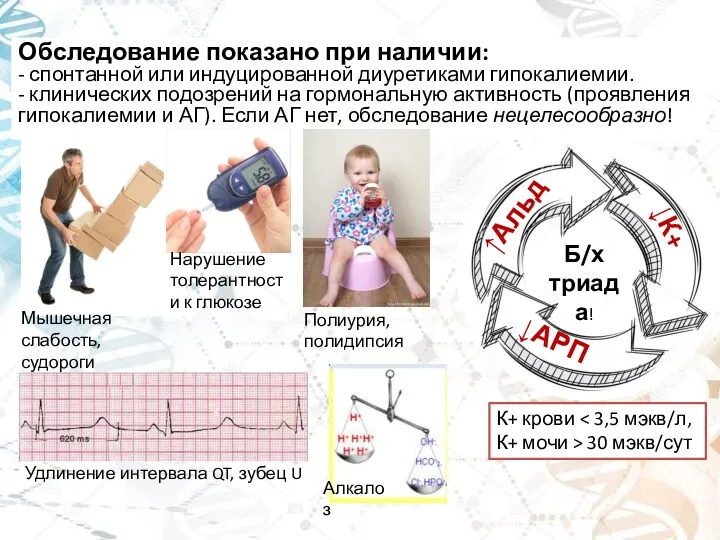
- 13. Обследование показано при наличии: - спонтанной или индуцированной диуретиками гипокалиемии. - клинических подозрений на гормональную активность
- 14. Тест 1-ой линии: Альдостерон-рениновое соотношение (АРС) Определение АРС производится утром натощак, после пребывания пациента в вертикальном
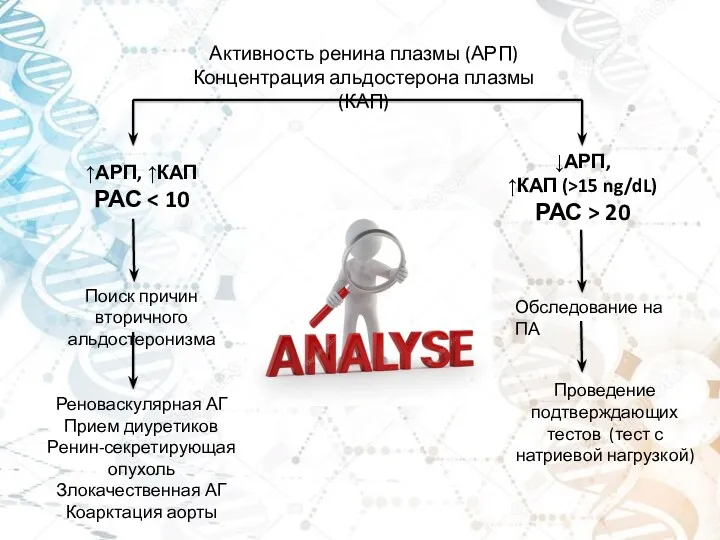
- 15. Активность ренина плазмы (АРП) Концентрация альдостерона плазмы (КАП) ↑АРП, ↑КАП РАС ↓АРП, ↑КАП (>15 ng/dL) РАС
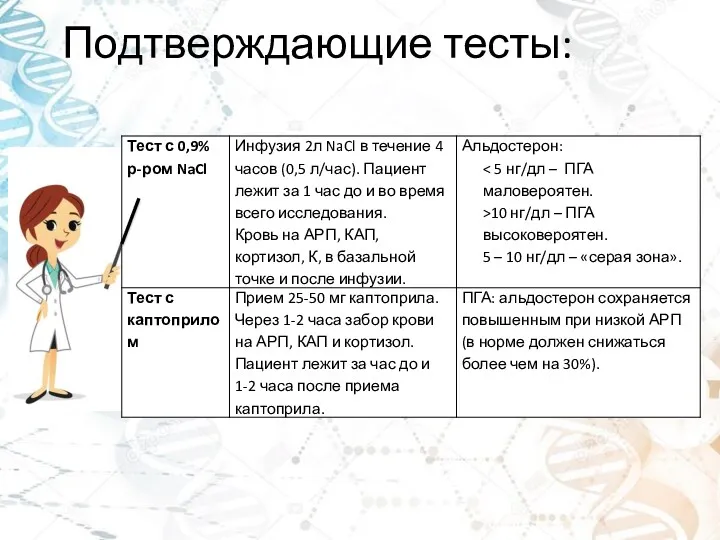
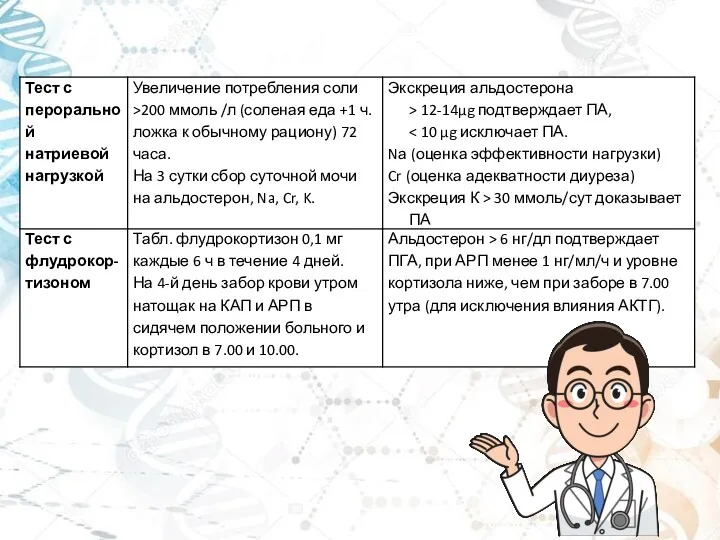
- 16. Подтверждающие тесты:
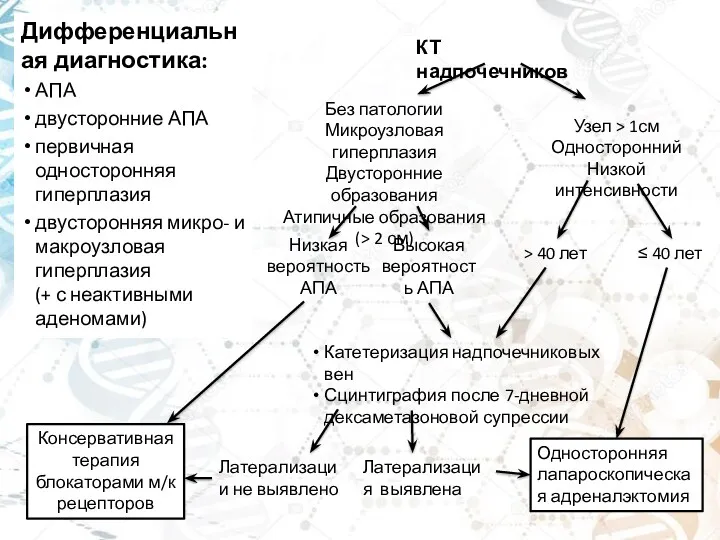
- 18. Дифференциальная диагностика: АПА двусторонние АПА первичная односторонняя гиперплазия двусторонняя микро- и макроузловая гиперплазия (+ с неактивными
- 19. ФЕОХРОМОЦИТОМА ФХЦ Норэпинефрин, эпинефрин, дофамин Адреномедуллин, хромогранин А, нейропептид Y
- 20. Концентрация метанефринов в плазме (тест 1 линии) Методика: пациент должен находиться 30 минут в горизонтальном положении,
- 21. Дальнейшее исследование Концентрация метанефринов в разовой порции мочи (после приступа). Хромогранина А (более 100 нг/мл -
- 22. Генетическое исследование ФХЦ наследственно обусловленные. Мутации RET гена (МЭН 2), Гена сукцинат-дегидрогеназы, Нейрофиброматоз 1 типа (NF1),
- 23. Определение злокачественного потенциала опухоли АКК, метастазы
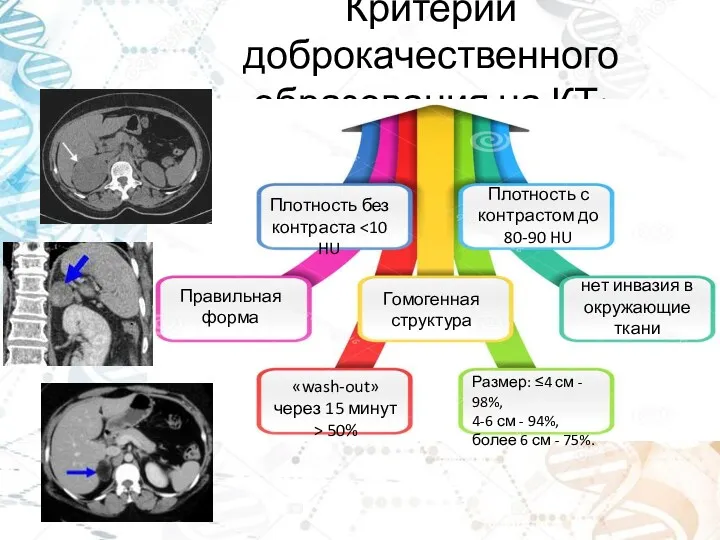
- 24. Критерии доброкачественного образования на КТ: Плотность без контраста Плотность с контрастом до 80-90 HU «wash-out» через
- 25. Адренокортикальная карцинома Гормонально неактивные Гормонально активные: Гиперкортикозолизм, Вирилизация, Реже гиперальдостеронизм и феминизация. 1/3 2/3 > 30
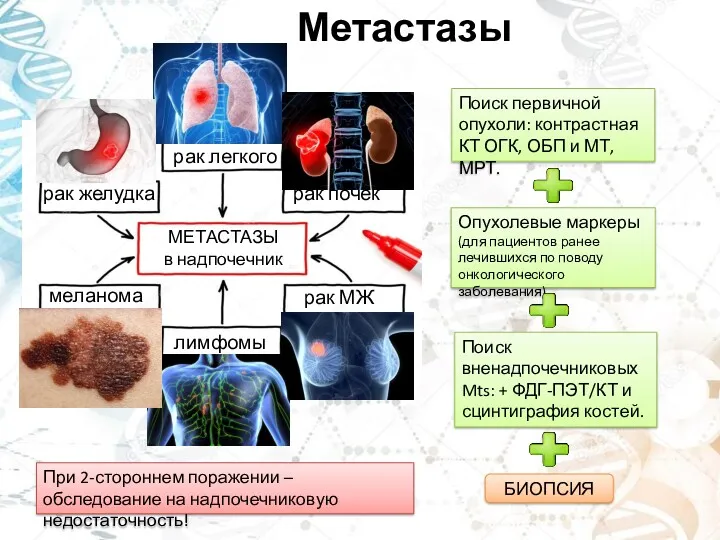
- 26. Метастазы рак легкого рак желудка рак МЖ рак почек меланома лимфомы МЕТАСТАЗЫ в надпочечник Опухолевые маркеры
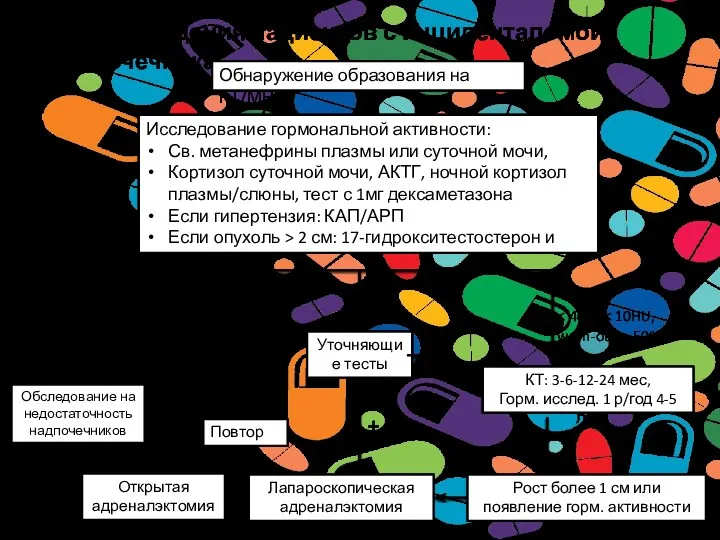
- 27. Тактика ведения пациентов с инциденталомой надпочечника Обнаружение образования на КТ/МРТ Исследование гормональной активности: Св. метанефрины плазмы
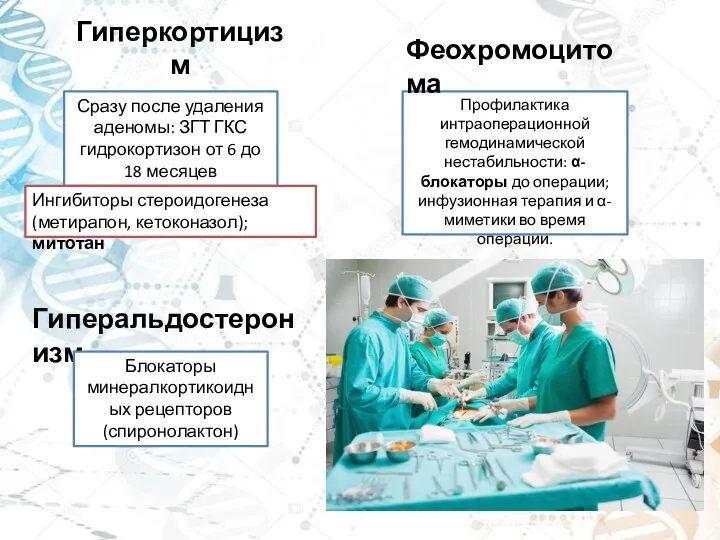
- 28. Гиперкортицизм Сразу после удаления аденомы: ЗГТ ГКС гидрокортизон от 6 до 18 месяцев Профилактика интраоперационной гемодинамической
- 30. Скачать презентацию












 Лікування цукрового діабету
Лікування цукрового діабету Доврачебная помощь при острых аллергических заболеваниях
Доврачебная помощь при острых аллергических заболеваниях Организация работы в диспетчерской станции скорой помощи
Организация работы в диспетчерской станции скорой помощи Тимус (вилочкова залоза). Морфо-функціональні особливості. Захворювання тимуса
Тимус (вилочкова залоза). Морфо-функціональні особливості. Захворювання тимуса Жасөспірім шақтағы семіздіктің алдын алу
Жасөспірім шақтағы семіздіктің алдын алу Доброкачественные и злокачественные новообразования вульвы
Доброкачественные и злокачественные новообразования вульвы Острый панкреатит
Острый панкреатит 6 курс-лекция 2 (профил.и лечение)
6 курс-лекция 2 (профил.и лечение)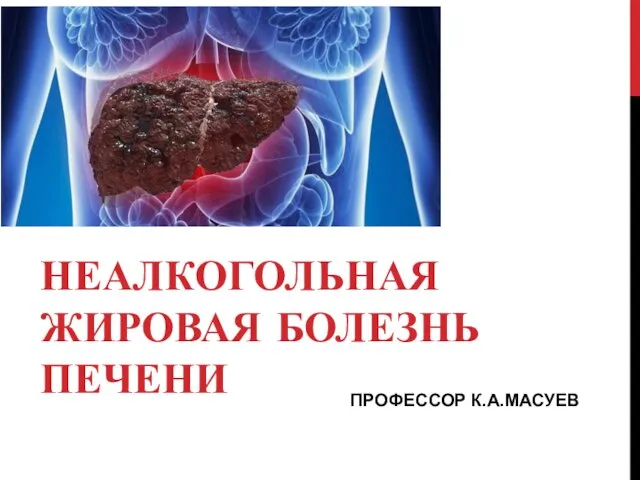 Неалкогольная жировая болезнь печени
Неалкогольная жировая болезнь печени Талассотерапия. Преимущества морского лечения
Талассотерапия. Преимущества морского лечения (01.02) Урол. - Восп.зб.орг.мочевыд.с
(01.02) Урол. - Восп.зб.орг.мочевыд.с Тыныс алу жүйесінің физиологиясы мен биохимиясы
Тыныс алу жүйесінің физиологиясы мен биохимиясы 5_stomatity
5_stomatity Заболевания с воздушно-капельным путем передачи: ветряная оспа
Заболевания с воздушно-капельным путем передачи: ветряная оспа Компьютерная томография в исследовании околоносовых пазух
Компьютерная томография в исследовании околоносовых пазух Общая методика и техника классического массажа
Общая методика и техника классического массажа Организация государственного ветеринарного надзора
Организация государственного ветеринарного надзора Хронический энтерит. Хронический колит
Хронический энтерит. Хронический колит Болезни грудных конечностей
Болезни грудных конечностей Нормативные требования к досье лекарственных средств
Нормативные требования к досье лекарственных средств Общая характеристика кровотечений. Первая медицинская помощь при кровотечениях различных видов. 5 класс
Общая характеристика кровотечений. Первая медицинская помощь при кровотечениях различных видов. 5 класс Дислалия и дизартрия
Дислалия и дизартрия Мектепке дейінгі мекемелердегі тамақтанудың ұйымдастырылуына қойылатын гигиеналық талаптар
Мектепке дейінгі мекемелердегі тамақтанудың ұйымдастырылуына қойылатын гигиеналық талаптар Аллергические конъюнктивиты: классификация, клиника, лечение
Аллергические конъюнктивиты: классификация, клиника, лечение Электрокардиография (ЭКГ)
Электрокардиография (ЭКГ) Иммунопатология
Иммунопатология Хроническая сердечная недостаточность
Хроническая сердечная недостаточность Острый мастит
Острый мастит