Содержание
- 2. Токсикоз беременных -заболевание, возникающее только во время беременности, осложняющее ее течение и как правило проходящее с
- 3. Классификация 1)Ранний гестоз- расстройства функций ЖКТ на 5- 12 неделе беременности. Выдеояют: а)частые формы -рвота беременных(легкой,
- 5. Тактика лечения Рвота беременных легкой степени: • контроль динамики массы тела беременной • повторные исследования мочи
- 6. Слюноотделение -проявляется в первые 2-3 месяца беременности и часто к концу 3-го месяца проходят без лечения.
- 7. Гипертензивные расстройства во время беременности встречаются с частотой около 10% беременностей. Частота преэклампсии составляет 2-8%. По
- 8. Хроническая артериальная гипертензия - регистрируется либо до беременности, либо до 20 недель беременности. Она может быть
- 9. Факторы риска преэклампсии: - Преэклампсия в анамнезе. - Раннее начало преэклампсии и преждевременные роды в сроке
- 11. Патогенез преэклампсии 1. Эндотелиоз→пристеночные тромбы→ хронический ДВС-синдром. 2. Повышение проницаемости капилляров, выход транссудата в окружающие ткани.
- 12. Клиника преэклампсии Со стороны центральной нервной системы: - головная боль, фотопсии, парестезии, фибрилляции, судороги. Со стороны
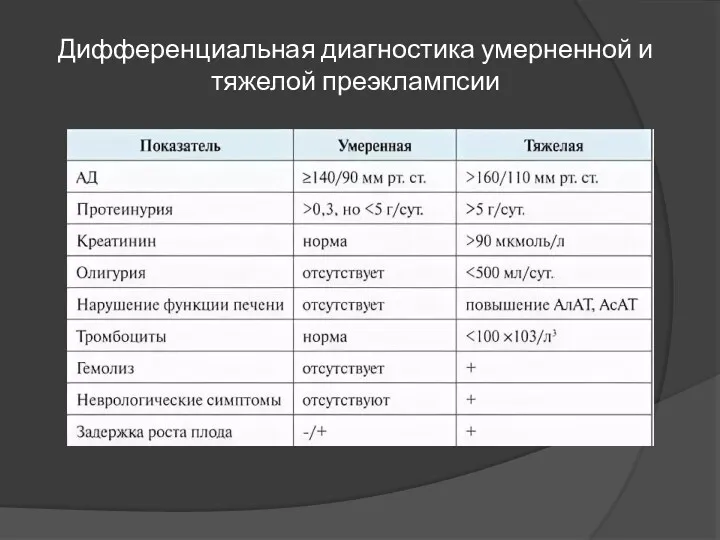
- 13. Дифференциальная диагностика умерненной и тяжелой преэклампсии
- 14. Протеинурия -важнейший диагностический и прогностический признак гестоза. Граница нормы суточной протеинурии во время беременности составляет 0,3
- 15. Отеки -самый ранний симптом гестоза. 1)Скрытые отеки- увеличение ночного диуреза более чем 75 мл и уменьшение
- 16. Осложнения преэклампсии: Эклампсия. • Отек сетчатки, кровоизлияние в сетчатку, отслойка сетчатки. • Острый жировой гепатоз. •
- 17. Эклампсия Диагностируется в случае возникновения судорог у женщин с ПЭ, которые не могут быть объяснены другими
- 18. Тактика лечения
- 19. Интенсивная терапия 1.Защита мозга: промедол 2%-1мл, дроперидол 0,25%-3-4мл 2. Гипотензивная терапия: метилдопа – 250-500м 1-4р/д; нифедипин
- 20. Родоразрешение Показания к экстренному родоразрешению (минуты): - кровотечение из родовых путей, подозрение на отслойку плаценты; -
- 22. Скачать презентацию


















 Острая печеночная недостаточность
Острая печеночная недостаточность Головокружения: классификация, клиника
Головокружения: классификация, клиника Здоровье родителей и здоровье будущего ребёнка
Здоровье родителей и здоровье будущего ребёнка Препараты половых гормонов
Препараты половых гормонов Функциональные гастроинтестинальные заболевания. СРК
Функциональные гастроинтестинальные заболевания. СРК Өндірістік улардың әсерінің жалпы заңдылықтары
Өндірістік улардың әсерінің жалпы заңдылықтары Миофункциональный подход к лечению аномалий прикуса и челюстно-лицевого развития
Миофункциональный подход к лечению аномалий прикуса и челюстно-лицевого развития Егде және қарт жастағы (геронтологиялық аспект)адамдарының психосоматикалық бұзылыстары
Егде және қарт жастағы (геронтологиялық аспект)адамдарының психосоматикалық бұзылыстары Abortion is simulated interruption of pregnancy
Abortion is simulated interruption of pregnancy Қан айналымының бұзылуы
Қан айналымының бұзылуы Функциональная диспепсия. Современные принципы терапии
Функциональная диспепсия. Современные принципы терапии Лекарственные растения
Лекарственные растения Метаболизм белков: утилизация аммиака; Цикл мочевины. Патология белкового обмена
Метаболизм белков: утилизация аммиака; Цикл мочевины. Патология белкового обмена Podstawy chemioterapii nowotworów złośliwych
Podstawy chemioterapii nowotworów złośliwych Возрастные особенности кровеносных сосудов
Возрастные особенности кровеносных сосудов Стероидные и нестероидные противовоспалительные средства
Стероидные и нестероидные противовоспалительные средства Акушерские кровотечения во время беременности. Классификация
Акушерские кровотечения во время беременности. Классификация Типовые нарушения органно-тканевого кровообращения и микроциркуляции
Типовые нарушения органно-тканевого кровообращения и микроциркуляции Жұлынның қан тамырлық аурулары
Жұлынның қан тамырлық аурулары Цитомегаловирусты,герпестік,хламидиялық инфекция және жүктілік
Цитомегаловирусты,герпестік,хламидиялық инфекция және жүктілік Радиационная медицина. История развития. Радиоактивность. Радиационный фон
Радиационная медицина. История развития. Радиоактивность. Радиационный фон Нейротропные средства
Нейротропные средства Қан түзу ағзаларының визуалды диагностикасы
Қан түзу ағзаларының визуалды диагностикасы Тұрақты электротоктардың медицинада қолданылуы
Тұрақты электротоктардың медицинада қолданылуы Усік. Куйік. Электрожарақат
Усік. Куйік. Электрожарақат Репродуктивное здоровье женщин
Репродуктивное здоровье женщин Геморрой. Геморроидальные узлы
Геморрой. Геморроидальные узлы Амилоидоз почек. АА - амилоидоз. АL - амилоидоз
Амилоидоз почек. АА - амилоидоз. АL - амилоидоз