Содержание
- 2. Транзиторное тахипноэ новорожденных Заболевание, возникающее в первые часы после рождения и характеризующееся транзиторным отёком легких, связанным
- 3. ЭТИОЛОГИЯ Развитие заболевания связано с нарушением механизма клиренса фетальной жидкости (при экстравагинальном родоразрешении без начала родовой
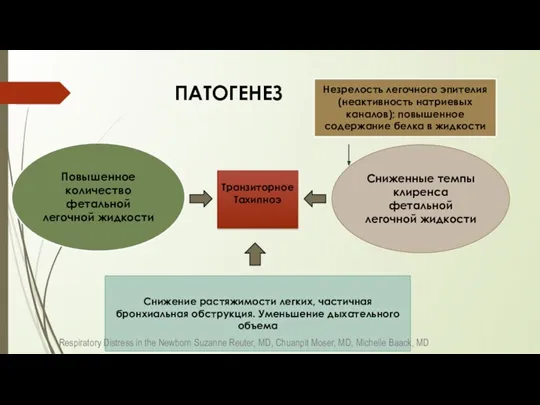
- 4. ПАТОГЕНЕЗ Повышенное количество фетальной легочной жидкости Сниженные темпы клиренса фетальной легочной жидкости Незрелость легочного эпителия (неактивность
- 5. Клиническая картина Тахипноэ (60-120 в 1 мин); Втяжения податливых мест грудной клетки, раздувание крыльев носа, экспираторное
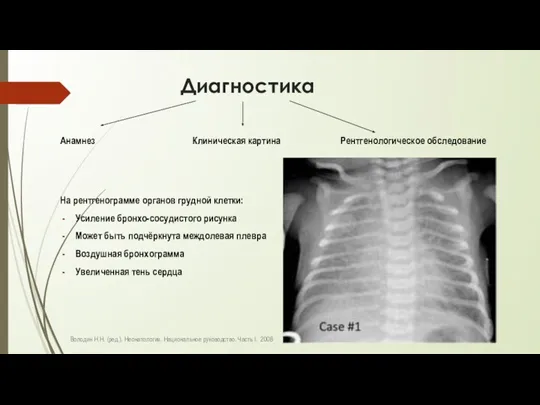
- 6. Диагностика Анамнез Клиническая картина Рентгенологическое обследование На рентгенограмме органов грудной клетки: Усиление бронхо-сосудистого рисунка Может быть
- 7. Лечение транзиторного тахипноэ Немедикаментозное лечение Потребность в дополнительном кислороде наибольшая в начале заболевания, однако редко требуется
- 8. Синдром дыхательных расстройств (син. – респираторный дистресс-синдром) новорожденного Это расстройство дыхания у детей в первые дни
- 9. Основные причины развития РДС у новорожденных Нарушение синтеза сурфактанта альвеолоцитами 2-го типа, связанное с функциональной и
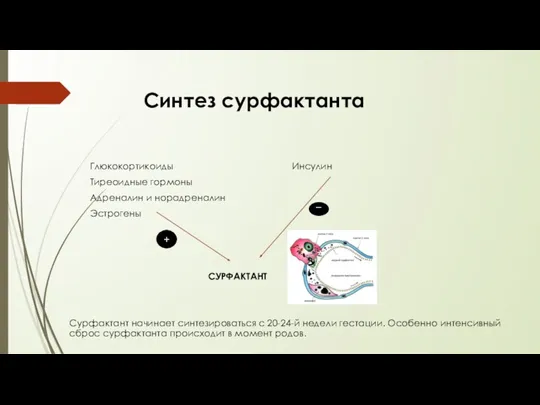
- 10. Синтез сурфактанта Глюкокортикоиды Инсулин Тиреоидные гормоны Адреналин и норадреналин Эстрогены СУРФАКТАНТ Сурфактант начинает синтезироваться с 20-24-й
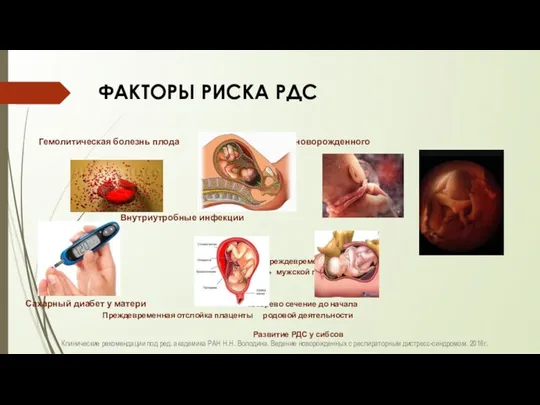
- 11. ФАКТОРЫ РИСКА РДС Гемолитическая болезнь плода Асфиксия новорожденного Внутриутробные инфекции Преждевременные роды + мужской пол плода
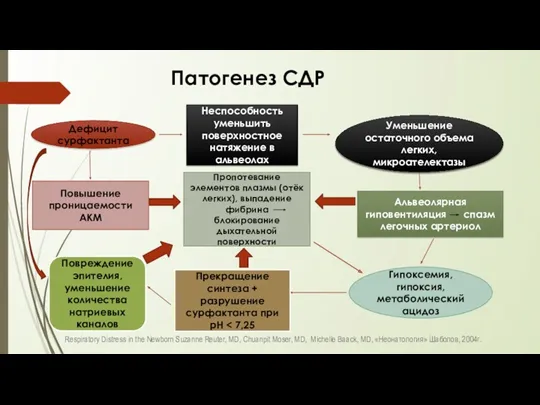
- 12. Патогенез СДР Respiratory Distress in the Newborn Suzanne Reuter, MD, Chuanpit Moser, MD, Michelle Baack, MD,
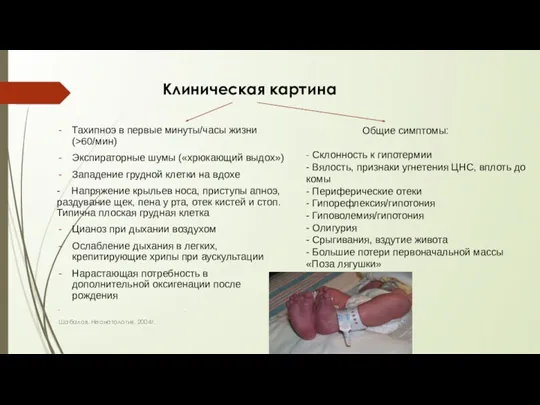
- 13. Клиническая картина Тахипноэ в первые минуты/часы жизни (>60/мин) Экспираторные шумы («хрюкающий выдох») Западение грудной клетки на
- 14. Оценка тяжести дыхательных расстройств. Шкала Сильвермана
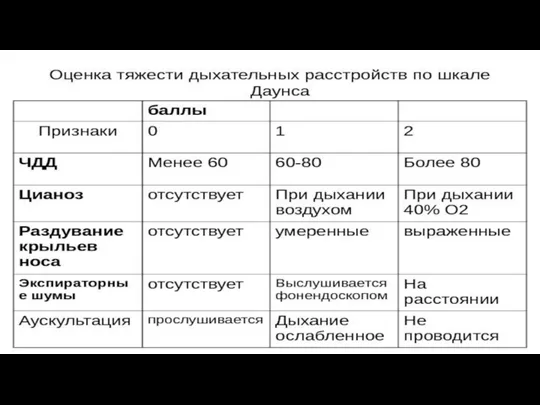
- 15. Шкала Доунса
- 16. 2-3 балла – легкая степень 4-6 баллов – среднетяжелая степень Более 6 баллов – тяжелая степень
- 17. Лабораторные исследования Всем новорожденным с дыхательными нарушениями в первые часы жизни наряду с рутинными анализами рекомендуется
- 18. Рентгенологическая картина 1. Диффузные симметричные очаги пониженной прозрачности (матовое стекло +/- признаки «сетчатых легких») 2. Воздушная
- 19. Объем обследования у детей с РДС Непрерывный мониторинг ЧСС и АД Чрескожная оксигемоглобинометрия, а лучше –
- 20. Дифференциальная диагностика Транзиторное тахипноэ новорожденных Ранний неонатальный сепсис, врожденная пневмония Синдром мекониальной аспирации Синдром утечки воздуха,
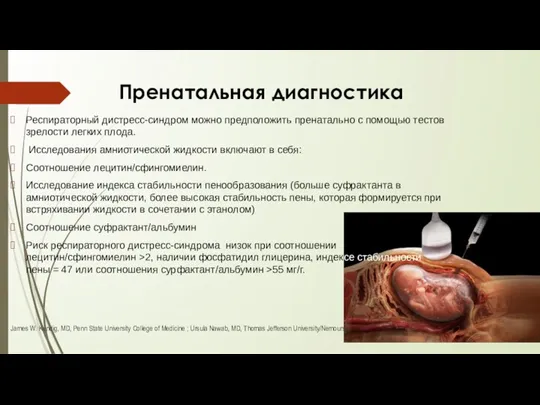
- 21. Пренатальная диагностика Респираторный дистресс-синдром можно предположить пренатально с помощью тестов зрелости легких плода. Исследования амниотической жидкости
- 22. Пренатальная профилактика РДС Пролонгирование беременности Беременным женщинам на сроке гестации 23-34 недели при угрозе преждевременных родов
- 23. Принципы терапии РДС Профилактика гипотермии в родильном зале у недоношенных новорожденных Отсроченное пережатие и пересечение пуповины
- 24. Профилактика гипотермии в родильном зале у недоношенных При ожидающихся преждевременных родах температура в родильном зале должна
- 25. Поддержание проходимости дыхательных путей ЕСЛИ: Ребенок родился в асфиксии Меконий в виде «горохового супа» - Неоднократно
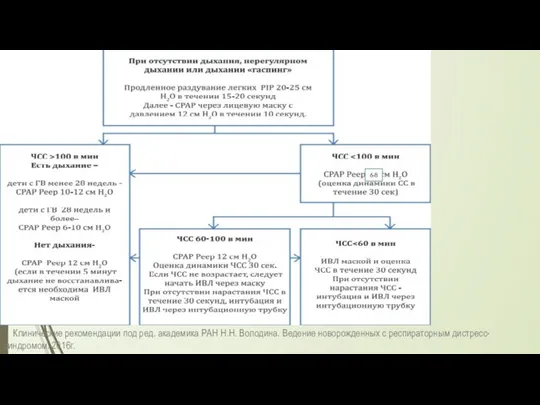
- 26. Методы респираторной терапии Результаты исследований последних лет продиктовали необходимость начинать стартовую терапию методом CPAP с предшествующим
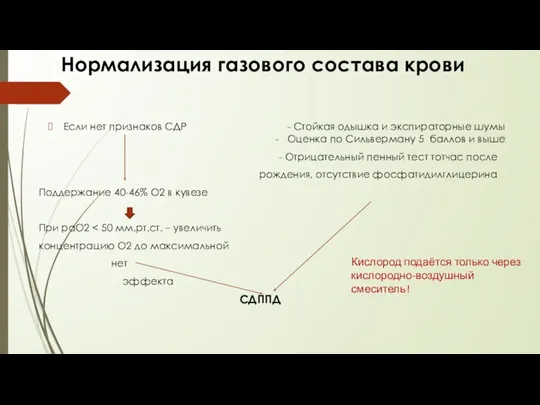
- 27. Нормализация газового состава крови Если нет признаков СДР - Стойкая одышка и экспираторные шумы - Оценка
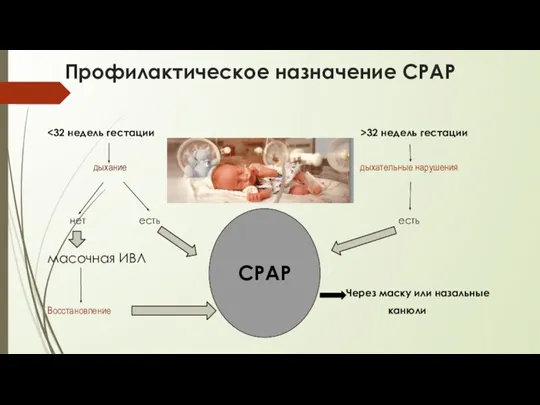
- 28. Профилактическое назначение СРАР 32 недель гестации дыхание дыхательные нарушения нет есть есть масочная ИВЛ CPAP Через
- 29. Клинические рекомендации под ред. академика РАН Н.Н. Володина. Ведение новорожденных с респираторным дистресс- синдромом. 2016г. 6-8
- 30. Противопоказания к применению CPAP Атрезия хоан или другие ВПР челюстно-лицевой области, препятствующие правильному наложению назальных канюль,
- 31. Показания к ИВЛ Механическая ИВЛ является основным методом лечения тяжелой дыхательной недостаточности у новорожденных детей с
- 32. Сурфактантная терапия Данная терапия направлена на восполнение дефицита сурфактанта, и ее эффективность доказана в многочисленных рандомизированных
- 33. • Всем новорожденным с РДС или высоким риском его развития рекомендуется вводить препараты натуральных сурфактантов (А).
- 34. Методы введения сурфактанта Через интубационную трубку На фоне самостоятельного с боковым портом или при помощи дыхания
- 35. После введения сурфактанта следует принять решение о немедленной (или ранней) экстубации – Методика INSURE: IN -
- 36. Противопоказания к терапевтическому применению сурфактанта Легочное кровотечение Отек легких Гипотермия Декомпенсированный ацидоз Гипотония Шок Прежде чем
- 37. Инфузионная терапия и питание Плановая инфузионная терапия через 30-40 минут после рождения. 50-60 мл/кг в первые
- 38. Поддержание гомеостаза Борьба с КОС Борьба с анемией, гиповолемией, гипотонией. Поддерживать гематокритный показатель не ниже 0.4
- 39. Антибиотикотерапия Антибиотикотерапия – ампициллин + препарат из аминогликозидов. Отмена на 3-й день при отсутствии подтверждения инфекции
- 40. Бронхолегочная дисплазия Наиболее распространенное хроническое заболевание легких у детей грудного и раннего возраста. По мере улучшения
- 41. Что такое бронхолегочная дисплазия? Полиэтиологическое хроническое заболевание морфологически незрелых легких, развивающееся у новорожденных, главным образом глубоко
- 42. Факторы риска БЛД Эндогенные Экзогенные
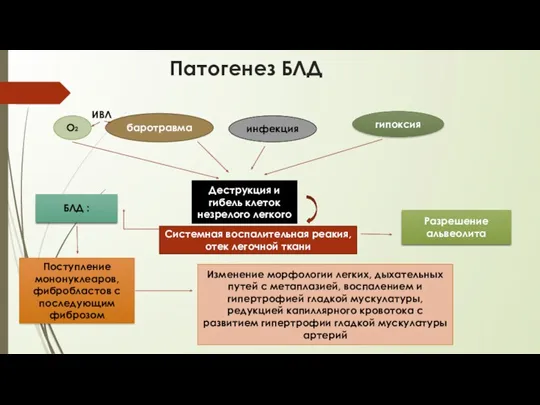
- 43. Патогенез БЛД ИВЛ О2 баротравма инфекция гипоксия Деструкция и гибель клеток незрелого легкого Системная воспалительная реакия,
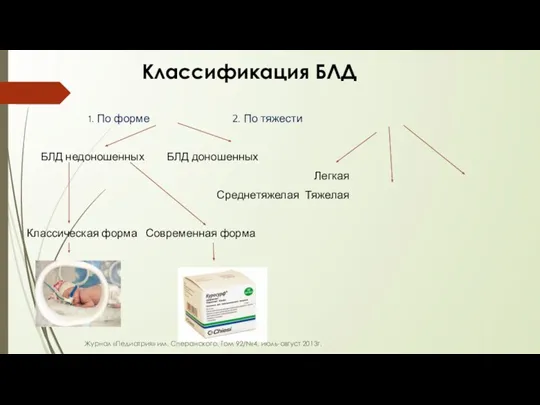
- 44. Классификация БЛД 1. По форме 2. По тяжести БЛД недоношенных БЛД доношенных Легкая Среднетяжелая Тяжелая Классическая
- 46. Клиническая картина Невозможность «снять» ребенка с ИВЛ или стойкая дыхательная недостаточность после первичного улучшения состояния на
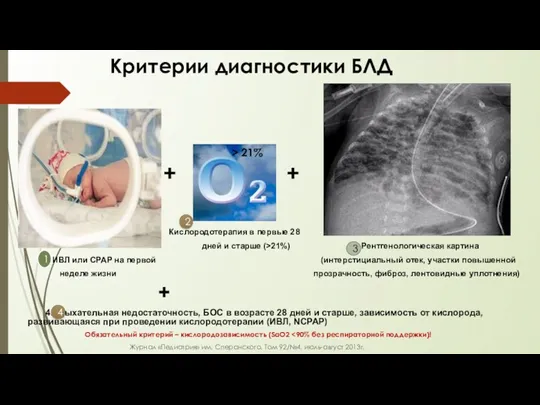
- 47. Критерии диагностики БЛД > 21% + + Кислородотерапия в первые 28 дней и старше (>21%) Рентгенологическая
- 48. Осложнения БЛД Острая дыхательная недостаточность Хроническая дыхательная недостаточность Ателектаз Легочная гипертензия Легочное сердце Системная артериальная гипертензия
- 49. Дифференциальная диагностика Журнал «Педиатрия» им. Сперанского. Том 92/№4. июль-август 2013г.
- 50. Принципы лечения БЛД Кислородотерапия (целевой уровень SaО2 – 90-95%). Ингаляционные кортикостероиды – у детей с при
- 51. Синдром аспирации мекония Синдром аспирации мекония – состояние острой дыхательной недостаточности вследствие внутриутробного попадания в легкие
- 52. Как происходит аспирация?
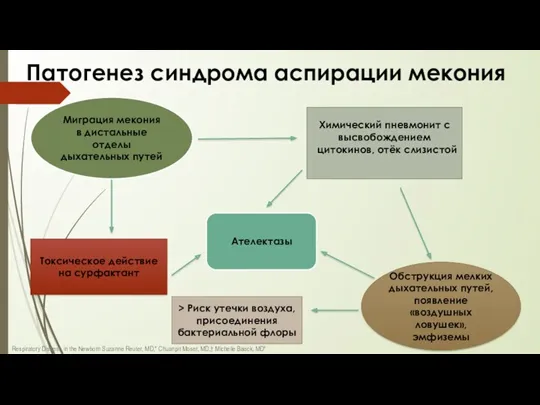
- 53. Патогенез синдрома аспирации мекония Миграция мекония в дистальные отделы дыхательных путей Химический пневмонит с высвобождением цитокинов,
- 54. Клиническая картина Низкие баллы по шкале Апгар У переношенных детей – часто прокрашивание меконием ногтей, кожи,
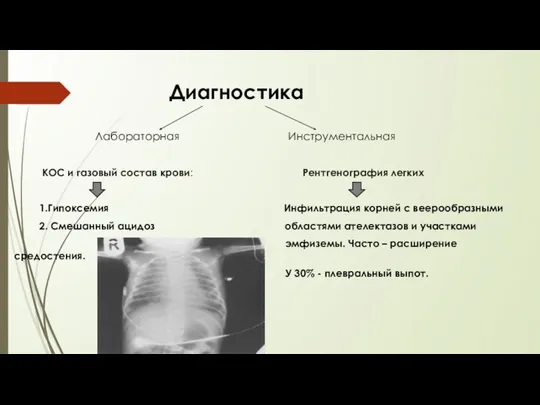
- 55. Диагностика Лабораторная Инструментальная КОС и газовый состав крови: Рентгенография легких 1.Гипоксемия Инфильтрация корней с веерообразными 2.
- 56. Лечение синдрома аспирации мекония 1. Сразу после рождения головки - аспирация содержимого из носа и ротоглотки
- 58. Скачать презентацию




































 Сестринский процесс в уходе за пациентами при нарушении функций желудочно-кишечного тракта
Сестринский процесс в уходе за пациентами при нарушении функций желудочно-кишечного тракта ВИЧ-инфекция и СПИД: без мифов и иллюзий
ВИЧ-инфекция и СПИД: без мифов и иллюзий Закрытые и открытые повреждения грудной клетки и ее органов
Закрытые и открытые повреждения грудной клетки и ее органов Новый коронавирус
Новый коронавирус История кафедры эпидемиологии
История кафедры эпидемиологии Жүйке жүйесі
Жүйке жүйесі Гинекологический перитонит
Гинекологический перитонит ВИЧ инфекция. Клиника, лечение, профилактика
ВИЧ инфекция. Клиника, лечение, профилактика Разработка автоматизированного рабочего места фармацевта при помощи реляционной базы данных Аптека
Разработка автоматизированного рабочего места фармацевта при помощи реляционной базы данных Аптека Геронтология - гериатрия. Цели и задачи
Геронтология - гериатрия. Цели и задачи Захворювання системи крові у дітей. Лекція 10
Захворювання системи крові у дітей. Лекція 10 Иммунобиологические особенности взаимодействия опухоли с организмом
Иммунобиологические особенности взаимодействия опухоли с организмом Психофизиология. Главные задачи психофизиологии
Психофизиология. Главные задачи психофизиологии Бюгельный протез
Бюгельный протез Сестринский процесс при хроническом панкреатите
Сестринский процесс при хроническом панкреатите Санитарно-эпидемиологические требования к обращению с медицинскими отходами
Санитарно-эпидемиологические требования к обращению с медицинскими отходами Көпұлтты Қазақстан жағдайында тұлғаны
Көпұлтты Қазақстан жағдайында тұлғаны Сахарный диабет
Сахарный диабет Хронический панкреатит
Хронический панкреатит Денсаулық сақтаудағы менеджмент
Денсаулық сақтаудағы менеджмент Сестринский уход при хронической почечной недостаточности
Сестринский уход при хронической почечной недостаточности Лекарственные средства, влияющие на свертывание крови
Лекарственные средства, влияющие на свертывание крови Синдром задержки развития плода
Синдром задержки развития плода Антисептика. Современная антисептика
Антисептика. Современная антисептика Еңбек гигиенасы
Еңбек гигиенасы Диагностико-реабилитационный путь развития нейропсихологии
Диагностико-реабилитационный путь развития нейропсихологии Воспалительные заболевания вспомогательных органов глаза и орбиты
Воспалительные заболевания вспомогательных органов глаза и орбиты Ангина синдромымен өтетін аурулар
Ангина синдромымен өтетін аурулар