Содержание
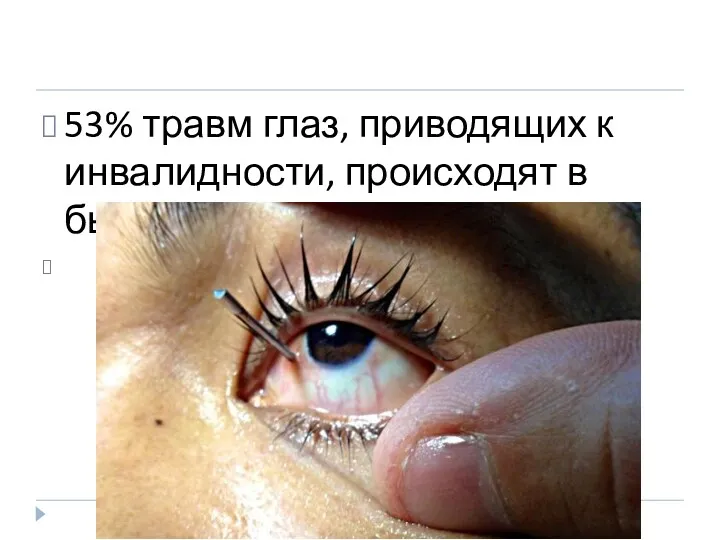
- 2. 53% травм глаз, приводящих к инвалидности, происходят в быту.
- 3. Определение Травма глаза – это нарушение целостности или функционального состояния его тканей под влиянием различных повреждающих
- 4. Понятие офтальмологическая травма При офтальмологической травме областью поражения считаются повреждения, приводящие к нарушению анатомии и функции
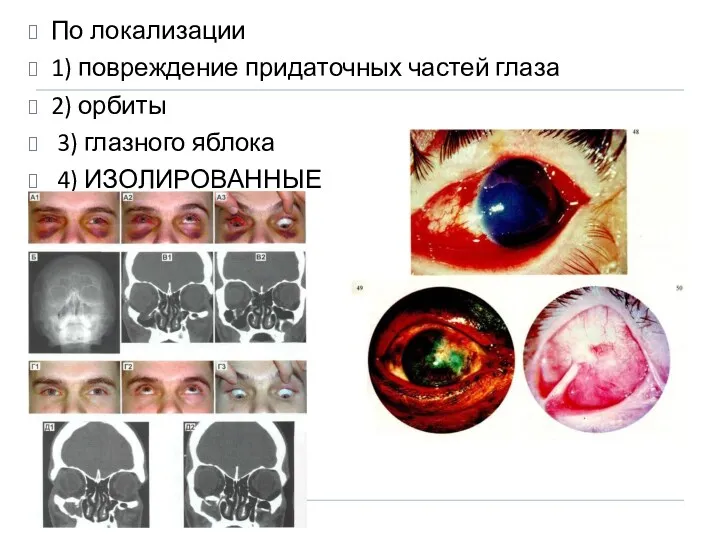
- 5. По локализации 1) повреждение придаточных частей глаза 2) орбиты 3) глазного яблока 4) ИЗОЛИРОВАННЫЕ
- 6. В мире за два десятилетия (1971-1995) в результате травм 19 миллионов человек ослепли на один глаз,
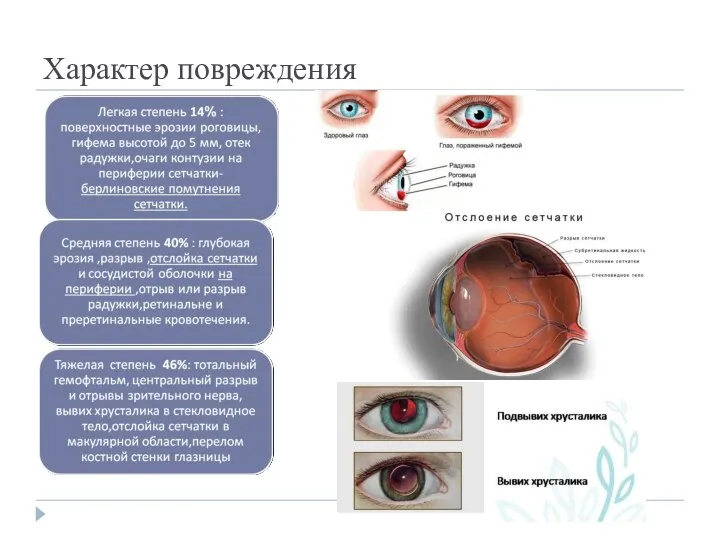
- 7. Характер повреждения
- 8. Открытая и закрытая травма глаза
- 9. Открытая травма глаза wall penetration раневой канал через роговицу или склеру распространяется в полость глаза на
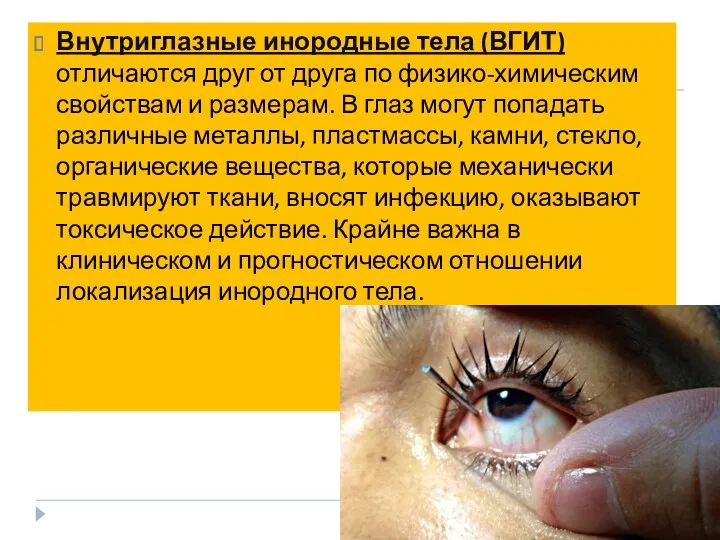
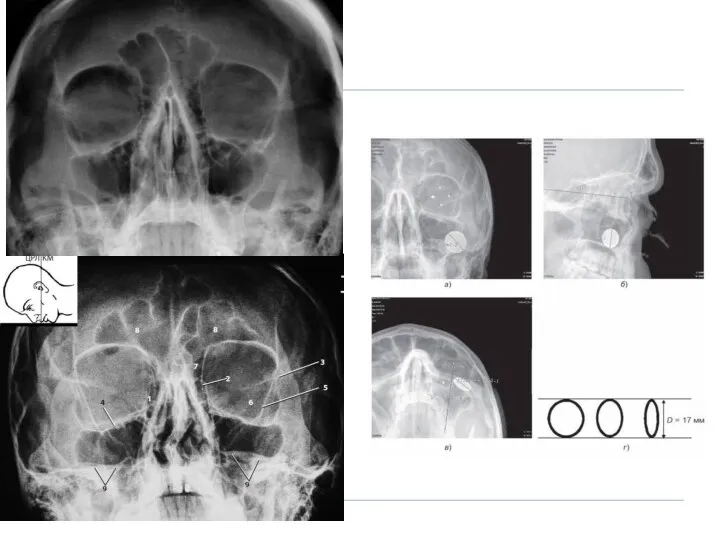
- 11. Внутриглазные инородные тела (ВГИТ) отличаются друг от друга по физико-химическим свойствам и размерам. В глаз могут
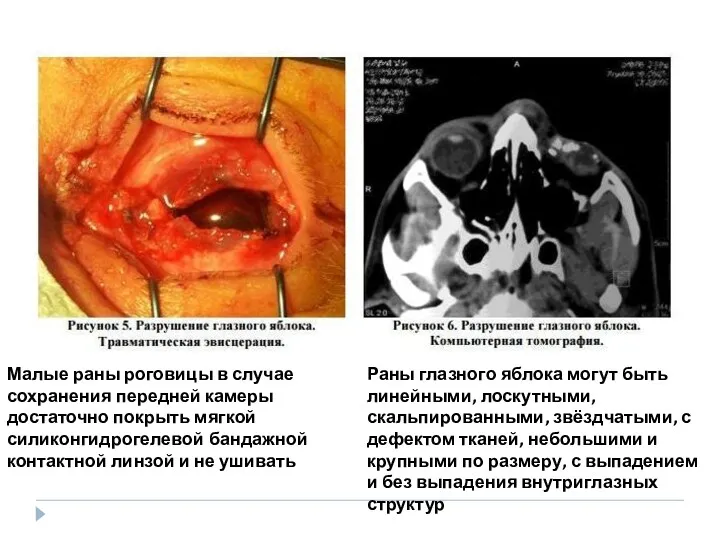
- 12. Раны глазного яблока могут быть линейными, лоскутными, скальпированными, звёздчатыми, с дефектом тканей, небольшими и крупными по
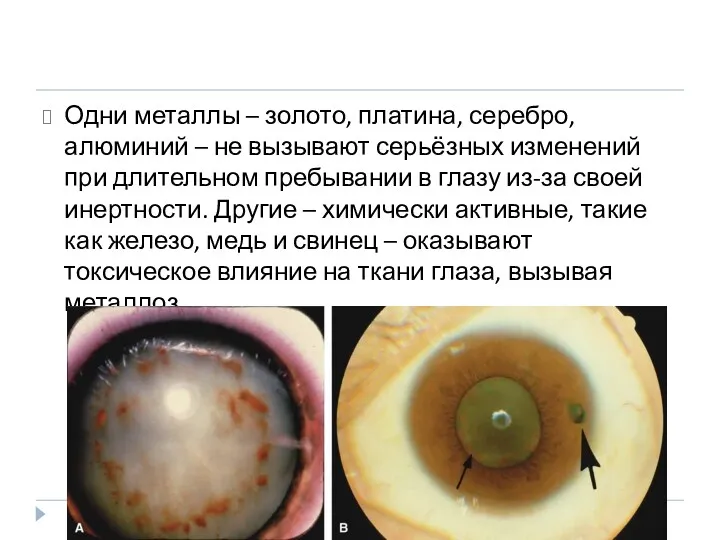
- 13. Одни металлы – золото, платина, серебро, алюминий – не вызывают серьёзных изменений при длительном пребывании в
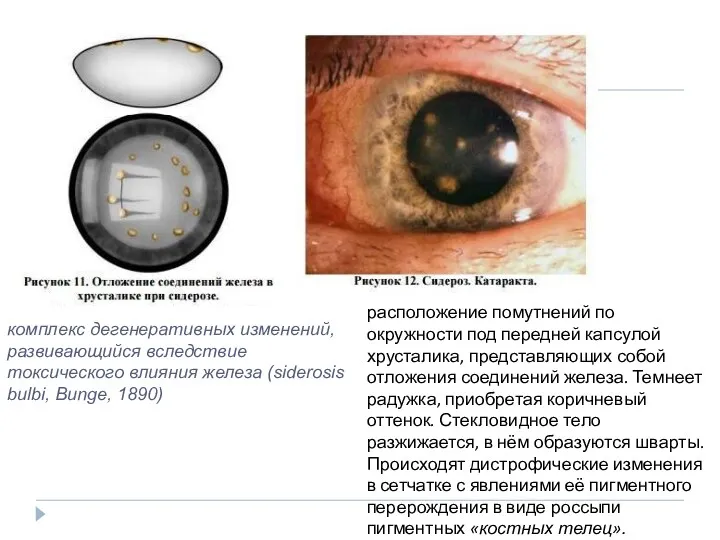
- 14. комплекс дегенеративных изменений, развивающийся вследствие токсического влияния железа (siderosis bulbi, Bunge, 1890) расположение помутнений по окружности
- 15. Последствия травм органа зрения в нозологической структуре инвалидности, за последние пять лет, составляют 16,3%. В основном
- 17. Первая помощь при проникающем ранении глаза или подозрении на него. Закапать местно-анестезирующие капли (0.25 % раствор
- 18. При поступлении в офтальмологический стационар окончательно решается вопрос проникающее это ранение или нет, и имеется внутри
- 20. Если ПХО произведена в 1-е сутки после травмы, она называется ранней, на 2-е сутки – отсроченной,
- 21. Принципы первичной хирургической обработки глаза: восстановление нормальных анатомических соотношений в глазу; щадящее отношение к
- 22. Поверхностное повреждение роговицы глаза. Самая частая травма глаза - это царапина роговицы (или травматическая эрозия). Вызывает
- 23. Симптомы Глазная боль - самая первая жалоба, которая возникает непосредственно после травмы. Боль в зависимости от
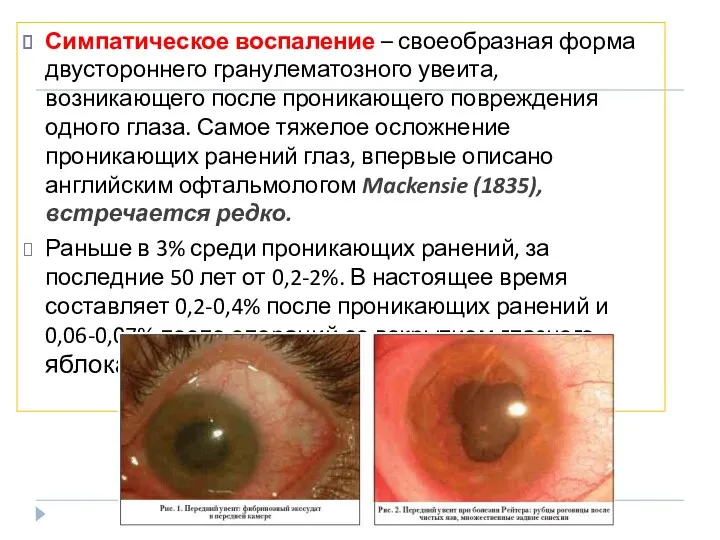
- 24. Симпатическое воспаление – своеобразная форма двустороннего гранулематозного увеита, возникающего после проникающего повреждения одного глаза. Самое тяжелое
- 26. СВ возникает после проникающих ранений, реже после внутриглазных операций, очень редко после перфорации гнойной язвы, распада
- 27. Современная концепция патогенеза 1) развитие сенсибилизации к собственным увеаретинальным антигенам вследствие миграции антигенов по лимфатическим путям
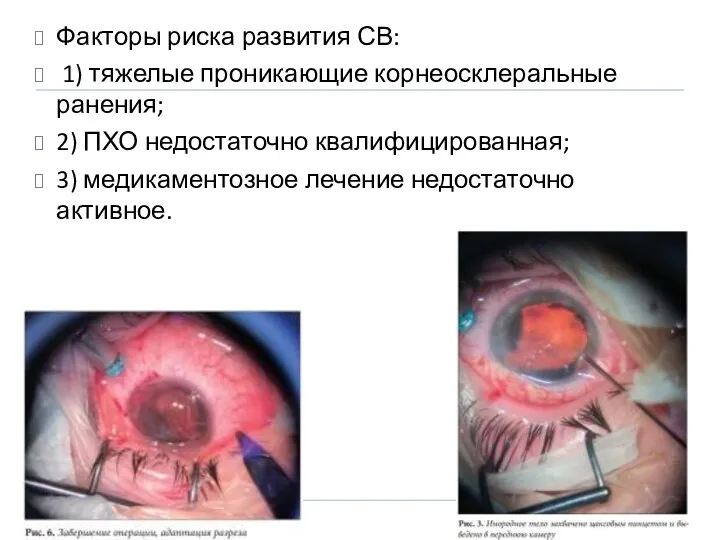
- 29. Факторы риска развития СВ: 1) тяжелые проникающие корнеосклеральные ранения; 2) ПХО недостаточно квалифицированная; 3) медикаментозное лечение
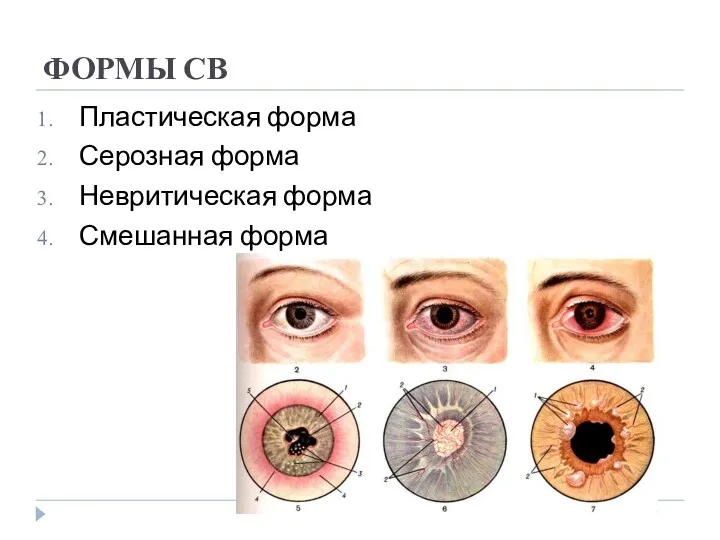
- 30. ФОРМЫ СВ Пластическая форма Серозная форма Невритическая форма Смешанная форма
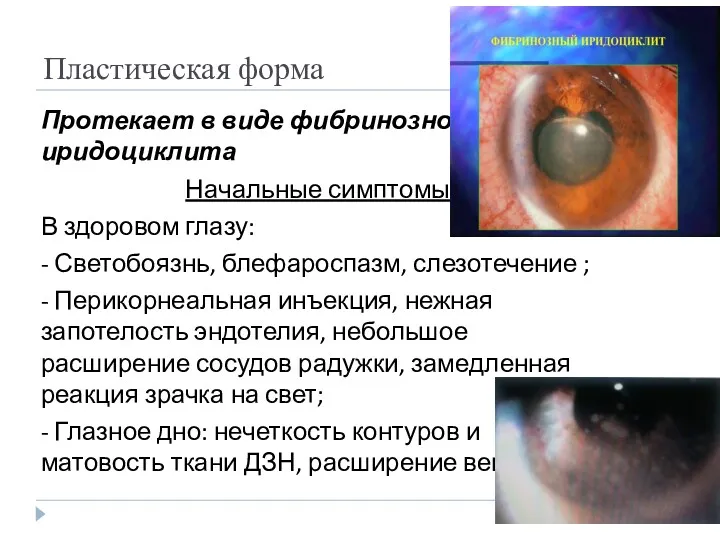
- 31. Пластическая форма Протекает в виде фибринозного иридоциклита Начальные симптомы: В здоровом глазу: - Светобоязнь, блефароспазм, слезотечение
- 32. Потеря зрения даже на фоне мощного лечения необратима.
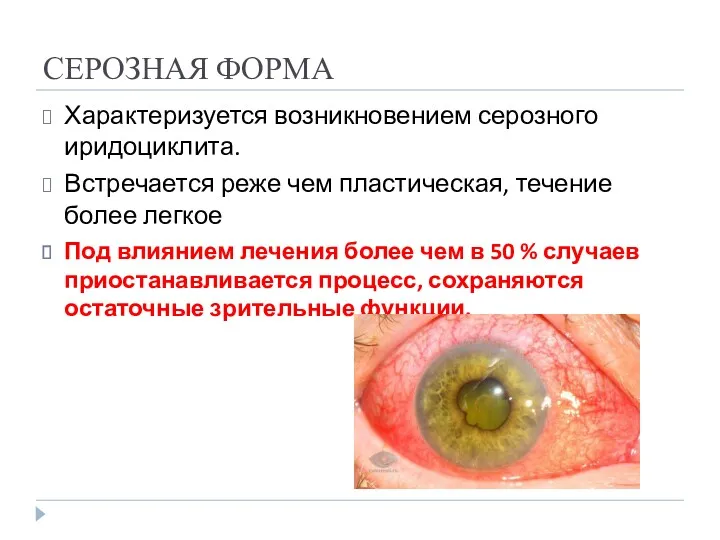
- 33. СЕРОЗНАЯ ФОРМА Характеризуется возникновением серозного иридоциклита. Встречается реже чем пластическая, течение более легкое Под влиянием лечения
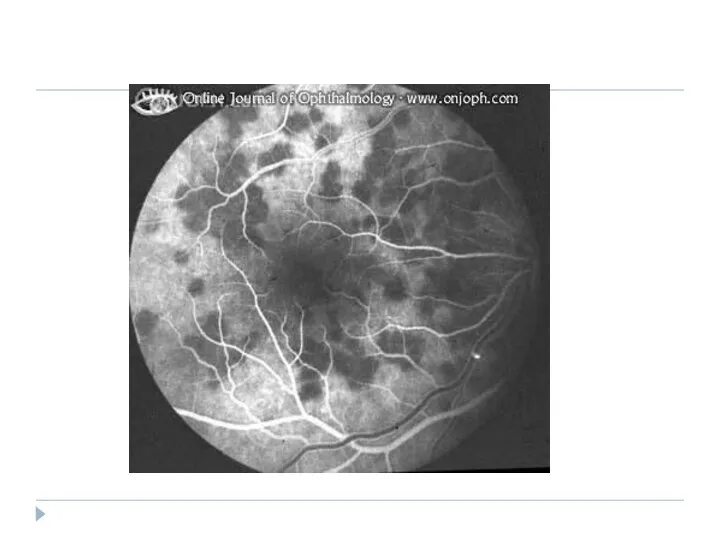
- 34. НЕВРИТИЧЕСКАЯ ФОРМА Редко встречается Незаметное начало Отсутствие изменений в переднем отделе глаза Глазное дно: ДЗН и
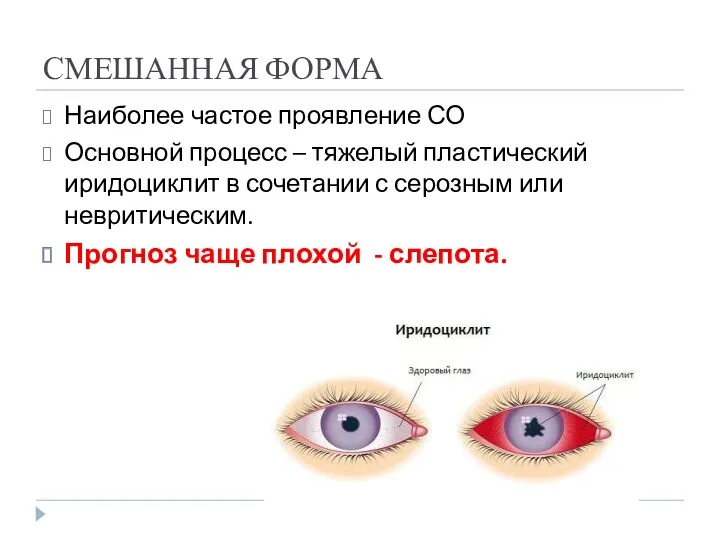
- 35. СМЕШАННАЯ ФОРМА Наиболее частое проявление СО Основной процесс – тяжелый пластический иридоциклит в сочетании с серозным
- 36. Лечение. Основное место отводят ГКС и иммуносупрессивным препаратам. При появлении СВ важный вопрос – удалять или
- 37. Активное местное и общее лечение ГКС, при стероидорезистентных формах – цитостатики. Антибиотики применяют при СВ при
- 39. Скачать презентацию





















 Хирургическая коррекция осложнений после трансплантации почки
Хирургическая коррекция осложнений после трансплантации почки Эпилепсия
Эпилепсия Дифференциальная диагностика СД 1 и СД 2 типов
Дифференциальная диагностика СД 1 и СД 2 типов Teri gigiyenasi: teri shikastlanganda 1-yordam berish
Teri gigiyenasi: teri shikastlanganda 1-yordam berish Сердечно-сосудистая система и средостение
Сердечно-сосудистая система и средостение Гипотиреоз беременных. Врожденный гипотиреоз
Гипотиреоз беременных. Врожденный гипотиреоз Механизиы боли
Механизиы боли Бруцеллез (сарып)
Бруцеллез (сарып) Глюкокортикостероидные препараты при лечении пузырчатки
Глюкокортикостероидные препараты при лечении пузырчатки Утомление, переутомление, перетренированность. Хроническое физическое перенапряжение систем организма. Внезапная смерть в спорте
Утомление, переутомление, перетренированность. Хроническое физическое перенапряжение систем организма. Внезапная смерть в спорте Тыныс жетіспеушілік синдромы. Классификациясы. Тыныс жетіспеушілігінің клинико-диагностикалық критерийлері
Тыныс жетіспеушілік синдромы. Классификациясы. Тыныс жетіспеушілігінің клинико-диагностикалық критерийлері Сердечные гликозиды
Сердечные гликозиды Принципи будови та функції нервової системи. Безумовні рефлекси. Система довільних рухів
Принципи будови та функції нервової системи. Безумовні рефлекси. Система довільних рухів Врожденные пороки сердца
Врожденные пороки сердца Этиология и эпидемиология туберкулеза
Этиология и эпидемиология туберкулеза Клиническая фармакология: фармакокинетика и фармакодинамика
Клиническая фармакология: фармакокинетика и фармакодинамика Атрезия пищевода
Атрезия пищевода 20231020_prezentatsiya_proekta
20231020_prezentatsiya_proekta Особливості формування травної системи і їх клінічне значення. Об`ективне дослідження. Семіотика найважливіших синдромів
Особливості формування травної системи і їх клінічне значення. Об`ективне дослідження. Семіотика найважливіших синдромів Электрокардиография – метод графической регистрации электрических явлений, возникающих в сердце
Электрокардиография – метод графической регистрации электрических явлений, возникающих в сердце Медицинские средства защиты от оружия массового поражения
Медицинские средства защиты от оружия массового поражения Гепато-лентикулярная дегенерация (гепато-церебральная дистрофия, болезнь Вильсона-Коновалова)
Гепато-лентикулярная дегенерация (гепато-церебральная дистрофия, болезнь Вильсона-Коновалова) Философиялық антропология: ойдың даму тарихы мен негізгі мәселелері
Философиялық антропология: ойдың даму тарихы мен негізгі мәселелері Lyme disease
Lyme disease Скарлатина. Симптомы. Лечение
Скарлатина. Симптомы. Лечение трихоцефалез
трихоцефалез Чесотка. Возбудители чесотки. Симптомы и лечение. Профилактика чесотки
Чесотка. Возбудители чесотки. Симптомы и лечение. Профилактика чесотки Рецептура. Правила выписывания различных лекарственных форм в рецепте
Рецептура. Правила выписывания различных лекарственных форм в рецепте