Содержание
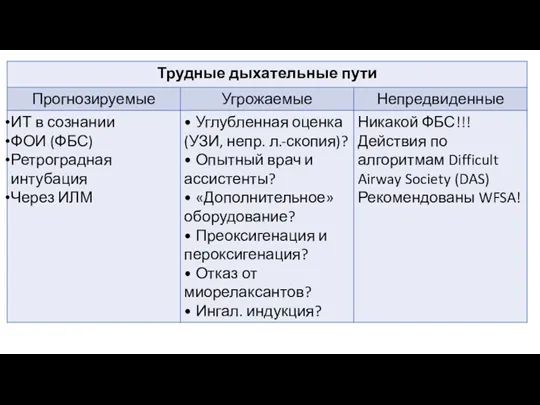
- 2. «Трудные дыхательные пути» – клиническая ситуация, в которой квалифицированный анестезиолог испытывает трудности с обеспечением эффективной вентиляции
- 3. Трудная вентиляция лицевой маской – ситуация, при которой анестезиолог не может обеспечить адекватную вентиляцию и оксигенацию
- 5. Трудная установка и трудная вентиляция с помощью надгортанного воздуховода – необходимость осуществления многократных (>2) попыток по
- 7. Трудная ларингоскопия – невозможность визуализировать даже часть голосовых складок при многократных попытках традиционной прямой ларингоскопии (ПЛ).
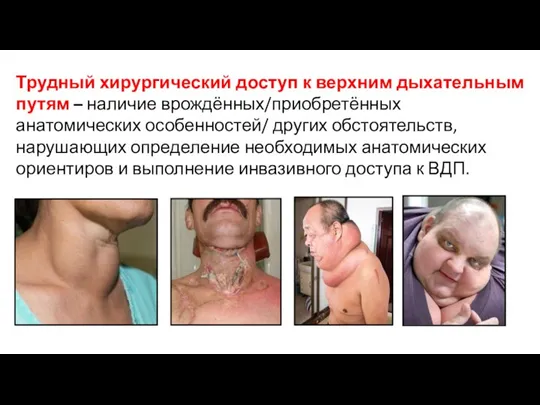
- 8. Трудный хирургический доступ к верхним дыхательным путям – наличие врождённых/приобретённых анатомических особенностей/ других обстоятельств, нарушающих определение
- 9. Оценка ВДП и прогнозирование возможных трудностей 1.Анамнез
- 10. Оценка ВДП и прогнозирование возможных трудностей 2.Объективный осмотр
- 11. Оценка ВДП и прогнозирование возможных трудностей Объективный осмотр (продолжение)
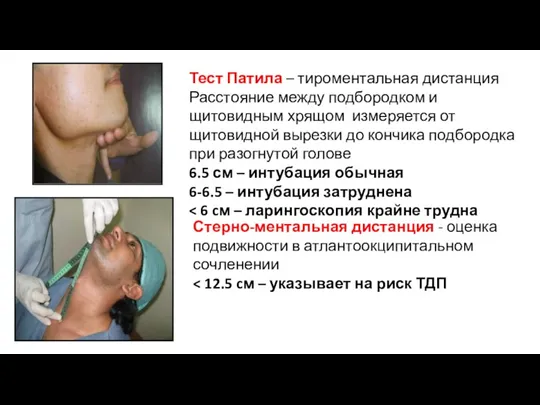
- 12. Тест Патила – тироментальная дистанция Расстояние между подбородком и щитовидным хрящом измеряется от щитовидной вырезки до
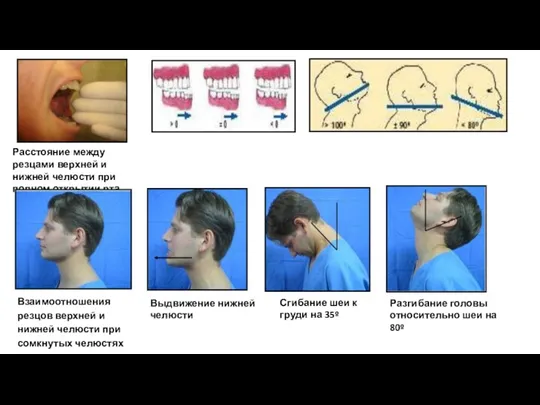
- 13. Разгибание головы относительно шеи на 80º Сгибание шеи к груди на 35º Выдвижение нижней челюсти Расстояние
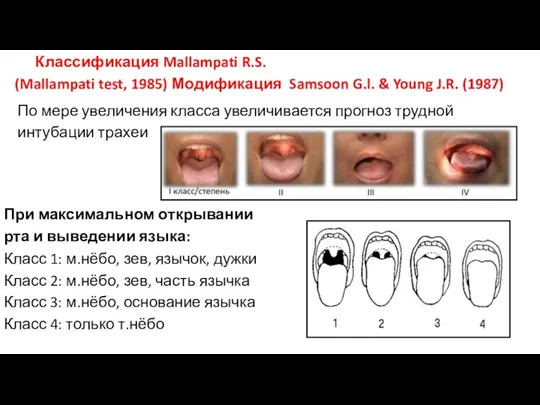
- 14. При максимальном открывании рта и выведении языка: Класс 1: м.нёбо, зев, язычок, дужки Класс 2: м.нёбо,
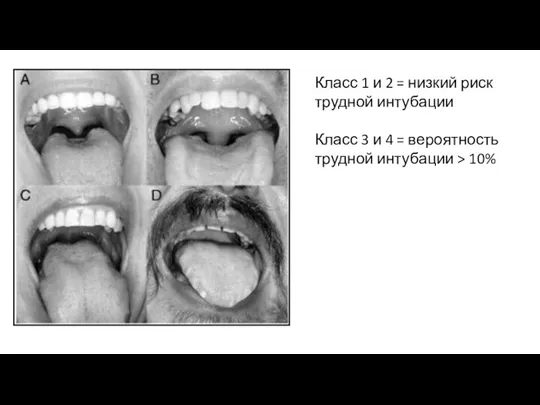
- 15. Класс 1 и 2 = низкий риск трудной интубации Класс 3 и 4 = вероятность трудной
- 16. Оценка ВДП и прогнозирование возможных трудностей Объективный осмотр (продолжение)
- 17. Комплексные прогностические шкалы для оценки риска трудной масочной вентиляции
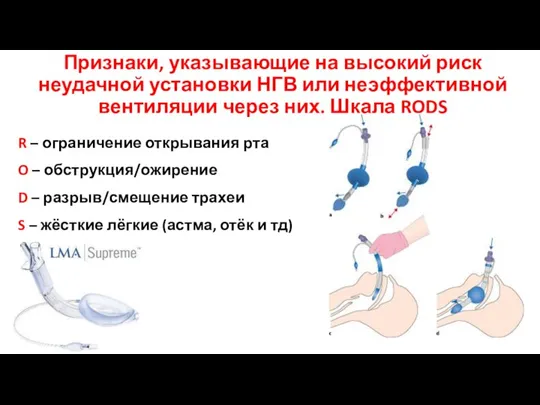
- 18. Признаки, указывающие на высокий риск неудачной установки НГВ или неэффективной вентиляции через них. Шкала RODS R
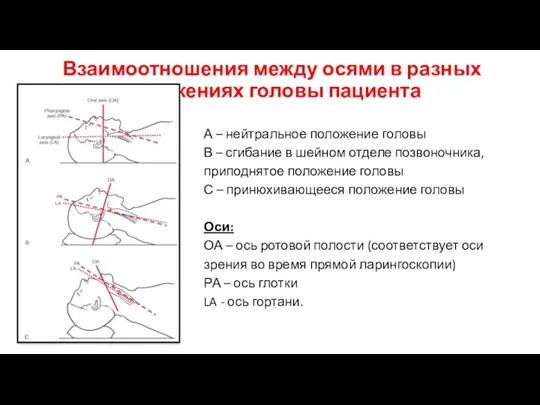
- 19. Взаимоотношения между осями в разных положениях головы пациента А – нейтральное положение головы В – сгибание
- 20. Фазы прямой ларингоскопии Статическая фаза: позиционирование головы и воздействие на шейный отдел позвоночника. Важную роль играет
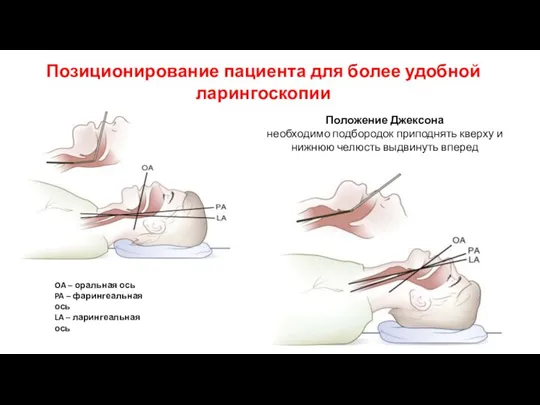
- 21. Позиционирование пациента для более удобной ларингоскопии OA – оральная ось PA – фарингеальная ось LA –
- 22. Основные механизмы, лежащие в основе возникающих трудностей во время прямой ларингоскопии
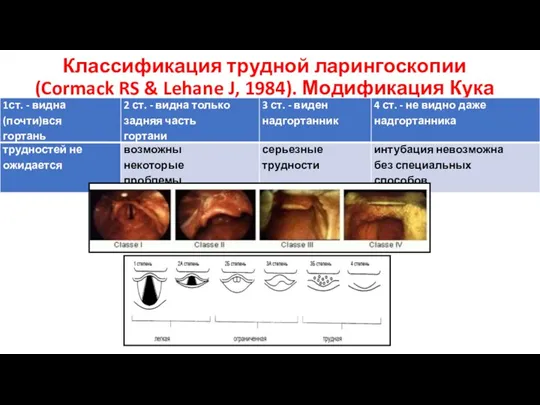
- 23. Классификация трудной ларингоскопии (Cormack RS & Lehane J, 1984). Модификация Кука
- 24. Шкала оценки трудностей интубации (ШОТИ)
- 25. Шкала прогнозирования ИТ «LEMON» (Reed M.J., 2005)
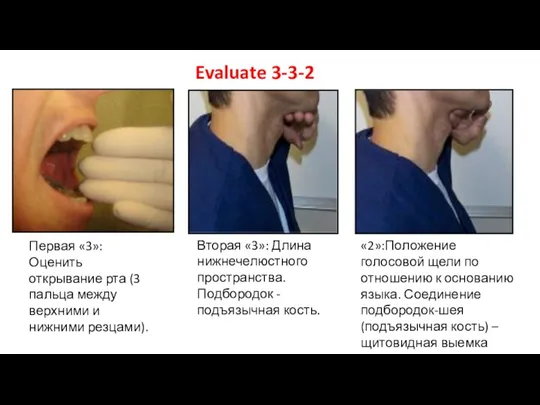
- 26. Первая «3»: Оценить открывание рта (3 пальца между верхними и нижними резцами). Вторая «3»: Длина нижнечелюстного
- 27. Крикотиреотомия – шкала прогнозирования трудностей SHORT
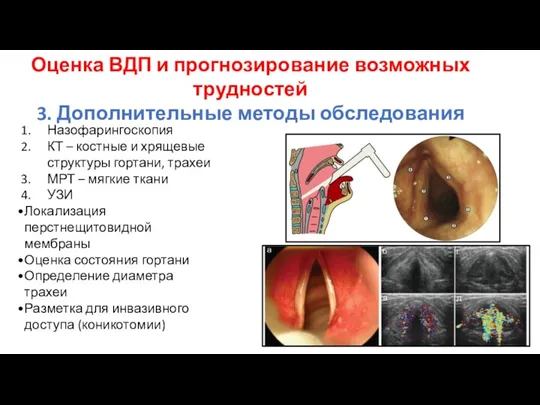
- 28. Назофарингоскопия КТ – костные и хрящевые структуры гортани, трахеи МРТ – мягкие ткани УЗИ Локализация перстнещитовидной
- 29. Принципы подготовки к прогнозируемой ситуации «трудных дыхательных путей» Обеспечение доступности необходимого оборудования. Информирование персонала о его
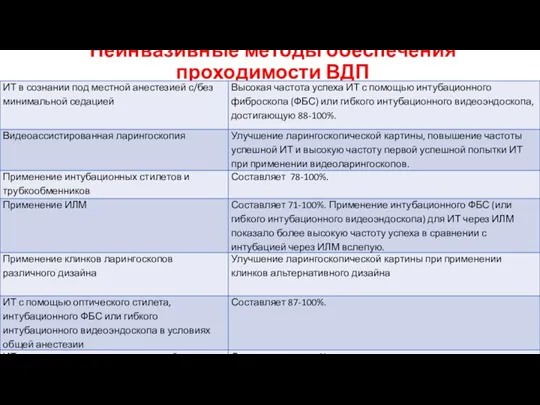
- 30. Неинвазивные методы обеспечения проходимости ВДП
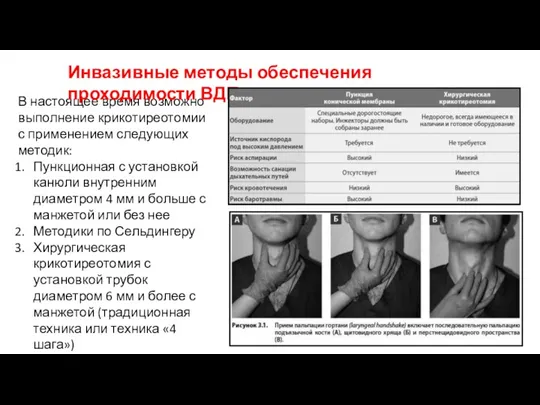
- 31. В настоящее время возможно выполнение крикотиреотомии с применением следующих методик: Пункционная с установкой канюли внутренним диаметром
- 32. Мешок с клапаном и лицевой маской Воздуховод (назо/орофарингеальный) Ларингеальная маска (интубационная, Combitube) Ларингоскоп, клинки Эндотрахеальные интубационные
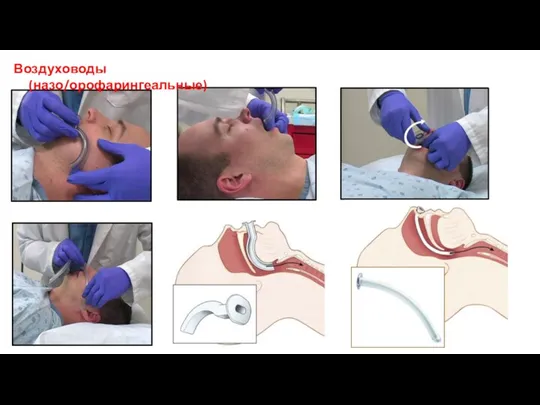
- 33. Воздуховоды (назо/орофарингеальные)
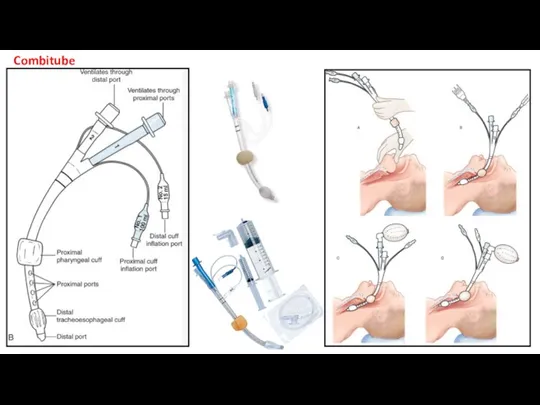
- 34. Combitube
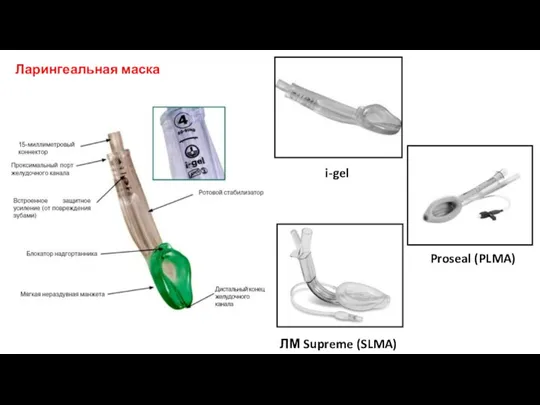
- 35. Ларингеальная маска i-gel Proseal (PLMA) ЛМ Supreme (SLMA)
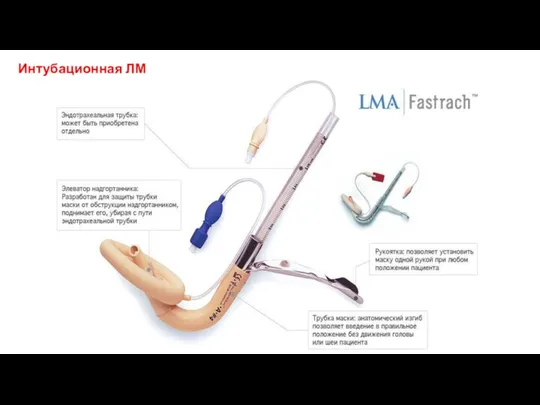
- 37. Интубационная ЛМ
- 38. Клинки ларингоскопа различной формы и размера, включая клинки с изменяемой геометрией
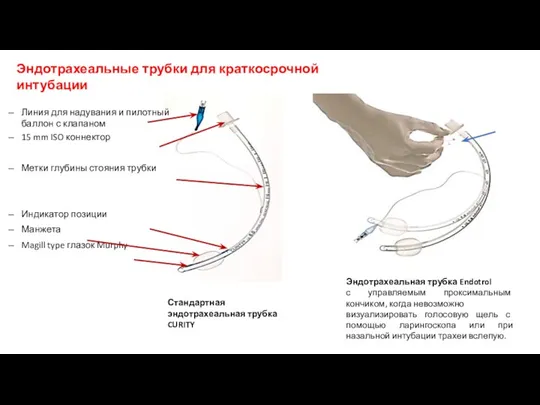
- 39. Стандартная эндотрахеальная трубка CURITY Эндотрахеальная трубка Endotrol с управляемым проксимальным кончиком, когда невозможно визуализировать голосовую щель
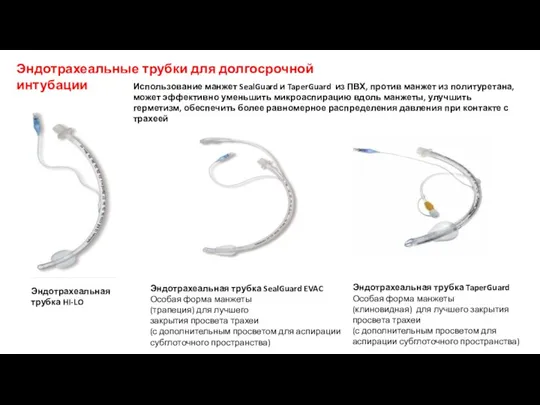
- 40. Эндотрахеальная трубка HI-LO Эндотрахеальная трубка SealGuard EVAC Особая форма манжеты (трапеция) для лучшего закрытия просвета трахеи
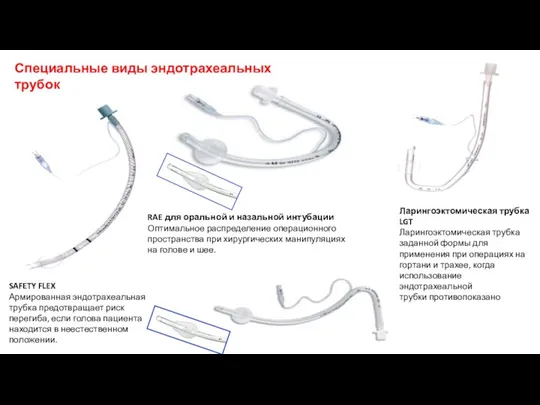
- 41. SAFETY FLEX Армированная эндотрахеальная трубка предотвращает риск перегиба, если голова пациента находится в неестественном положении. RAE
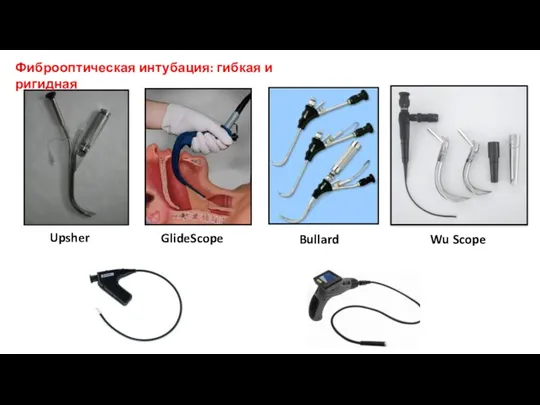
- 42. Upsher GlideScope Bullard Wu Scope Фиброоптическая интубация: гибкая и ригидная
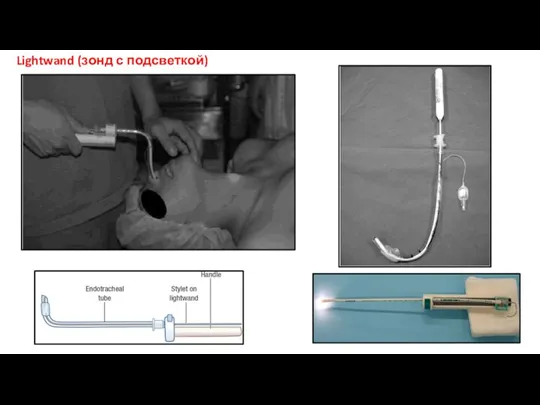
- 43. Lightwand (зонд с подсветкой)
- 44. Буж, стилет (эндотрахеальные проводники)
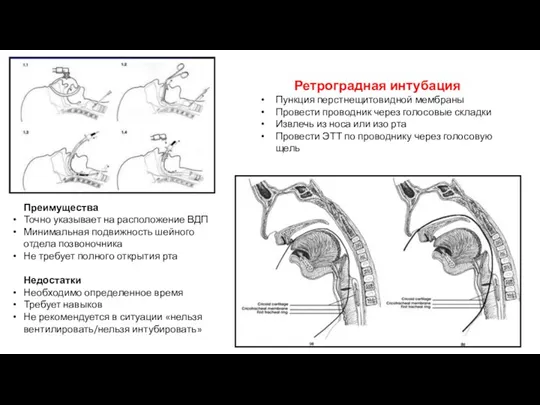
- 45. Ретроградная интубация Пункция перстнещитовидной мембраны Провести проводник через голосовые складки Извлечь из носа или изо рта
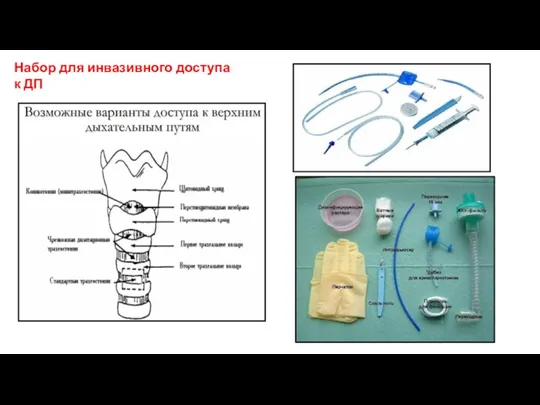
- 46. Набор для инвазивного доступа к ДП
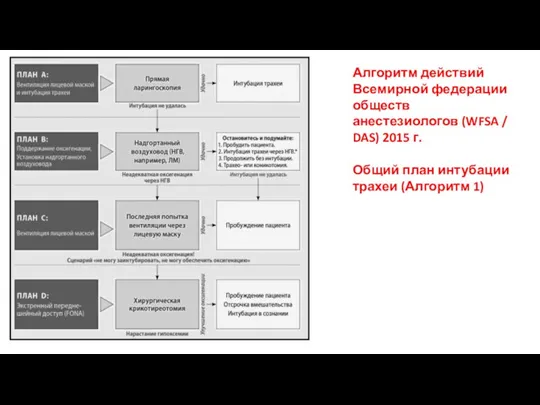
- 49. Алгоритм действий Всемирной федерации обществ анестезиологов (WFSA / DAS) 2015 г. Общий план интубации трахеи (Алгоритм
- 50. Алгоритм действий Всемирной федерации обществ анестезиологов (WFSA) 2015 г. Непредвиденно сложная интубация (Алгоритм 2)
- 51. Алгоритм действий Всемирной федерации обществ анестезиологов (WFSA) 2015 г. «Не могу заинтубировать, не могу обеспечить оксигенацию
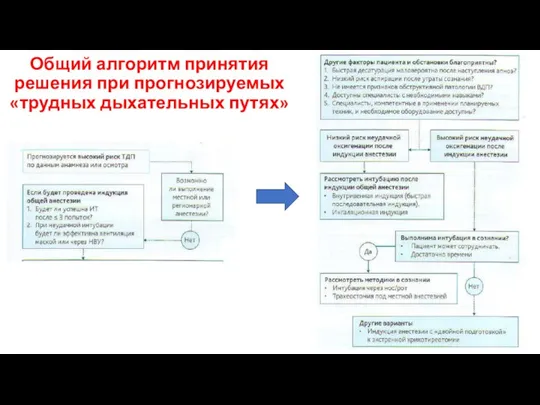
- 52. Общий алгоритм принятия решения при прогнозируемых «трудных дыхательных путях»
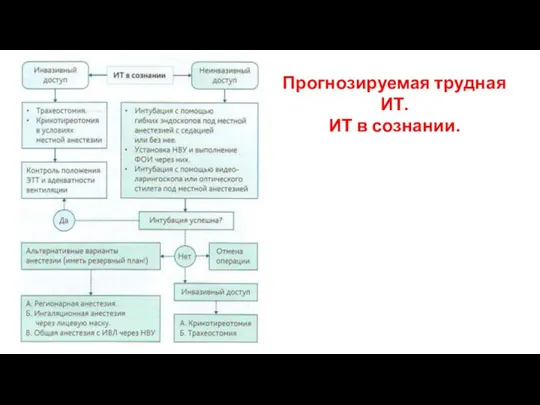
- 53. Прогнозируемая трудная ИТ. ИТ в сознании.
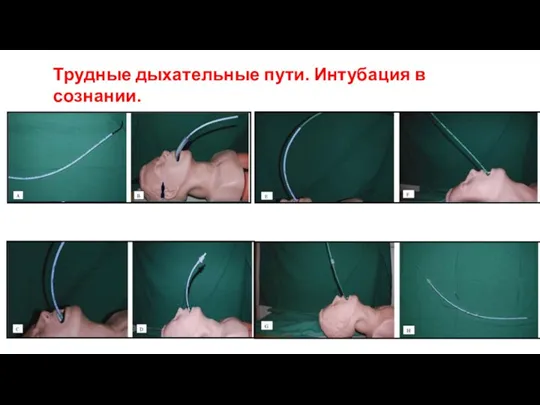
- 54. Трудные дыхательные пути. Интубация в сознании.
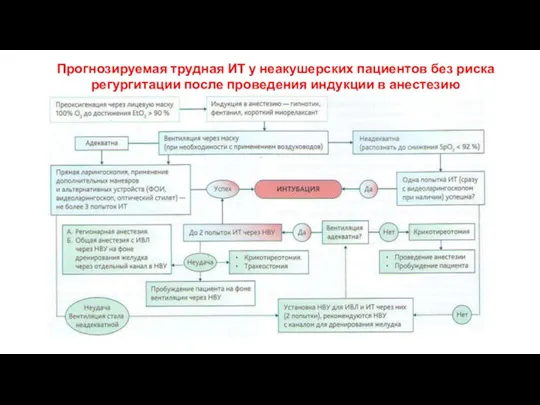
- 55. Прогнозируемая трудная ИТ у неакушерских пациентов без риска регургитации после проведения индукции в анестезию
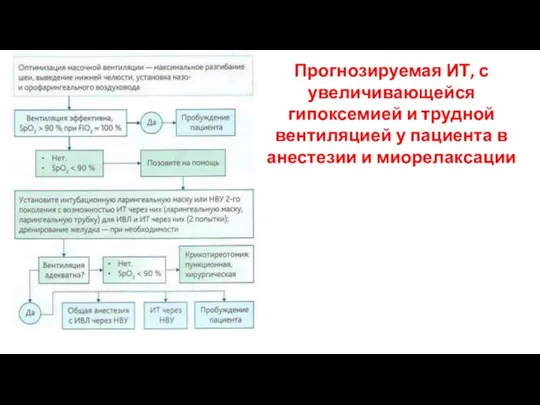
- 56. Прогнозируемая ИТ, с увеличивающейся гипоксемией и трудной вентиляцией у пациента в анестезии и миорелаксации
- 57. Непрогнозируемая трудная интубация и вентиляция
- 58. Непрогнозируемые «Трудные дыхательные пути» у взрослых пациентов без риска аспирации
- 59. Прием позиционирования перстневидного хряща: BURP (НВПД) - маневр для улучшения обзора голосовой щели во время ларингоскопии.
- 60. Непрогнозируемая трудная интубация трахеи в течение быстрой последовательной индукции в анестезию у пациентов с высоким риском
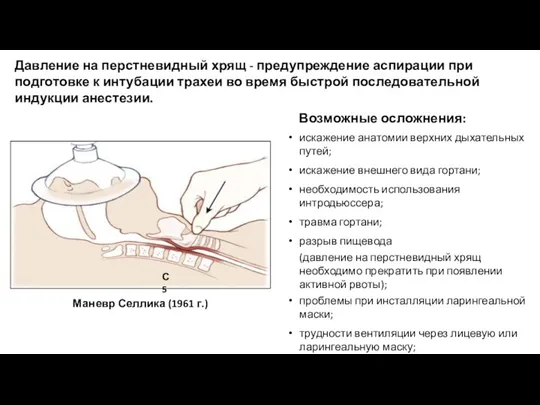
- 61. Давление на перстневидный хрящ - предупреждение аспирации при подготовке к интубации трахеи во время быстрой последовательной
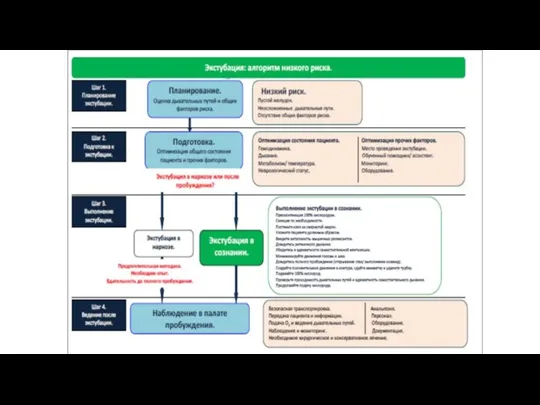
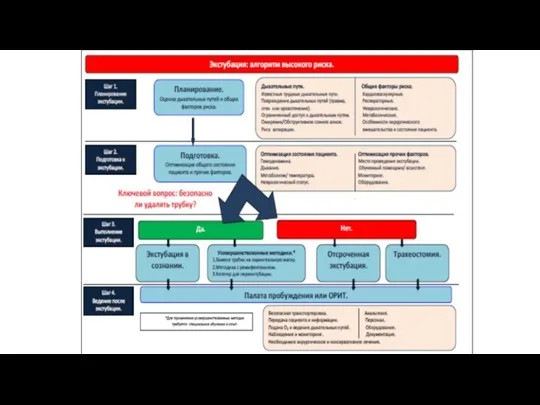
- 62. Тактика действий при экстубации больного должна обязательно включать в себя ниже следующие пункты Шаг 1: Планирование
- 63. Экстубация «низкого риска» (рутинная) характеризуется ожиданием того, что при необходимости реинтубацию можно будет выполнить без затруднений.
- 65. .
- 66. “Эндотрахеальная трубка с манжеткой в обеспечении проходимости дыхательных путей в неотложной медицине” ЗОЛОТОЙ СТАНДАРТ В том
- 68. Скачать презентацию





























 Производственная практика 2018-2019
Производственная практика 2018-2019 Синдром дисплазии соединительной ткани – синдром Элерса-Данло
Синдром дисплазии соединительной ткани – синдром Элерса-Данло Хирургические методы лечения заболеваний пародонта. Закрытый и открытый кюретаж, гингивотомия и гингивоэктомия
Хирургические методы лечения заболеваний пародонта. Закрытый и открытый кюретаж, гингивотомия и гингивоэктомия Ультразвуковая терапия
Ультразвуковая терапия Средства, влияющие на функции органов пищеварения. Лекция № 14
Средства, влияющие на функции органов пищеварения. Лекция № 14 Студенттің өзіндік жұмысы. Денсаулық сақтау саласында
Студенттің өзіндік жұмысы. Денсаулық сақтау саласында Мезотерапия в эстетической медицине
Мезотерапия в эстетической медицине Нарушения мезентериального кровообращения
Нарушения мезентериального кровообращения Тағамдық уланулар мен токсикоинфекция қоздырғыштары
Тағамдық уланулар мен токсикоинфекция қоздырғыштары Туберкулез мочевыделительной системы
Туберкулез мочевыделительной системы МРТ в гинекологии
МРТ в гинекологии Базовая реанимация
Базовая реанимация Эпидемиологиялық бөртпе сүзегі кезіндегі шаралардың стандарттары мен алгоритмдері
Эпидемиологиялық бөртпе сүзегі кезіндегі шаралардың стандарттары мен алгоритмдері Общая фармакология. Фармакокинетика
Общая фармакология. Фармакокинетика Medical-preventive faculty
Medical-preventive faculty Клиническая анатомия и диагностика заболеваний околоносовых пазух по данным МСКТ
Клиническая анатомия и диагностика заболеваний околоносовых пазух по данным МСКТ Психотерапияның негізгі әдістері
Психотерапияның негізгі әдістері КФ лекарственных средств, применяемых при неотложных состояниях в амбулаторной стоматологической практике
КФ лекарственных средств, применяемых при неотложных состояниях в амбулаторной стоматологической практике Заболевания печени во время беременности
Заболевания печени во время беременности Принципы инфузионной терапии
Принципы инфузионной терапии Лимфогранулематоз (болезнь Ходжкина, злокачественная гранулёма)
Лимфогранулематоз (болезнь Ходжкина, злокачественная гранулёма) Аденомы гипофиза
Аденомы гипофиза Нейроинфекция
Нейроинфекция Ургентные состояния в наркологии
Ургентные состояния в наркологии Бас миының созылмалы ишемиясы
Бас миының созылмалы ишемиясы Виды заболеваний. Фенилпировиноградная олигофрения
Виды заболеваний. Фенилпировиноградная олигофрения Общение в сестринском деле
Общение в сестринском деле Техника забора анализов, правила хранения и транспортировки
Техника забора анализов, правила хранения и транспортировки