Содержание
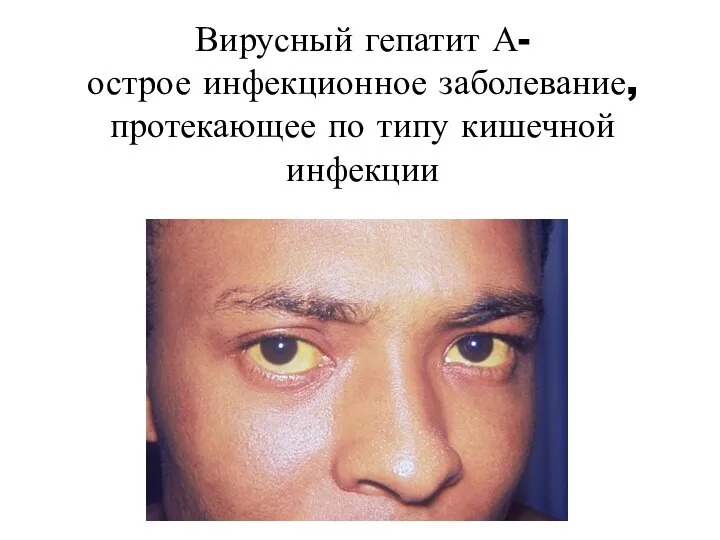
- 2. Вирусный гепатит А- острое инфекционное заболевание, протекающее по типу кишечной инфекции
- 3. Вирусный гепатит А – это энтеральный гепатит – острое вирусное заболевание с фекально-оральным механизмом передачи возбудителя,
- 4. Этиология ВГА семейство Picornaviridae род Hepatovirus. Является мелким РНК-содержащим вирусом. Капсид ВГА не имеет внешней оболочки
- 5. Эпидемиология ГА – строгий антропоноз, единственным источником возбудителя является человек. Вирус выделяется больными с различными формами
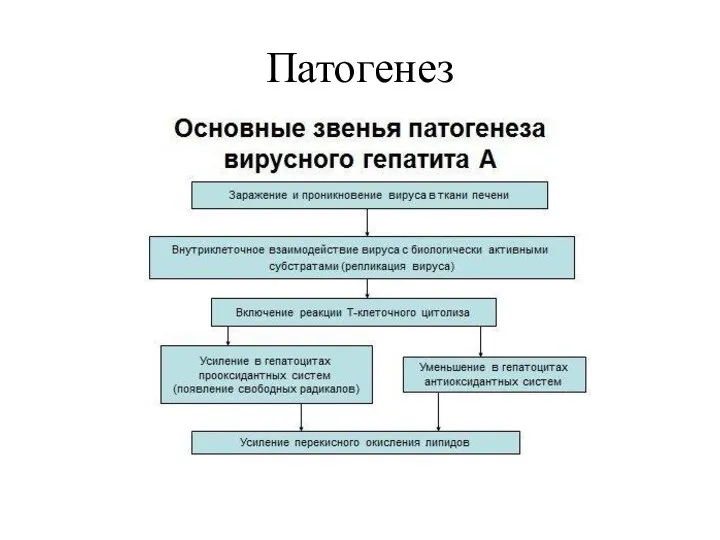
- 6. Патогенез Внедрение вирусов (ЖКТ — преимущественно тонкая кишка) Энтеральная фаза (репликация возбудителя в тонкой кишке) Регионарный
- 7. Патогенез
- 8. Классификация
- 9. Легкая форма Легкая форма характеризуется удовлетворительным состоянием пациента в разгаре заболевания, быстрым исчезновением желтушности кожных покровов
- 10. Среднетяжелая форма Среднетяжелая форма характеризуется удовлетворительным состоянием пациента в период разгара болезни, длительностью желтушности кожи до
- 11. Тяжелая форма При тяжелой форме в разгаре заболевания длительность желтухи превышает 4 недели, повышение активности АлАТ
- 12. Инкубационный период Длительность инкубационного периода составляет от 15 до 30 дней (минимум – 7, максимум –
- 13. Преджелтушный период Гриппоподобный вариант: острое начало, температура тела быстро повышается до 38-39°С, часто с ознобом, и
- 14. Желтушный период Период разгара (желтушный период) проявляется желтушностью склер, слизистых оболочек ротоглотки, а затем кожи. Интенсивность
- 15. Желтушный период Артериальное давление нормальное или несколько снижено. Первый тон сердца на верхушке ослаблен. В крови
- 16. Период реконвалесценции улучшение общее состояние, ослабление симптомов нарушения пигментного обмена, наступает "пигментный криз". Уменьшается желтушность 20
- 17. Эпидемиологическая диагностика Эпидемиологические критерии диагностики энтеральных гепатитов: Пребывание в очаге в период, соответствующий инкубационному периоду Наличие
- 18. Лабораторная диагностика Антитела к ВГА класса IgM и антитела к ВГЕ класса IgM. При невозможности определения
- 19. Лечение Стол 5 Разрешается: растительное масло: оливковое, подсолнечное, кукурузное; супы вегетарианские (с овощами, крупами, лапшой), молочные,
- 20. Лечение В связи с отсутствием средств этиотропного лечения проводят патогенетическое. Для снятия интоксикации в зависимости от
- 21. Вакцина
- 22. Вирусный гепатит В
- 23. Вирусный гепатит В- антропонозная вирусная инфекция из условной группы парентеральных гепатитов, характеризующаяся иммунологически опосредованным поражением гепатоцитов
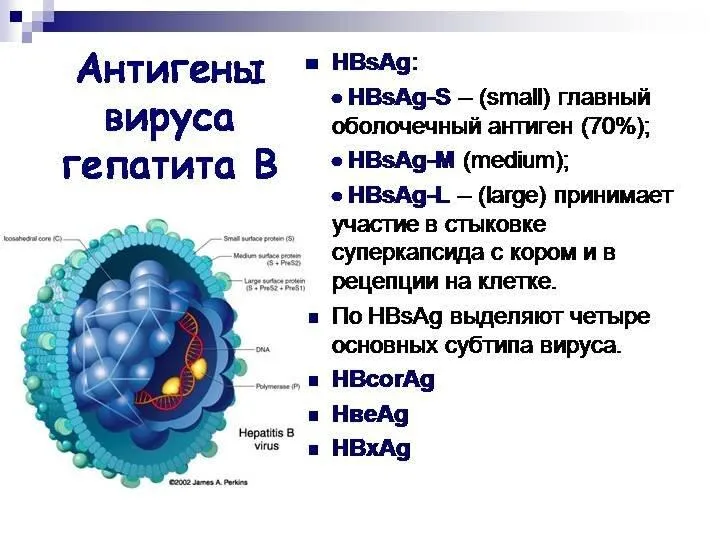
- 24. Этиология Возбудитель ВГВ - ДНК-геномный вирус (HBV) рода Orthohepadnavirus семейства Hepadnaviridae. Он представляет собой частицу сферической
- 26. Эпидемиология Источник инфекции - лица с манифестными или субклиническими формами заболевания (больные острым и хроническим гепатитами,
- 27. Эпидемиология Выделение вируса с различными биологическими секретами (кровь, слюна, моча, желчь, слезы, грудное молоко, сперма и
- 28. Эпидемиология Около 50%!!!! больных инфицируются при осуществлении различных лечебно-диагностических процедур, сопровождающихся нарушением целостности кожного покрова или
- 29. Эпидемиология Из естественных механизмов передачи реализуется контактный (половой) путь, а также передача вируса через различные контаминированные
- 30. Эпидемиология Контактно-бытовой путь передачи инфекции: - внутрисемейное инфицирование; - инфицирование в организованных коллективах детей и взрослых.
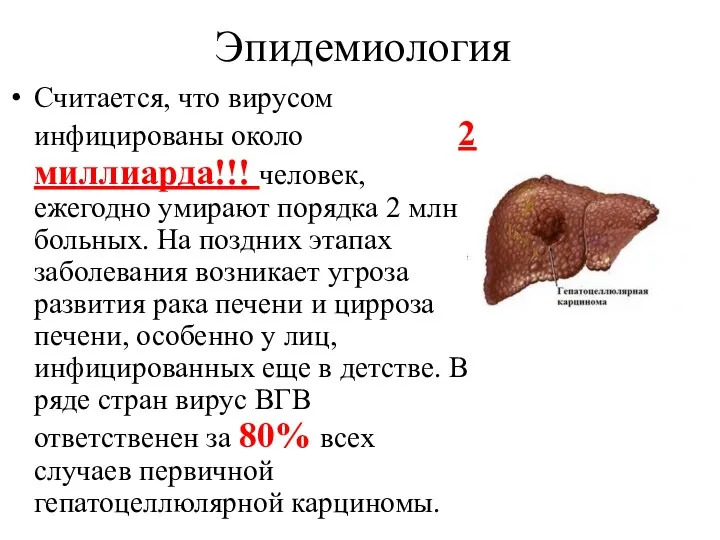
- 31. Эпидемиология Считается, что вирусом инфицированы около 2 миллиарда!!! человек, ежегодно умирают порядка 2 млн больных. На
- 32. Патогенез
- 33. Классификация
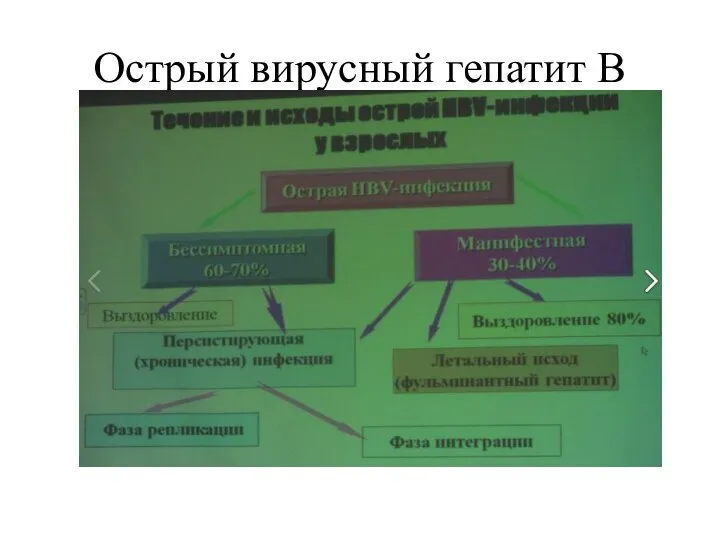
- 34. Острый вирусный гепатит B
- 35. Острый вирусный гепатит B Постепенное начало болезни Длительный желтушный период Субфебрильная температура Артралгии Нарастание симптомов интоксикации
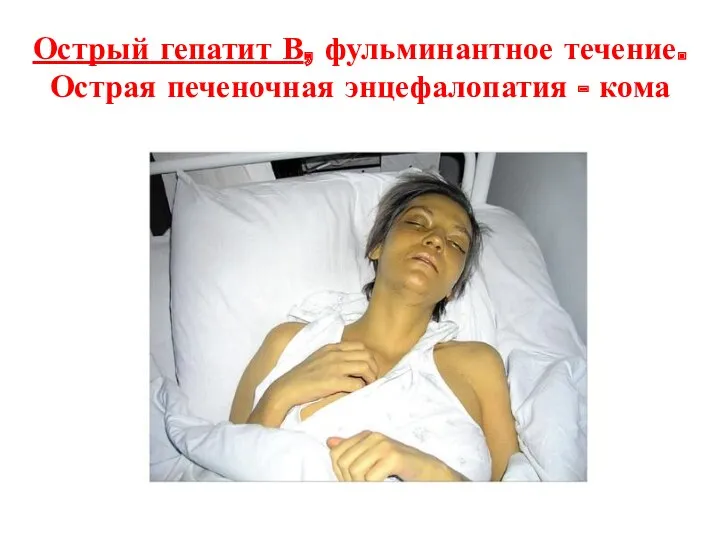
- 36. Острый гепатит В, фульминантное течение. Острая печеночная энцефалопатия - кома
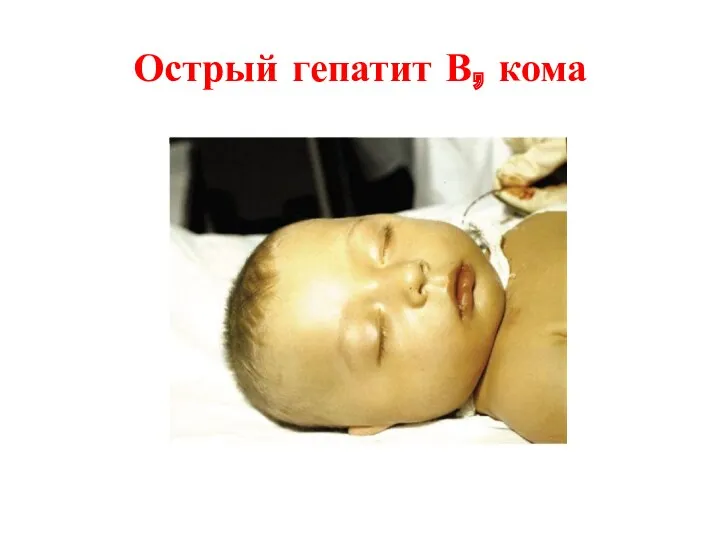
- 37. Острый гепатит В, кома
- 38. Фульминантный гепатит В Острое тяжелое повреждение печени Развитие печеночной энцефалопатии Уменьшение размера печени , «печеночный запах»
- 39. Лечение Диета, с максимальным ограничением белка до 20г/сут Строгий постельный режим Дезинтоксикационная терапия (сорбенты, промывание желудка,
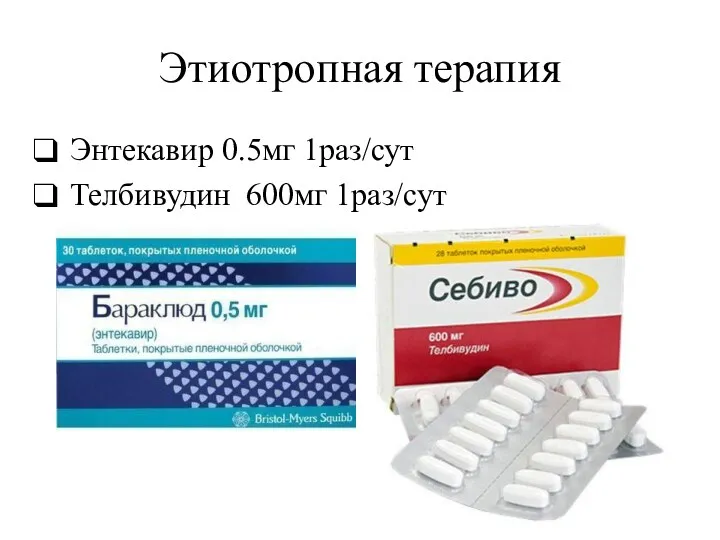
- 40. Этиотропная терапия Энтекавир 0.5мг 1раз/сут Телбивудин 600мг 1раз/сут
- 41. Исход В большинстве случаев свыше 90% вирусный гепатит В завершается полным выздоровлением, с исчезновением из крови
- 42. Вакцина
- 43. Вирусный гепатит С
- 44. ВГС - антропонозная вирусная инфекция из группы парентеральных гепатитов, характеризующаяся преимущественным поражением печени, преобладанием стертых и
- 45. Этиология относится к одноцепочечным РНК-содержащим вирусам семейства Flaviviridae, имеет сферическую форму. Генетически отдельные штаммы вируса неоднородны.
- 46. Эпидемиология Источник возбудителя - больной острым или хроническим гепатитом С. Пути передачи многообразны: при переливании крови,
- 47. Патогенез Возбудитель проникает гематогенным путем в гепатоциты, где происходит его репликация. Механизм повреждения гепатоцитов связан как
- 48. Патогенез В хронизации процесса имеют значение снижение синтеза γ-интерферона мононуклеарами, преобладание Т-супрессоров над Т-хелперами, что снижает
- 49. Клиника Инкубационный период длится от 2 до 26 нед, чаще 6-8 нед. Острый гепатит С регистрируют
- 50. Клиника острого вирусного гепатита С Клинически выраженные случаи острого гепатита С характеризуются постепенным началом, наличием в
- 51. Клиника хронического вирусного гепатита С В большинстве случаев формируется хронический гепатит той или иной степени активности.
- 52. Лабораторная диагностика Для диагностики гепатита С используют определение анти-НСV IgM и анти-HСV IgG, которые в большинстве
- 53. Лечение При остром гепатите С для предотвращения хронизации проводится противовирусная терапия стандартным или пегилированным интерфероном в/м
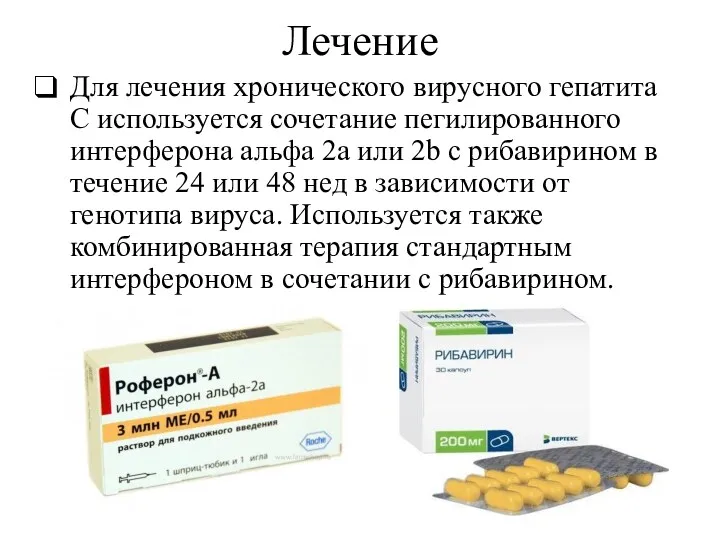
- 54. Лечение Для лечения хронического вирусного гепатита С используется сочетание пегилированного интерферона альфа 2а или 2b с
- 56. Скачать презентацию









































 Воспалительные заболевания височно-нижнечелюстного сустава
Воспалительные заболевания височно-нижнечелюстного сустава Эндометриоз. Биологические характеристики эндометриоза
Эндометриоз. Биологические характеристики эндометриоза Влияние здорового образа жизни на долголетие
Влияние здорового образа жизни на долголетие Заболевания кишечника
Заболевания кишечника Общие физико-математические закономерности движения крови по сосудам
Общие физико-математические закономерности движения крови по сосудам Эндокринные заболевания и беременность
Эндокринные заболевания и беременность Жас нәрестеге үйіне патронажға бару, есептік амбулаторлық картасын толтыру
Жас нәрестеге үйіне патронажға бару, есептік амбулаторлық картасын толтыру Жұқпалы үрдіс патогенезінің жалпы тізбектері: қызба, қабыну, гипоксия, метаболизм бұзылыстары
Жұқпалы үрдіс патогенезінің жалпы тізбектері: қызба, қабыну, гипоксия, метаболизм бұзылыстары Балалардағы пародонт аурулары
Балалардағы пародонт аурулары Здоровье на всю жизнь. Международное предприятие Tiens. Система продукции Тяньши
Здоровье на всю жизнь. Международное предприятие Tiens. Система продукции Тяньши Остеоартроз. Классификация
Остеоартроз. Классификация Нейросифилис
Нейросифилис Основы мануально-мышечного тестирования
Основы мануально-мышечного тестирования Чума - инфекционное заболевание группы карантинных инфекций
Чума - инфекционное заболевание группы карантинных инфекций Корь. Эпидемиология, клиника, диагностика, профилактика
Корь. Эпидемиология, клиника, диагностика, профилактика Міри радіобіологічних ефектів
Міри радіобіологічних ефектів Илік заттар (немесе тұтқыр заттар), тітіркендіруші заттар.қаптаушы заттар, адсорбциялаушы заттар
Илік заттар (немесе тұтқыр заттар), тітіркендіруші заттар.қаптаушы заттар, адсорбциялаушы заттар Мягкие лекарственные формы. Мази, пасты, гели, кремы, линименты
Мягкие лекарственные формы. Мази, пасты, гели, кремы, линименты Как сохранить и преумножить женское здоровье с Витамакс
Как сохранить и преумножить женское здоровье с Витамакс Респираторная поддержка новорожденных с дыхательными расстройствами
Респираторная поддержка новорожденных с дыхательными расстройствами Введение в вакцинологию: виды вакцинных препаратов
Введение в вакцинологию: виды вакцинных препаратов Сухожильный шов
Сухожильный шов Витамин B1
Витамин B1 Гепатолиенальный синдром
Гепатолиенальный синдром Кишечные инфекции: брюшной тиф, дизентерия, сальмонеллез
Кишечные инфекции: брюшной тиф, дизентерия, сальмонеллез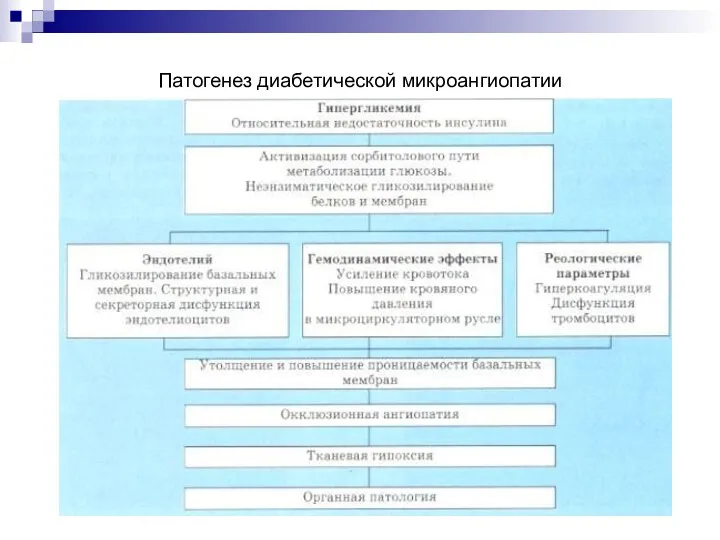 Патогенез диабетической микроангиопатии
Патогенез диабетической микроангиопатии Қазіргі қоғамдағы аномальды балаларға деген көзқарас
Қазіргі қоғамдағы аномальды балаларға деген көзқарас Топографическая анатомия и операции на голове. (Лекция 1)
Топографическая анатомия и операции на голове. (Лекция 1)