Содержание
- 2. Паспортная часть ФИО: П. Валентина Ивановна Возраст: 66 лет Место жительства: Г. Курск, пос. Моква Профессия:
- 3. Жалобы На момент поступления жалобы собрать не представляется возможным ввиду речевых нарушений и неврологического дефицита вследствие
- 4. Anamnesis morbi По данным амбулаторной карты, считает себя больной около 15 лет, когда стала отмечать подъёмы
- 5. Anamnesis morbi 17.05.2018 отметила ухудшение состояния- появилась головная боль, нарушилось зрение и речь; была впервые госпитализирована
- 6. С 02.06.2018 по 14.06.2018 года повторно находилась на лечении в н/о РСЦ КОКБ с диагнозом: Повторный
- 7. Настоящее ухудшение состояния возникло остро 05.10.2018 года примерно в 10:00 когда на фоне относительного благополучия во
- 8. Компьютерная томография от 05.10.18 года
- 9. В дальнейшем пациентке было выполнено УЗИ сердца (8.10.18)
- 10. Для дифференциальной диагностики выполнено ЧПЭХОКГ (16.10.18)
- 11. Консультация кардиолога(16.10.18) Заключение: Подострый инфекционный эндокардит с поражением передней створки митрального клапана, осложнённый повторными ишемическими инсультами
- 12. С учётом полученных инструментальных данных и объективного статуса 24.10.18 мультидисциплинарной комиссией было принято решение о переводе
- 13. Росла и развивалась в соответствии с возрастом. Работала агрономом. Из перенесенных заболеваний отмечает простудные, краснуху в
- 14. Рост: 165 см Вес: 60 кг ИМТ: 22 Температура тела 35,6 Общее состояние средней степени тяжести
- 15. Неврологический статус Менингиальных знаков нет. Зрачки одинакового размера. Подвижность глазных яблок не ограничена. Лицо несколько асимметрично.
- 16. Дыхание через нос свободное. Пазухи носа безболезненны при пальпации. Форма грудной клетки нормостеническая. Обе половины грудной
- 17. При осмотре области сердца и крупных сосудов патологии не выявлено. Верхушечный толчок определяется в V межреберье
- 18. Язык чистый, влажный, обычной формы. Живот обычной конфигурации, не увеличен, участвует в акте дыхания. При проведении
- 19. При визуальном осмотре поясничной области патологии нет. При пальпации почек по Образцову, Зимницкому почки не пальпируютси
- 20. Щитовидная железа не увеличена. Глазные симптомы (Репрева-Мелихова, Грефе, Кохера, Розенбаха, Мебиуса, Еллинека) отрицательные. Пучеглазия, тремора пальцев
- 21. Результаты лабораторно-инструментальных методов исследования и консультации специалистов
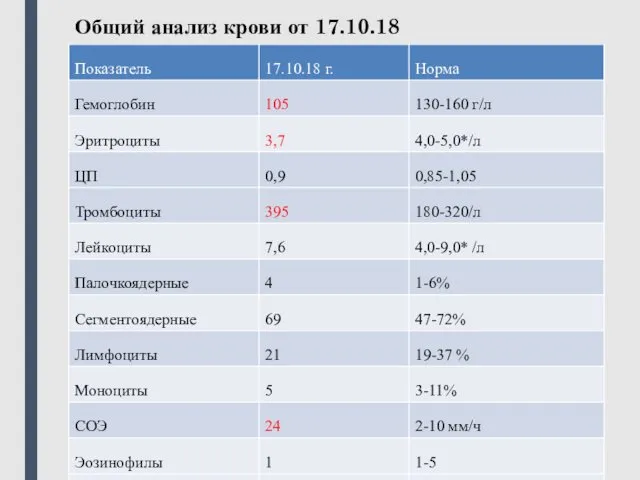
- 22. Общий анализ крови от 17.10.18
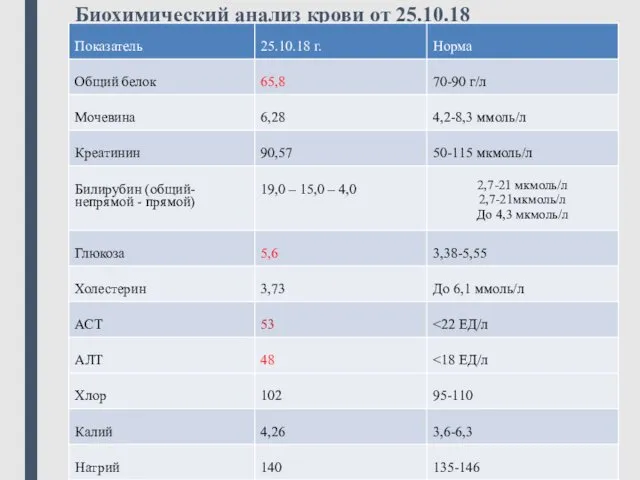
- 23. Биохимический анализ крови от 25.10.18
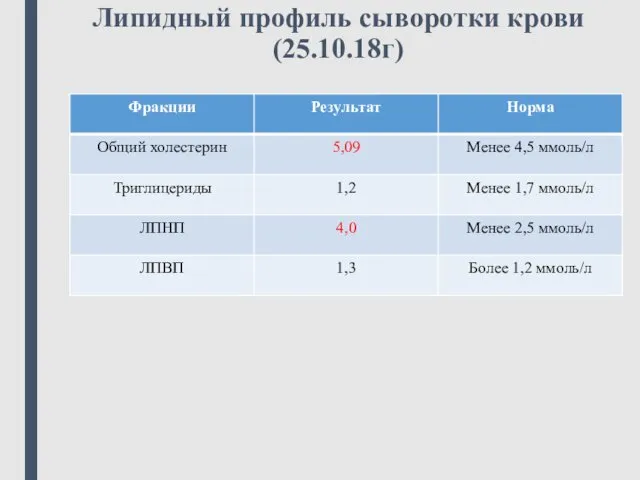
- 24. Липидный профиль сыворотки крови (25.10.18г)
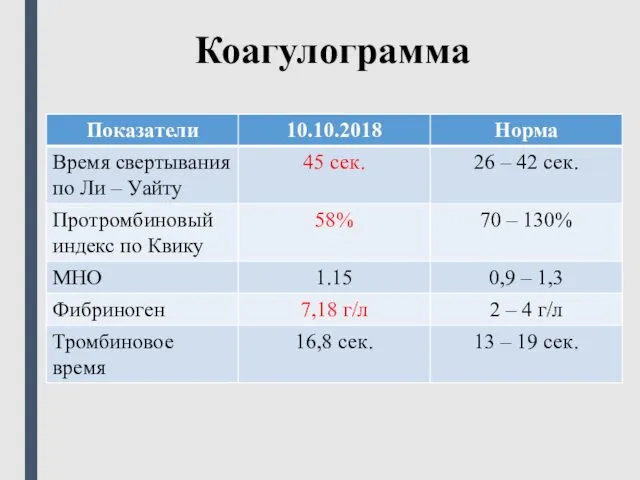
- 25. Коагулограмма
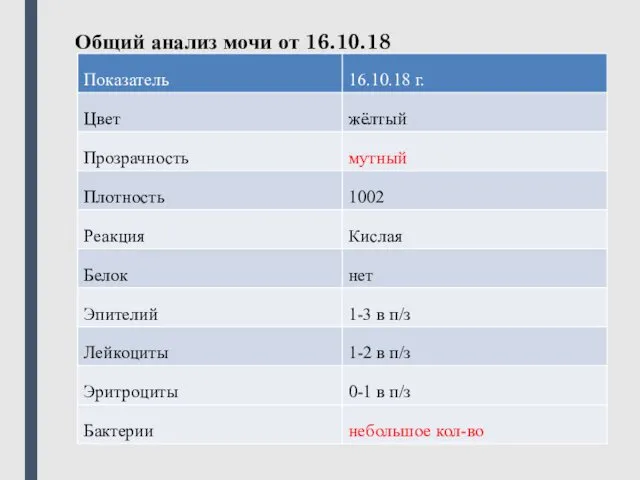
- 26. Общий анализ мочи от 16.10.18
- 27. МР (9.10.18 г.) -отрицательно HsbAg (9.10.18 г.) - отрицательно A-HCV (8.10.18 г.) – отрицательно ВИЧ (8.10.18
- 28. Рентгенография ОГК (10.10.18 г.) Заключение: R-картина венозного застоя по малому кругу кровообращения
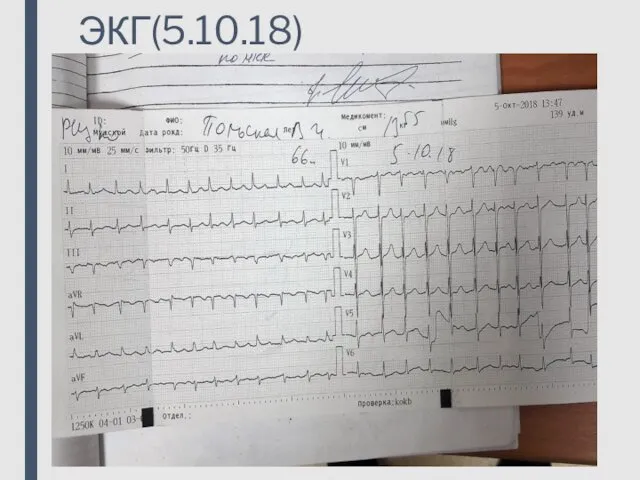
- 29. ЭКГ(5.10.18)
- 30. Заключение: Тахиформа фибрилляции предсердий, диффузные метаболические нарушения в миокарде.
- 31. Эхокардиография (29.10.18)
- 32. ФГДС (12.10.18) Заключение: Хронический рефлюкс-гастрит. Полиповидное образование антрального отдела желудка.
- 33. Клинический диагноз Подострый инфекционный эндокардит с поражением передней створки митрального клапана (вегетации 10*13 мм по данным
- 34. Лечение. Ванкомицин 1 г *2 раза в день на 200 мл физиологического раствора в/в капельно. Амикацин
- 36. Скачать презентацию



























 Профессии машиностроительного профиля
Профессии машиностроительного профиля Oformlenie_VKR
Oformlenie_VKR Скандинавское право. Историческое развитие и особенности
Скандинавское право. Историческое развитие и особенности ИП Ларионов А.В
ИП Ларионов А.В Строение периферического отдела скелета животных
Строение периферического отдела скелета животных Презентация (2007) Ватный пудель
Презентация (2007) Ватный пудель Электролиттік диссоциация теориясы
Электролиттік диссоциация теориясы Устройство и особенности оснастки стандартных орудий лова, используемых при проведении учетных работ
Устройство и особенности оснастки стандартных орудий лова, используемых при проведении учетных работ 20240124_izo_6_klass._tema_34._bibleyskie_temy_v_izobrazitelnom_iskusstve
20240124_izo_6_klass._tema_34._bibleyskie_temy_v_izobrazitelnom_iskusstve Презентация к уроку Спирты
Презентация к уроку Спирты Анатомия сердечно-сосудистой и лимфатической системы
Анатомия сердечно-сосудистой и лимфатической системы Новые слова
Новые слова Основы горного дела. Основы разрушения горных пород (часть 2)
Основы горного дела. Основы разрушения горных пород (часть 2) Природные уникумы Урала. Экологические проблемы Урала
Природные уникумы Урала. Экологические проблемы Урала Моделирование процессов заводнения скважин: лучшие примеры
Моделирование процессов заводнения скважин: лучшие примеры C наступающим праздником Новый Год
C наступающим праздником Новый Год Правове регулювання відносин власності в Україні
Правове регулювання відносин власності в Україні О программе Second higher education
О программе Second higher education Меня зовут Оля!
Меня зовут Оля! Презентация Трудности адаптации ребенка в 5 классе
Презентация Трудности адаптации ребенка в 5 классе Благоустройство территории района Богородское города Москвы в 2020 г
Благоустройство территории района Богородское города Москвы в 2020 г Знатоки Правил дорожного движения
Знатоки Правил дорожного движения Экосистема сайтов Рятико
Экосистема сайтов Рятико ХХ ғас.І жарт.негізгі өнер бағыттары: Модернизм
ХХ ғас.І жарт.негізгі өнер бағыттары: Модернизм Урок Фосфор
Урок Фосфор Иван Андреевич Крылов 1769-1844
Иван Андреевич Крылов 1769-1844 Электрическая дуга и дугогашение
Электрическая дуга и дугогашение игра по противопожарной безопасности Угадайка 2 класс
игра по противопожарной безопасности Угадайка 2 класс