Содержание
- 2. Организация помощи больным инсультом в НМХЦ им. Н.И. Пирогова Протокол оказания помощи в острейшем периоде инсульта
- 3. Оказания помощи в острейшем периоде инсульта
- 5. Протокол оказания помощи в острейшем периоде инсульта при поступлении в стационар I. В приемном отделении 1.
- 6. Клинический осмотр: • Аллергоанамнез • Оценка функции легких (ЧДД) • Оценка функции сердечно-сосудистой системы (АД, Пульс)
- 7. Клинический осмотр: • Неврологический осмотр с оценкой тяжести неврологического дефицита по шкале NIHSS (общемозговая симптоматика, симптомы
- 8. 2. Измерение следующих показателей: температура тела, ЧДД, АД, пульс. 3. В случае выявления нарушений витальных функций
- 9. 4. Лабораторная диагностика по cito!: • Клинический анализ крови с подсчетом тромбоцитов; • Коагулограмма (протромбиновое время,
- 10. 6. Постановка кубитального катетера (16G или 18G). 7. Начать в/в введение в кубитальную вену раствор Рингера
- 11. II. В отделении лучевой диагностики: 9. Проводимая нейровизуализация по cito!: • КТ головного мозга; • КТ
- 12. III. В ОАРИТ 11. Приподнятый головной конец кровати на 30°. 12. Лабораторная диагностика по cito: •
- 13. 14. Инструментальные методы обследования, проводимые в течение 24 ч: • Дуплексное сканирование брахиоцефальных артерий; • Дуплексное
- 14. 14. Консультации специалистов: • Консультация кардиолога. 15. Проводить мониторинг: • неврологического статуса с оценкой по шкалам
- 15. 16. При повышении систолического АД>220 мм рт.ст. или диастолического АД>110 мм рт.ст. необходимо: • Начать в/в
- 16. 17. Профилактика флеботромбоза: • Фрагмин 5000 ЕД п/к однократно (использование с осторожностью у пациентов с хронической
- 17. 18. Назначить: • антитромботическую терапию (пациентам с ишемическим инсультом или транзиторной ишемической атакой); • гиполипидемическую терапию
- 18. Протокол проведения внутривенного тромболизиса при ишемическом инсульте с помощью rt-PA в отделении ОАРИТ
- 19. 1. Ф.И.О. пациента 2. Возраст 3. Дата поступления: 4. Диагноз предварительный 5.Убедиться, что у пациента отсутствует
- 20. 7. Подписание бланка информированного согласия на проведение тромболитической терапии при ишемическом инсульте 8. Определить вес пациента.
- 21. 10. Мониторировать ЧДД, АД, пульс, сатурацию О2, ЭКГ 11. Тромболитическую терапию можно проводить только в том
- 22. Процедура выполнения системного тромболизиса 12. Актилизе вводится из расчета 0.9 мг/кг (максимально 90мг) в течение 60
- 23. 14. Во время проведения тромболизиса пациент не должен получать пищу, воду, пероральные лекарственные препараты. 15. В
- 24. 16. В течение 24 часов следует воздержаться от постановки назогастрального зонда, мочевого катетера, центрального венозного катетера.
- 25. 18. Если во время или после введения Актилизе появляется углубление неврологического дефицита, сильная головная боль, психомоторное
- 26. 19. В случае верификации геморрагической трансформации ишемического инсульта или субарахноидального кровоизлияния показана консультация нейрохирурга по сito.
- 27. 21. КТ головного мозга проводится через 24 часа после проведения тромболизиса. 22. Прием пищи разрешается после
- 28. Пациент Т., 52 года 02.10.2015г. в 09:10 доставлен бригадой СМП в приемное отделение Пироговского центра; Со
- 29. Из анамнеза: Страдает гипертонической болезнью, максимальные цифры АД 160/90 мм рт.ст., адаптирован к 130/90 мм рт.ст;
- 30. Объективно: ЧДД 18 в мин; ЧСС 70 в 1 минуту. Пульс ритмичный; АД = 160/90 мм.
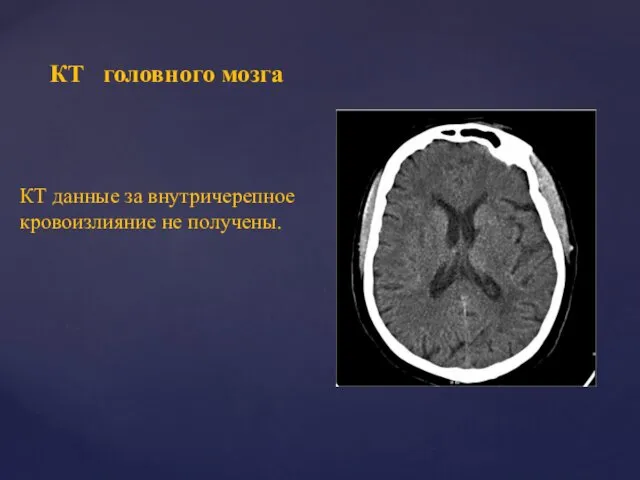
- 31. КТ головного мозга КТ данные за внутричерепное кровоизлияние не получены.
- 32. В условиях реанимационного отделения назначен и выполнен системный тромболизис в рамках "терапевтического окна" (4,5 часа) Тромболитическая
- 33. На фоне проведенной тромболитической терапии полностью восстановилась сила в правой руке (5 баллов), в ноге –
- 35. Скачать презентацию































 Орехи и масличные семена в кондитерском производстве
Орехи и масличные семена в кондитерском производстве Страхование детей от несчастного случая
Страхование детей от несчастного случая Умники и умницы
Умники и умницы Управление нефтегазовыми технологическими процессами - 1
Управление нефтегазовыми технологическими процессами - 1 Формирование простых запросов к готовой базе данных. (9 класс)
Формирование простых запросов к готовой базе данных. (9 класс) Городецкая роспись
Городецкая роспись Соотношение цивилизации и культуры в рассказе Р
Соотношение цивилизации и культуры в рассказе Р a (2)
a (2) Экономическое развитие России в начале XX века
Экономическое развитие России в начале XX века 4-е заседание РМО по профориентации
4-е заседание РМО по профориентации Архитектура ЭВМ
Архитектура ЭВМ Врождённые ортопедические заболевания. Мышечная кривошея, косолапость. Врождённый вывих бедра. Несовершенный остеогенез
Врождённые ортопедические заболевания. Мышечная кривошея, косолапость. Врождённый вывих бедра. Несовершенный остеогенез ВИЧ-инфекция
ВИЧ-инфекция Образ дома в современной русской литературе (на материале пьесы Л. С. Петрушевской Три девушки в голубом)
Образ дома в современной русской литературе (на материале пьесы Л. С. Петрушевской Три девушки в голубом) Іштің тік бұлшықетінің қынабы. Іштің ақ сызығы. Кіндік сақинасы. Шап өзегі
Іштің тік бұлшықетінің қынабы. Іштің ақ сызығы. Кіндік сақинасы. Шап өзегі Невынашивание беременности. Преждевременные роды. Лечение. Профилактика
Невынашивание беременности. Преждевременные роды. Лечение. Профилактика Школьное объединение детей и подростков РИТМ (романтики, искатели, творители, мечтатели)
Школьное объединение детей и подростков РИТМ (романтики, искатели, творители, мечтатели) Презентация Мы за ЗОЖ_Экспедиция выходного дня_ Дедова Н.В._ ДХС Искра
Презентация Мы за ЗОЖ_Экспедиция выходного дня_ Дедова Н.В._ ДХС Искра Міжнародні фінансово-кредитні установи та їх співробітництво з Україною. (Тема 16)
Міжнародні фінансово-кредитні установи та їх співробітництво з Україною. (Тема 16) Игра Угадай мелодию
Игра Угадай мелодию Делители и кратные
Делители и кратные Уголовное судопроизводство
Уголовное судопроизводство Презентация инновационного опыта
Презентация инновационного опыта Лошадь в мифах и легендах
Лошадь в мифах и легендах Презентация к классному часу на тему Цветы
Презентация к классному часу на тему Цветы Обыкновенные дроби. Доли
Обыкновенные дроби. Доли картотека загадок по лексической теме Домашние животные
картотека загадок по лексической теме Домашние животные Праздники ислама
Праздники ислама