Содержание
- 2. ОСОБЕННОСТИ ВОДНОГО ОБМЕНА У ДЕТЕЙ 1. У ребенка содержится воды больше, чем у взрослого. Эмбрион содержит
- 3. 4. У детей повышенная проницаемость клеточных мембран, это приводит к слабой фиксации жидкости в клетке. Ребенок
- 4. НАРУШЕНИЯ ВОДНОГО ОБМЕНА Клинические признаки дегидратации (эксикоз): 1. Снижение массы тела: при I степени на 3-5%;
- 5. НАРУШЕНИЯ ВОДНО-СОЛЕВОГО ОБМЕНА Гипергидратация - водная интоксикация Причины гипергидратации: а) длительные заболевания почек; б) проведение инфузионной
- 6. ЭЛЕКТРОЛИТНЫЙ ОБМЕН У ДЕТЕЙ Содержание натрия в сыворотке крови у новорожденных - как у матери. У
- 7. ЭЛЕКТРОЛИТНЫЙ ОБМЕН У ДЕТЕЙ Калий находится во внутриклеточной жидкости и в небольшом количестве в плазме (4,0-4,5
- 8. ОСОБЕННОСТИ БЕЛКОВОГО ОБМЕНА У ДЕТЕЙ Потребность в белке у детей, выше, чем у взрослых, и составляет:
- 9. 2. Потребность детей в аминокислотах выше, чем у взрослых. Для взрослого незаменимыми являются 8 аминокислот (лейцин,
- 10. 4. У детей имеется положительный азотистый баланс (количество поступившего азота превышает его потерю). У взрослых -
- 11. ПАТОЛОГИЯ БЕЛКОВОГО ОБМЕНА У ДЕТЕЙ Нарушение расщепления и всасывания белка: - целиакия - непереносимость белков злаков
- 12. Нарушение метаболизма белков: - аминоацидопатии - дефицит ферментов, участвующих в их обмене (фенилкетонурия, болезнь «кленового листа»
- 13. ОСОБЕННОСТИ ЖИРОВОГО ОБМЕНА У ДЕТЕЙ Потребность в жирах у детей составляет в возрасте: до 2-х мес.
- 14. ОСОБЕННОСТИ ЖИРОВОГО ОБМЕНА У ДЕТЕЙ 1. У доношенных содержание жира составляет 11,9-16% от массы тела. К
- 15. 3. Переваривание и всасывание жиров у новорожденных несовершенно - часто наблюдается стеаторея. 4. У детей синтез
- 16. ПАТОЛОГИЯ ЖИРОВОГО ОБМЕНА У ДЕТЕЙ - Избыточное отложение жира - паратрофия – до 1 года, ожирение
- 17. Липоидозы - нарушения липидного обмена, относимые к болезням накопления, проявляются общими симптомами -гепатоспленомегалия, психические расстройства. Болезнь
- 18. ОСОБЕННОСТИ УГЛЕВОДНОГО ОБМЕНА У ДЕТЕЙ
- 19. ОСОБЕННОСТИ УГЛЕВОДНОГО ОБМЕНА У ДЕТЕЙ Углеводный обмен у детей характеризуется высокой интенсивностью. Повышенные энергетические затраты определяют
- 20. 4. У новорожденных преобладает анаэробный гликолиз, а в сыворотке крови содержится значительное количество молочной кислоты. 5.
- 21. 7. В момент рождения уровень сахара в крови как как у его матери. С первых часов
- 22. ПАТОЛОГИЯ УГЛЕВОДНОГО ОБМЕНА У ДЕТЕЙ При дефиците фермента лактазы развивается лактазная недостаточность. С первых дней жизни
- 23. К нарушениям углеводного обмена относятся болезни обмена веществ из-за дефицита ферментов Галактоземия - дефицит галактозо-1-фосфат-уредилтрансферазы, приводит
- 24. Гликогенозы - врожденные дефекты энзимных систем, при которых нарушается синтез или распад гликогена Различают VI типов
- 25. Хронические расстройства питания – дистрофии Дистрофии (distrophia; дис - + греч. trohpe – питание) – характеризуется
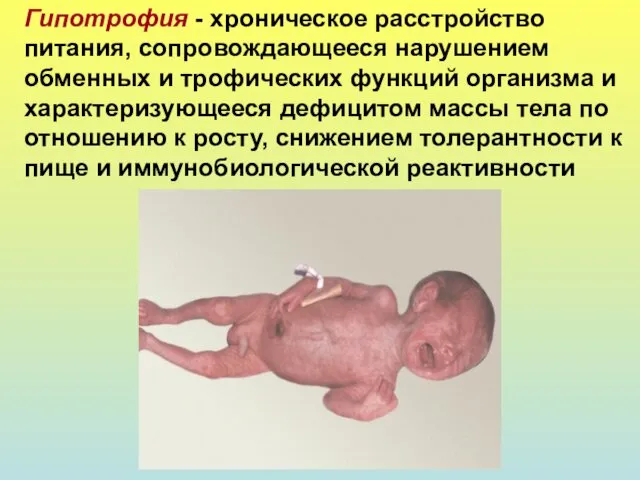
- 26. Гипотрофия - хроническое расстройство питания, сопровождающееся нарушением обменных и трофических функций организма и характеризующееся дефицитом массы
- 27. ЭТИОЛОГИЯ ГИПОТРОФИИ По времени действия - 2 группы факторов: I. Пренатальные: а) генные и хромосомные мутации;
- 28. ЭТИОЛОГИЯ ГИПОТРОФИИ II. Постнатальные: 1. Экзогенные факторы: а) алиментарные – количественный и качественный недокорм (гипогалактия, недостаточный
- 29. ЭТИОЛОГИЯ ГИПОТРОФИИ 2. Эндогенные факторы: а) синдром мальабсорбции; б) поражения ЦНС; б) пороки развития ЖКТ в)
- 30. ПАТОГЕНЕЗ ГИПОТРОФИИ Внешнее голодание (недостаточное поступление или всасывание) ведет к внутреннему голоданию организма, которое сопровождается катаболической
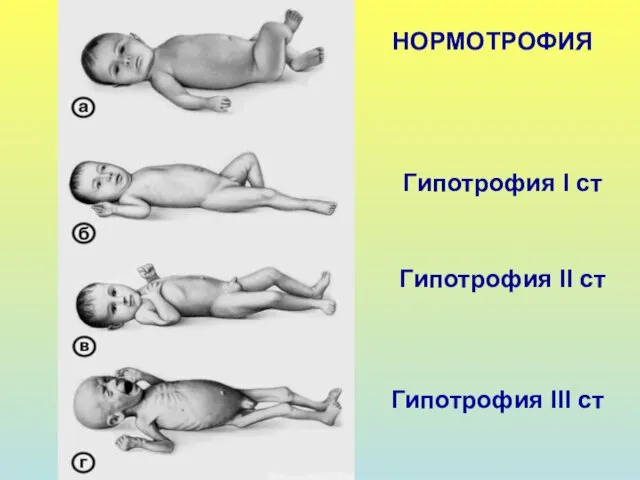
- 31. КЛАССИФИКАЦИЯ ГИПОТРОФИИ (по Е.В. Неудахину, 2001)
- 32. НОРМОТРОФИЯ Гипотрофия I cт Гипотрофия II cт Гипотрофия III cт
- 33. КЛИНИКА ГИПОТРОФИИ I СТЕПЕНИ Дефицит массы тела 10-20% от нормы Истончение подкожно-жирового слоя – на животе,
- 34. КЛИНИКА ГИПОТРОФИИ II СТЕПЕНИ Дефицит массы тела - 20-30% от нормы Истончение подкожно-жирового слоя – только
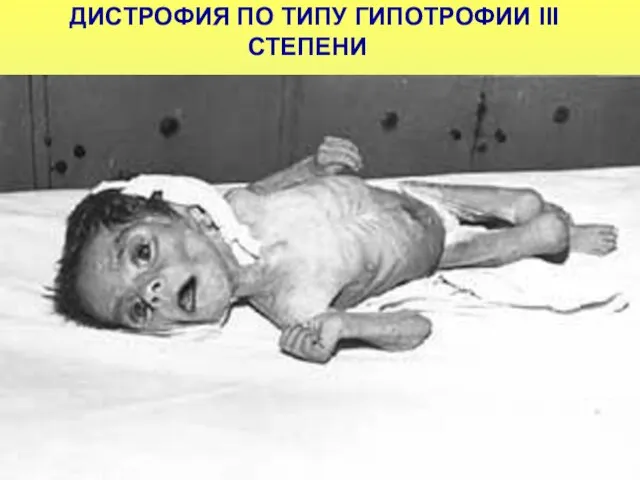
- 35. КЛИНИКА ГИПОТРОФИИ III СТЕПЕНИ Дефицит массы тела – более 30% от нормы Истончение подкожно-жирового слоя –
- 36. ДИСТРОФИЯ ПО ТИПУ ГИПОТРОФИИ III СТЕПЕНИ
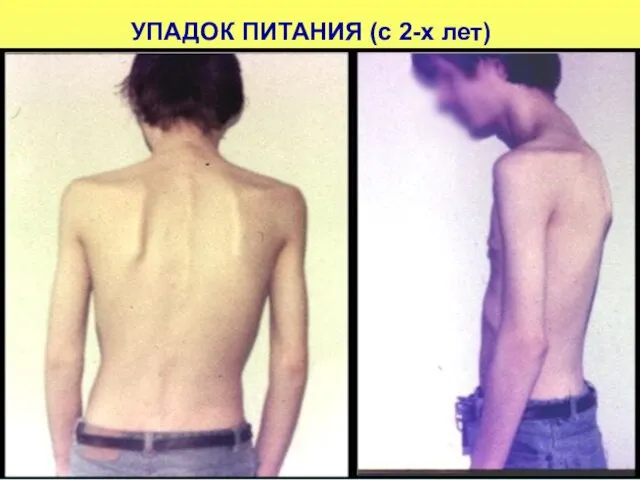
- 37. УПАДОК ПИТАНИЯ (с 2-х лет)
- 38. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ а) анализ крови - анемия, при тяжелой гипотрофии СОЭ замедлена; б) биохимия крови
- 39. ЭТАПЫ ДИЕТОТЕРАПИИ ГИПОТРОФИИ При гипотрофии I степени – один этап репарационный период При гипотрофии II- III
- 40. ДИЕТОТЕРАПИЯ ГИПОТРОФИИ В период выяснения пищевой толерантности – используют грудное молоко или адаптированные молочные смеси, увеличивая
- 41. ДИЕТОТЕРАПИЯ ГИПОТРОФИИ I степени Устранить дефекты вскармливания. - Предпочтение отдают грудному молоку, а при искусственном вскармливании
- 42. ДИЕТОТЕРАПИЯ ГИПОТРОФИИ II степени 1. Адаптационный период: - длится от 2-5 дней - расчет питания проводится
- 43. 2. Репарационный период - длится 1-4 недели, - объем питания постепенно увеличивают - количество кормлений –
- 44. ДИЕТОТЕРАПИЯ ГИПОТРОФИИ III степени При гипотрофии III степени резко нарушаются все виды обмена веществ, состояние ребенка
- 45. Период энтерального зондового питание - непрерывное медленное поступление питательных веществ в ЖКТ. Применяются специализированные продукты на
- 46. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ 1)Ферментотерапия: в течение 1 месяца желудочные ферменты- пепсин с НCl, абомин натуральный желудочный сок
- 48. Скачать презентацию









































 Нравственное воспитание
Нравственное воспитание Проект по сбору макулатуры Бумажный Бум
Проект по сбору макулатуры Бумажный Бум Санкции в механизме государственного регулирования внешнеторговой деятельности РФ
Санкции в механизме государственного регулирования внешнеторговой деятельности РФ Формы глагола “to be” в настоящем времени
Формы глагола “to be” в настоящем времени 15025-ekspedirovanie-gruza.ppt
15025-ekspedirovanie-gruza.ppt Вирус иммунодефицита (ВИЧ
Вирус иммунодефицита (ВИЧ Уход за одеждой. Стирка. 7 класс
Уход за одеждой. Стирка. 7 класс Акция Покормите птиц зимой
Акция Покормите птиц зимой Интегральные микросхемы
Интегральные микросхемы Основы рационального питания. Понятие о пищевом статусе
Основы рационального питания. Понятие о пищевом статусе Подарок труженику тыла - творческий проект (технология)
Подарок труженику тыла - творческий проект (технология) Videowall tool kit
Videowall tool kit Полупроводники. Собственная и примесная проводимость полупроводников (тема 3)
Полупроводники. Собственная и примесная проводимость полупроводников (тема 3) Измерение температуры и давления
Измерение температуры и давления Индуктивные датчики
Индуктивные датчики Виртуальная экскурсия Иркутск музыкальный
Виртуальная экскурсия Иркутск музыкальный презентация по теме особенности океанов 7 класс
презентация по теме особенности океанов 7 класс Тамақтану денсаулық факторы. Алиментарлық аурулар
Тамақтану денсаулық факторы. Алиментарлық аурулар Презентация Формирование выразительной речи у дошколников
Презентация Формирование выразительной речи у дошколников Геология нефти и газа
Геология нефти и газа Живопись глазами химика
Живопись глазами химика Кадровый менеджмент. Власть, лидерство и руководство (8)
Кадровый менеджмент. Власть, лидерство и руководство (8) Презентация Россия- наша Родина
Презентация Россия- наша Родина Государственная политика в сфере образования Российской Федерации
Государственная политика в сфере образования Российской Федерации Макет проекта ЛОМАЯ ЗАРЮ. Лучший частный нереализованный проект площадью менее 1 Га
Макет проекта ЛОМАЯ ЗАРЮ. Лучший частный нереализованный проект площадью менее 1 Га 10 шагов навстречу ребенку
10 шагов навстречу ребенку Новогодняя кино-викторина. Угадай советский фильм по цитате
Новогодняя кино-викторина. Угадай советский фильм по цитате Презентация Наш класс
Презентация Наш класс