Содержание
- 2. Туберкулёз — инфекционное заболевание, вызываемое Mycobacterium tuberculosis. Вопросы влияния туберкулеза на беременность и беременности на туберкулез
- 3. По образному выражению старых фтизиатров: «Больная туберкулезом девушка не должна беременеть, беременная не должна рожать, а
- 4. Группа риска Пациентки с недавно перенесенным туберкулезом - менее 1 года после окончания лечения. Пациентки моложе
- 5. ИЗМЕНЕНИЯ В ОРГАНИЗМЕ БЕРЕМЕННОЙ, ВЛИЯЮЩИЕ НА ТЕЧЕНИЕ ТУБЕРКУЛЁЗНОГО ПРОЦЕССА. 1. Изменение обмена веществ, деятельности эндокринных желез,
- 6. ВЛИЯНИЕ БЕРЕМЕННОСТИ И РОДОВ НА ТЕЧЕНИЕ ТУБЕРКУЛЁЗА. Туберкулёз и беременность оказывают взаимное влияние друг на друга.
- 7. ХАРАКТЕР ТУБЕРКУЛЁЗНОГО ПРОЦЕССА. I. АКТИВНОСТЬ. · Неактивный, стойко затихший процесс под влиянием беременности обычно не обостряется
- 8. III. ФОРМА ЗАБОЛЕВАНИЯ. • Распространенные и деструктивные формы туберкулёза представляют большую угрозу, чем ограниченные. • Наиболее
- 9. ГРУППА ПОВЫШЕННОГО РИСКА ОБОСТРЕНИЯ ТУБЕРКУЛЁЗА ВО ВРЕМЯ БЕРЕМЕННОСТИ: 1. Беременные, недавно перенесшие Уэс (менее года после
- 10. ГРУППА ПОВЫШЕННОГО РИСКА ОБОСТРЕНИЯ ТУБЕРКУЛЁЗА ВО ВРЕМЯ БЕРЕМЕННОСТИ: 1. Беременные, недавно перенесшие Уэс (менее года после
- 11. ПОКАЗАНИЯ К ПРЕРЫВАНИЮ БЕРЕМЕННОСТИ Все активные формы туберкулёза: · первичная туберкулёзная инфекция; · туберкулёз лёгких и
- 12. ПРОТИВОПОКАЗАНИЯ К ПРЕРЫВАНИЮ БЕРЕМЕННОСТИ. Туберкулёзный менингит; 2. Острый милиарный туберкулёз лёгких; 3. Подострый диссеминированный туберкулёз; 4.
- 13. БЕРЕМЕННОСТЬ МОЖНО СОХРАНИТЬ. У женщин, закончивших курс специфического лечения с клиническим эффектом, имеющих неактивный и клинически
- 14. КЛИНИКА ТУБЕРКУЛЁЗА ВО ВРЕМЯ БЕРЕМЕННОСТИ. • В первом триместре беременности клиника туберкулёзной интоксикации наслаивается на проявления
- 15. ДИАГНОСТИКА ТУБЕРКУЛЁЗА ВО ВРЕМЯ БЕРЕМЕННОСТИ. Диагностика начальных форм туберкулеза и его обострений во время беременности нередко
- 16. II. Проба Манту. Является методом исследования напряженности иммунитета к Micobacterium tuberculosis с помощью оценки кожной реакции
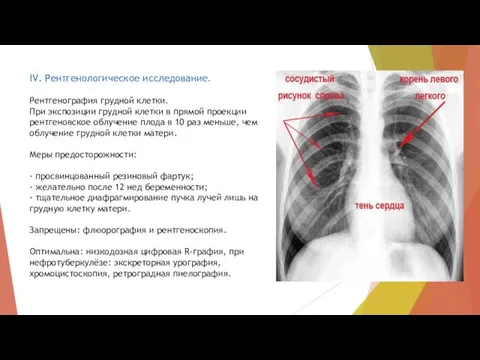
- 17. IV. Рентгенологическое исследование. Рентгенография грудной клетки. При экспозиции грудной клетки в прямой проекции рентгеновское облучение плода
- 18. В ОБЯЗАТЕЛЬНОМ ОБСЛЕДОВАНИИ НА АКТИВНЫЙ СПЕЦИФИЧЕСКИЙ ПРОЦЕСС НУЖДАЮТСЯ БЕРЕМЕННЫЕ: · ранее перенесшие активный туберкулёзный процесс различных
- 19. ЛЕЧЕНИЕ ТУБЕРКУЛЁЗА ВО ВРЕМЯ БЕРЕМЕННОСТИ. Нелеченый туберкулёз у беременной опасен для плода гораздо больше, чем противотуберкулезное
- 20. ОСЛОЖНЕНИЯ БЕРЕМЕННОСТИ ПРИ ТУБЕРКУЛЁЗЕ. • Угроза прерывания беременности; • Самопроизвольные выкидыши; • Тяжелое течение раннего токсикоза;
- 21. АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ ТУБЕРКУЛЁЗА. Принципы антибактериальной терапии: · оптимально назначение после 12 недель; · начинать антибактериальную терапию
- 22. ВЕДЕНИЕ БЕРЕМЕННОСТИ У БОЛЬНОЙ ТУБЕРКУЛЁЗОМ. · Ведение беременных с туберкулёзом осуществляется совместно фтизиатром и акушером-гинекологом. ·
- 24. Скачать презентацию




















 Образовательная деятельность в разновозрастном детском сообществе Светлячок (Центр развития ребёнка - детский сад № 5 Колокольчик города Белёв Тульской области)
Образовательная деятельность в разновозрастном детском сообществе Светлячок (Центр развития ребёнка - детский сад № 5 Колокольчик города Белёв Тульской области) Нелинейные электрические цепи
Нелинейные электрические цепи Презентация по теме Кислоты
Презентация по теме Кислоты Презентация к родительскому собранию Конфликты в младшем школьном возрасте. Как их избежать
Презентация к родительскому собранию Конфликты в младшем школьном возрасте. Как их избежать Ртуть
Ртуть Интерактивная игра Загадки от Бабы Яги
Интерактивная игра Загадки от Бабы Яги Медицинская протозоология. Вирулентность
Медицинская протозоология. Вирулентность Обзор органов мочеполовой системы
Обзор органов мочеполовой системы Ethernet. Семейство технологий пакетной передачи данных в компьютерных сетях
Ethernet. Семейство технологий пакетной передачи данных в компьютерных сетях Древесина Дерево, как основной строительный материал. Технология обработки древесины
Древесина Дерево, как основной строительный материал. Технология обработки древесины Приемы работы с гофрополосками. Объемные композиции, животные. Презентация Мастер-класс Гофро-кот
Приемы работы с гофрополосками. Объемные композиции, животные. Презентация Мастер-класс Гофро-кот Закупка у единственного поставщика
Закупка у единственного поставщика Ожоги лица. Клиника, диагностика, лечение. Степени ожогов
Ожоги лица. Клиника, диагностика, лечение. Степени ожогов Гражданская оборона
Гражданская оборона Нарушение синтаксических норм. ЕГЭ. Задание 8
Нарушение синтаксических норм. ЕГЭ. Задание 8 B-лимфоциты
B-лимфоциты День России
День России Школа журналистики. Сценарий
Школа журналистики. Сценарий Федеральный государственный образовательный стандарт в дошкольном образовании-презентация
Федеральный государственный образовательный стандарт в дошкольном образовании-презентация Призначення та види протипожежних перешкод, вимоги до їх влаштування
Призначення та види протипожежних перешкод, вимоги до їх влаштування Определение лейкоза
Определение лейкоза Решение задач с синоптической картой
Решение задач с синоптической картой Основы теории и медодики обучения двигательным действиям
Основы теории и медодики обучения двигательным действиям Организации хранения и контроль запасов и сырья. Живая, мороженная и охлажденная рыба
Организации хранения и контроль запасов и сырья. Живая, мороженная и охлажденная рыба Презентация для детей подготовительной группы
Презентация для детей подготовительной группы Оформление математического стенда
Оформление математического стенда Биоэтика в современном здравоохранении
Биоэтика в современном здравоохранении Понятие диалога в художественном тексте
Понятие диалога в художественном тексте