Содержание
- 2. К эндокринным железам относятся следующие: гипофиз шишковидное тело щитовидная железа паращитовидные железы вилочковая железа (тимус) надпочечники
- 3. ГОРМОНЫ Гормоны – биологически активные вещества, образующиеся в эндокринных железах и действующие на отдаленные от них
- 4. Система обратной связи состоит в том,что при увеличении уровня периферического гормона происходит торможение секреции тропных гормонов
- 5. Сахарный диабет – нарушение углеводного обмена с прогрессирующим нарастанием уровня глюкозы в крови и выделением ее
- 6. Патогенез В основе развития СД лежит абсолютный или относительный дефицит инсулина. Абсолютный дефицит, при котором снижены
- 7. Сахарный диабет: Инсулинозависимый тип – тип 1 Инсулинозависимый тип – тип 2 а) при нормальной массе
- 8. Другие типы, включая СД, сопутствующие следующим состояниям или синдромам: Заболевания поджелудочной железы. Заболевания гормональной этиологии. Состояния,
- 9. Нарушение толерантности к глюкозе а) при нормальной массе тела. б) при ожирении. в) при других состояниях
- 10. Осложнения СД: острые(коматозные состояния ), хронические. Коматозные состояния в свою очередь связаны с понижением уровня сахара
- 11. Диагностика СД: Определения уровня глюкозы в крови (оротолуидиновый, глюкозооксидазный, гексокиназный методы), Самоджи-Нельсона, аутоаналитический феррицианидин и аутоаналитический
- 12. Инсулинотерапия: Показания к назначению: А). СД ср. тяжести, тяжелая с высокой гипергликемией выше 14 – 85,0
- 13. По продолжительности гиполикетического эффекта различают: А) Инсулины короткого действия (Су – инсулин - Актрапид) действие начинаются
- 14. Заболевания щитовидной железы. Диффузно-токсический зоб. Этиология диффузно – токсического зоба: острые, хронические, психические травмы, инфекционный фактор
- 15. Степени увеличения щитовидной железы: 0 ст. – щитовидная железа не пальпируется. 1 ст. – железа пальпируется,
- 16. Гипотиреоз – заболевание, вызванное снижением или полным выпадением функции щитовидной железы. Этиология Первичный гипотиреоз: недоразвитие или
- 17. Патогенез. В последние годы большое место отводится воздействию циркулирующих аутоантител к ткани щитовидной железы. Вследствие нарастания
- 18. Диагностика заболеваний щитовидной железы: Содержание тиреоидных гормонов в крови: тироксина, трийодтиронина. СБЙ – с йодом связанный
- 20. Скачать презентацию

















 Болезнь Брилля
Болезнь Брилля Синдром Шегрена
Синдром Шегрена Анемический синдром
Анемический синдром Бешенство hydrophobia, lyssa, rabies, сказ
Бешенство hydrophobia, lyssa, rabies, сказ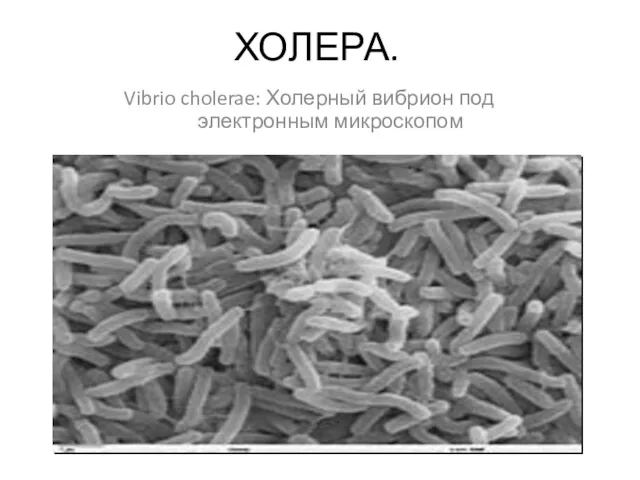 Холера. Vibrio cholerae: холерный вибрион под электронным микроскопом
Холера. Vibrio cholerae: холерный вибрион под электронным микроскопом Книги (руководства, учебные пособия, справочники) из фонда ГНМБ МЗ РУз по эндокринологии
Книги (руководства, учебные пособия, справочники) из фонда ГНМБ МЗ РУз по эндокринологии Гастроэзофагеальная рефлюксная болезнь
Гастроэзофагеальная рефлюксная болезнь Нейроофтальмология при сахарном диабете
Нейроофтальмология при сахарном диабете Гипертермический синдром в практике педиатра - участкового
Гипертермический синдром в практике педиатра - участкового Неотложные состояния у детей. Доврачебная помощь
Неотложные состояния у детей. Доврачебная помощь Көру мүшесін зерттеудің қазіргі заман әдістері
Көру мүшесін зерттеудің қазіргі заман әдістері Лекарственные средства используемые в анестезиологии и интенсивной терапии
Лекарственные средства используемые в анестезиологии и интенсивной терапии Устройство, оборудование и эксплуатация аптечных организаций. Санитарные правила и нормы
Устройство, оборудование и эксплуатация аптечных организаций. Санитарные правила и нормы Антибиотики в нашей жизни
Антибиотики в нашей жизни ОРВИ и грипп
ОРВИ и грипп Организация и анализ деятельности медицинских организаций. Применение статистических методов для оценки работы стационара
Организация и анализ деятельности медицинских организаций. Применение статистических методов для оценки работы стационара Общие закономерности токсикокинетики
Общие закономерности токсикокинетики Профилактика ВИЧ-инфекции
Профилактика ВИЧ-инфекции Баланы және емізетін ананы нутриентті қамтамасыз ету
Баланы және емізетін ананы нутриентті қамтамасыз ету Роль медицинской сестры в профилактике туберкулеза
Роль медицинской сестры в профилактике туберкулеза Үсік шалу
Үсік шалу Жұқпалы аурулардың мен иммунотерапиясы.Аллергия.Жоғарғы сезімталдық реакциясы
Жұқпалы аурулардың мен иммунотерапиясы.Аллергия.Жоғарғы сезімталдық реакциясы Деконтаминация в ЛПО. Подбор дезинфицирующих средств
Деконтаминация в ЛПО. Подбор дезинфицирующих средств Биорезонансная терапия сердечно-сосудистых заболеваний
Биорезонансная терапия сердечно-сосудистых заболеваний Гематогенді остеомиелит
Гематогенді остеомиелит Инфекционная болезнь туляремия
Инфекционная болезнь туляремия Заболевания СОПР. Воспалительные заболевания челюстно-лицевой области
Заболевания СОПР. Воспалительные заболевания челюстно-лицевой области Асфиксия новорожденного. Родовая травма
Асфиксия новорожденного. Родовая травма