Содержание
- 2. Содержание: 1. Причины и механизм возникновения А.и Б. 2. Классификация нарушений ритма и проводимости. 3. Практическая
- 3. Причины аритмий 1.Нарушение нервно-гуморальной регуляции 2.Поражение миокарда - воспалительные, склеротические, дистрофические процессы (интоксикации, АГ, ИБС и
- 4. Механизм аритмий (А) 1. Аномальный автоматизм - нарушение функции клеток проводящей системы сердца. 2. Постдеполяризационная и
- 5. ПРАКТИЧЕСКИЕ АСПЕКТЫ АРИТМОЛОГИИ 1. Идентификация аритмий (клиника, ЭКГ). 2. Выявление причины 3. Определение а) прогностического значения
- 6. Классификация нарушений ритма и проводимости: I. Синусовая тахикардия (> 90 в мин.). II. Синусовая брадикардия (
- 7. VI.Тахикардии: - хронические - пароксизмальные Наджелудочковые: - сино-предсердная - предсердная - предсердно-желудочковая - узловая - с
- 8. VII. Фибрилляция трепетание предсердий По типу Пароксизмальная ( ритм восстанавливается самостоятельно до 48 ч ) Персистирующая
- 9. 2. Нарушение проведения импульса I. Синоатриальные блокады II. Атриальные III. Атриовентрикулярные 1 ст., 2 ст. (Мобитц
- 10. 3. Комбинированные нарушения образования и проведения импульса Парасистолия: предсердная, из А-V соединения, желудочковая. 4.Заболевания, синдромы и
- 11. 5.Аритмии при нормальной или нарушенной функции кардиостимуляторов разного типа. Примечание: указывается вид операции, имплантация кардиостимуляторов, дата,
- 12. Проводящая система сердца. 1.СА узел - центр автоматизма I-го порядка (60-90 в мин). 2. Внутрипредсердные тракты
- 13. Методы обследования больных с аритмиями 1.Суточное (холтеровское) мониторирование ЭКГ с целью: а) Топическая диагностика рецидивирующих пароксизмальных
- 14. 2. Чрезпищеводное электрофизиологическое исследование (ЧПИ). Обычно при этом используется электрокардиостимуляция постоянная или программированная. Возможно получить *
- 15. 3.Внутрисердечные исследования Катетеризация полостей сердца позволяет определить зону аритмогенного субстрата – источник аритмии. Преимущество метода --
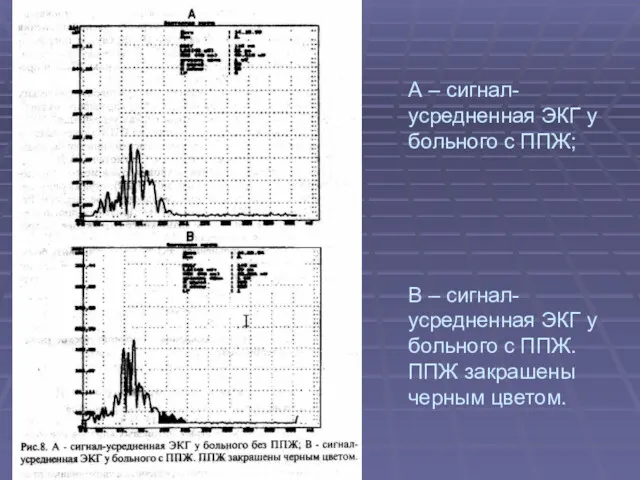
- 16. А – сигнал-усредненная ЭКГ у больного с ППЖ; В – сигнал-усредненная ЭКГ у больного с ППЖ.
- 18. Немедикаментозное лечение аритмий 1.Радиочастотная катетерная абляция (разрушение участка миокарда – источника эктопической импульсации). 2. Электрокардиостимуляция: Временная
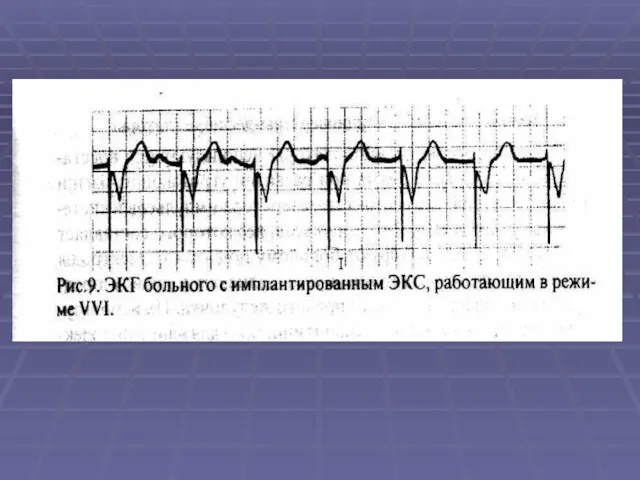
- 19. МЕЖДУНАРОДНЫЙ КОД ЭКС Код из 5 букв: 1 - указывается камера куда поступает импульс, 2 -
- 20. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ АРИТМИЙ КЛАССИФИКАЦИЯ АНТИАРИТМИЧЕСКИХ ПРЕПАРАТОВ (Vaughan-Williams,1971 - Вогана-Вильямса) 1 класс. Блокаторы быстрых Na каналов клеточных
- 21. Примечание: аймалин, этмозин, аллапинин обладают двойным эффектом и могут быть отнесены к разным подклассам. II класс.
- 22. IV класс. Блокаторы медленных кальциевых каналов: * Подгруппа верапамила (изоптин, финоптин, лекоптин). * Подгруппа дилтиазема: дилтиазем
- 23. Клиническая классификация антиаритмических препаратов. 1. Средства эффективные при наджелудочковых тахиаритмиях: бета-адреноблокаторы, верапамил, сердечные гликозиды. 2. Средства
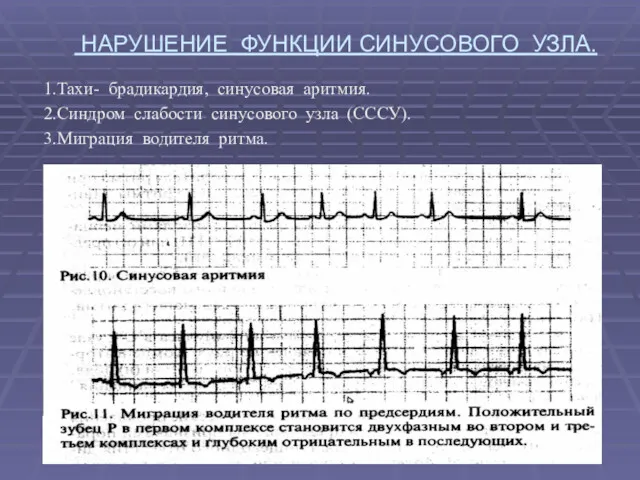
- 24. НАРУШЕНИЕ ФУНКЦИИ СИНУСОВОГО УЗЛА. 1.Тахи- брадикардия, синусовая аритмия. 2.Синдром слабости синусового узла (СССУ). 3.Миграция водителя ритма.
- 25. Причина: вегетативная дисфункция, любая интоксикация, (лекарственная), болезни миокарда. Лечение: коррекция вегетативной дисфункции, лечение основного заболевания. При
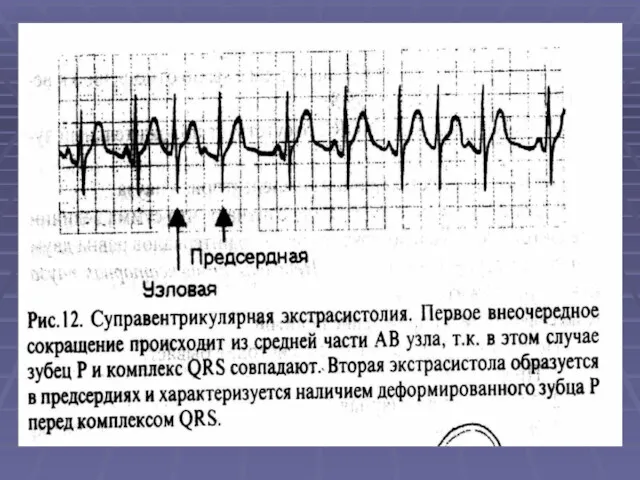
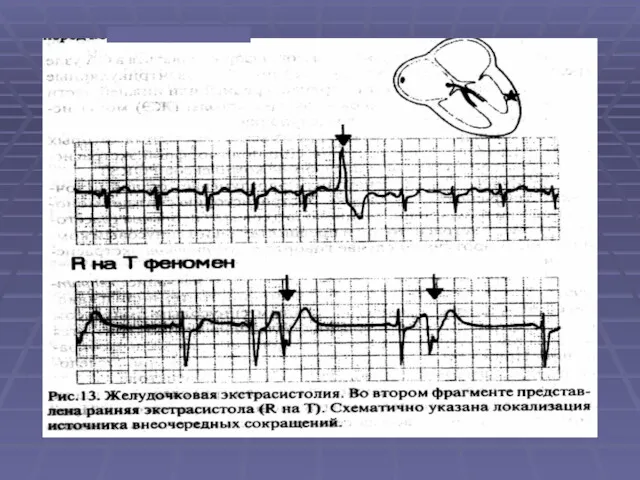
- 27. ЭКГ при желудочковой Э: 1.Укорочение RR перед Э, полная компенсаторная пауза. 2.Расширение комплекса QRS более 0.1
- 29. Градация желудочковых экстрасистолий (ЖЭ) по Lown B. 1975 0 - отсутствие ЖЭ за 24 часа мониторного
- 30. Лечение экстрасистолий. Наджелудочковые Э обычно не представляют опасности, редко нуждаются в специфическом антиаритмическом лечении. 1.Средства регуляции
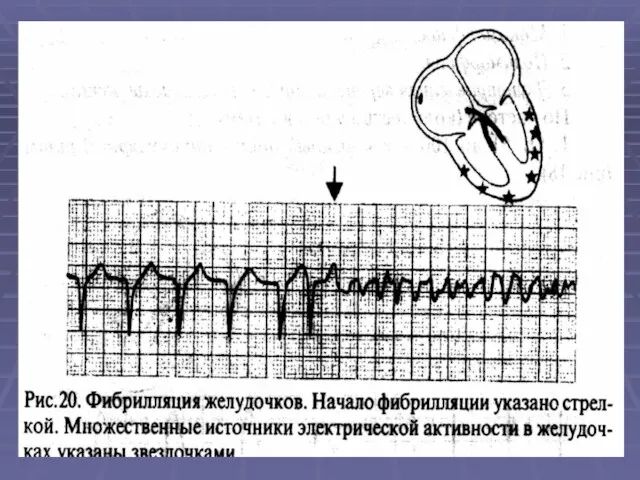
- 31. Желудочковые Э могут трансформироваться в желудочковую тахикардию, фибрилляцию желудочков. В лечении используются те же препараты I,
- 32. ТАХИКАРДИИ (Т) По месту возникновения делят на: 1. Синусовые. 2. Предсердные. 3. Атриовентрикулярные (в том числе
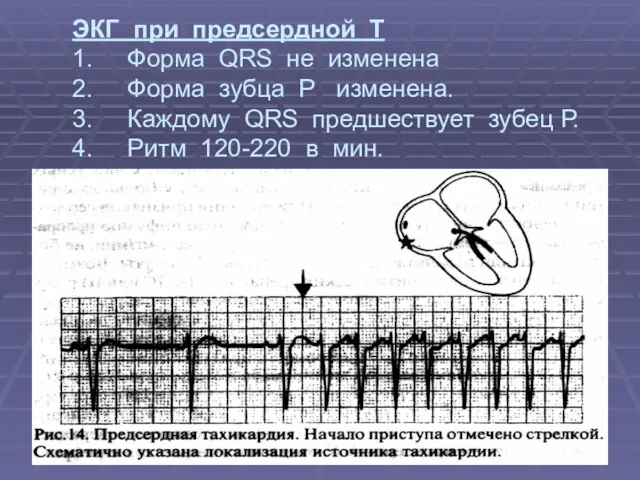
- 33. ЭКГ при предсердной Т 1. Форма QRS не изменена 2. Форма зубца Р изменена. 3. Каждому
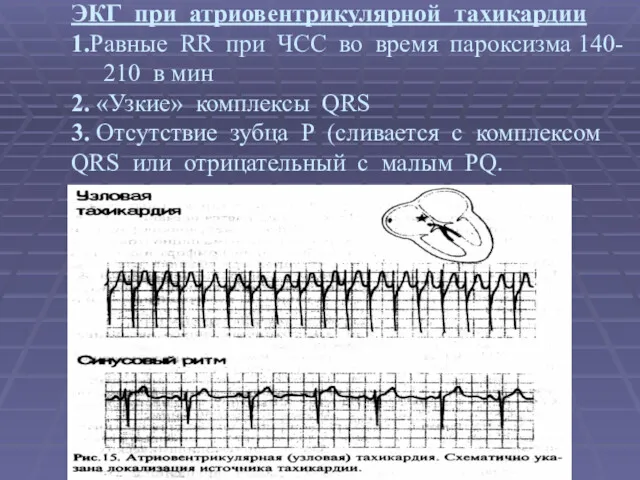
- 34. ЭКГ при атриовентрикулярной тахикардии 1.Равные RR при ЧСС во время пароксизма 140- 210 в мин 2.
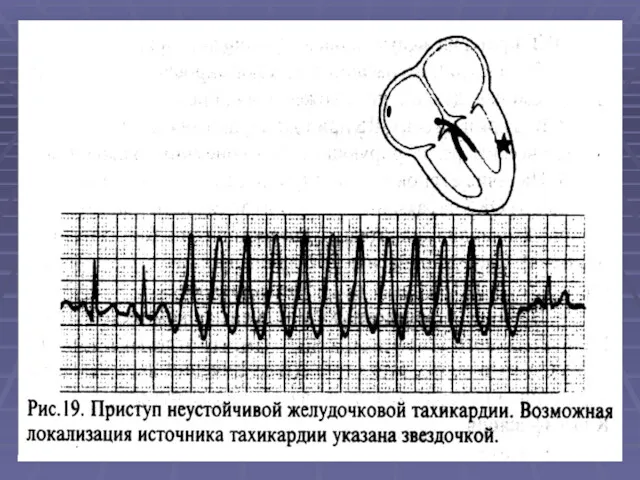
- 35. ЭКГ при вентрикулярной Т 1. QRS расширен, деформирован как при блокаде ножек п.Гиса, подобен экстрасистолическому комплексу.
- 39. ЛЕЧЕНИЕ СУПРАВЕНТРИКУЛЯРНОЙ ТАХИКАРДИИ 1. Рефлекторные методы: а) Больной - натуживание и т.п. б) Врач - давление
- 40. ЛЕЧЕНИЕ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ 1.Препараты IA, IВ классов: новокаинамид 1000-1500 мг в/в струйно (10%), лидокаин 100-120 мг
- 41. ТРЕПЕТАНИЕ И МЕРЦАНИЕ ПРЕДСЕРДИЙ При трепетании импульс совершает круговое движение mikrore-entry вокруг анатомической структуры (полая или
- 42. Классификация МА в МКБ-10. По продолжительности: 1.Пароксизмальная - ритм восстанавливается самостоятельно в течении 48 ч. 2.Персистирующая
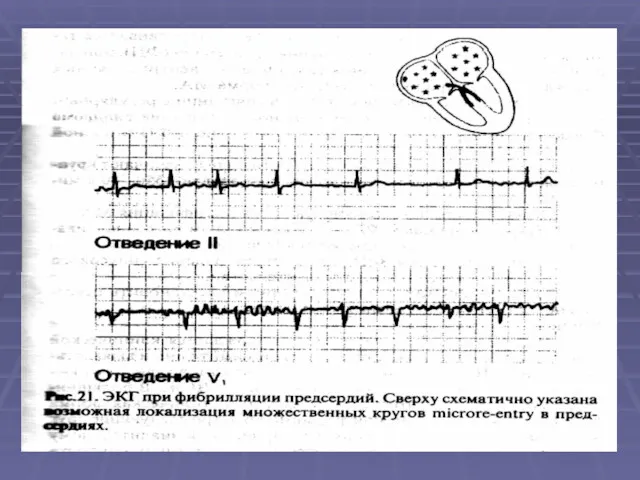
- 43. ЭКГ при мерцательной аритмии. 1. Отсутствие зубца Р. Регистрируются волночки f (flamer). 2. Разные интервалы RR.
- 45. ЛЕЧЕНИЕ МЕРЦАТЕЛЬНОЙ АРИТМИИ При пароксизмальной форме МА лечение направлено на восстановление синусового ритма, при постоянной форме
- 46. Относительные противопоказания к купированию МА. Интоксикация дигиталисом. Сочетание МА с полной АВ блокадой. Большая давность МА
- 47. Антитромботическая терапия Непрямые антикоагулянты: варфарин (табл. по 3 мг), фенилин (табл. по 30 мг), синкумар (табл.
- 48. Антиаритмическая терапия Проводится с целью восстановления и поддержания синусового ритма или для контроля за ЧСЖ. Пароксизмальная
- 49. Амиокардин (амиодарон) ампулы 3 мл 5% р-р, табл. по 200 мг. назначается для быстрого купирования пароксизма
- 50. Для поддержания синусового ритма и профилактики рецидивов МА обычно применяют препараты III класса - амиокордин по
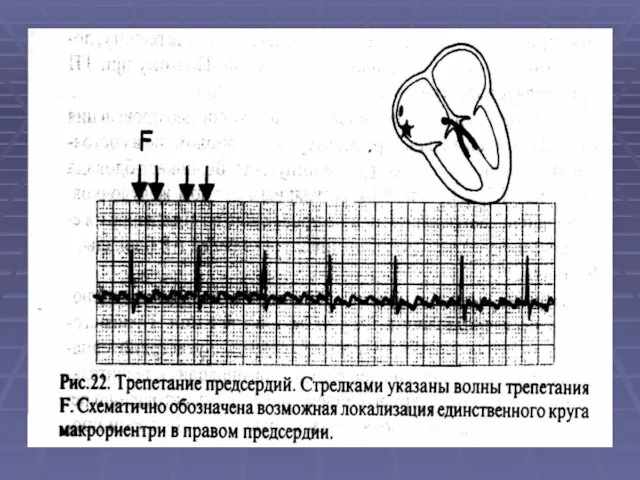
- 51. ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ (ТП) - быстрая и регулярная электрическая активность предсердий. ЭКГ признаки ТП: 1. Трансформация зубцов
- 53. ЛЕЧЕНИЕ ТП Терапия выбора - временная электрокардиостимуляция (чрезпищеводная ЭКС). При частоте волн F 340-450 в мин
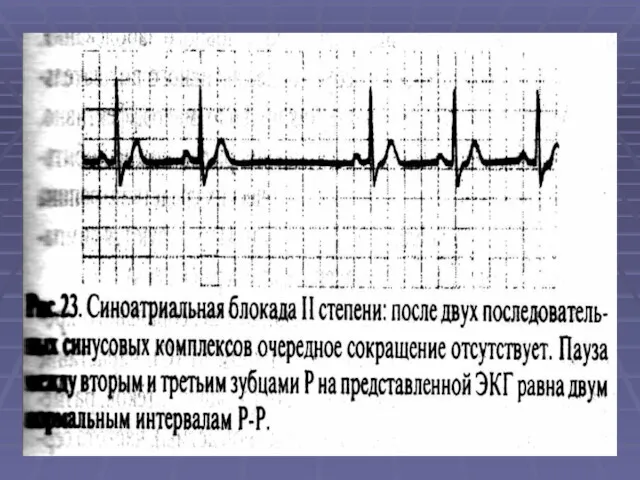
- 54. БЛОКАДЫ - возникают на разных уровнях проводящей системы. 1. Синоатриальная блокада (СА): а) I степень выявляется
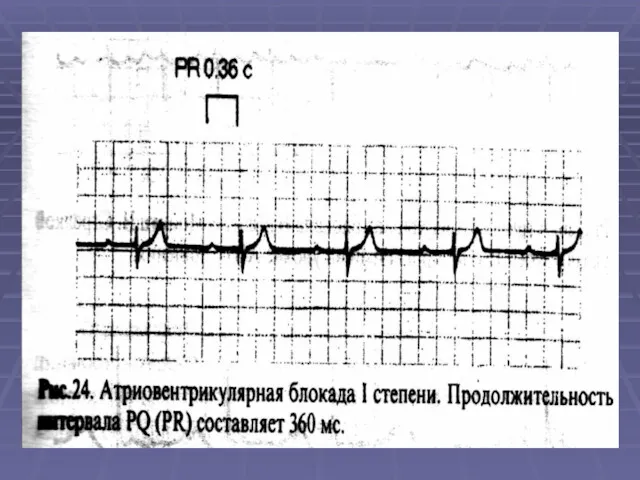
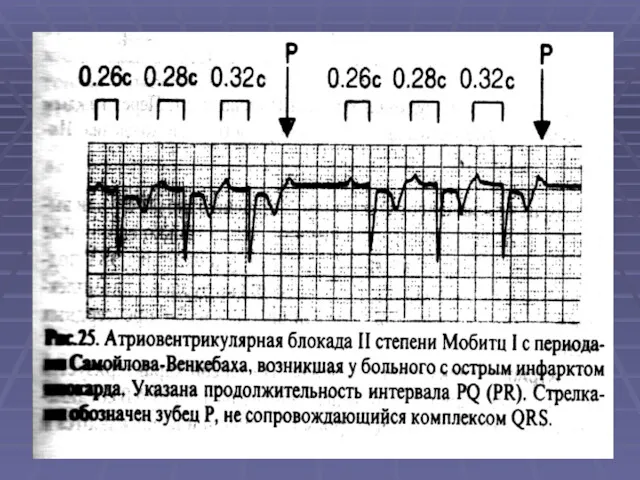
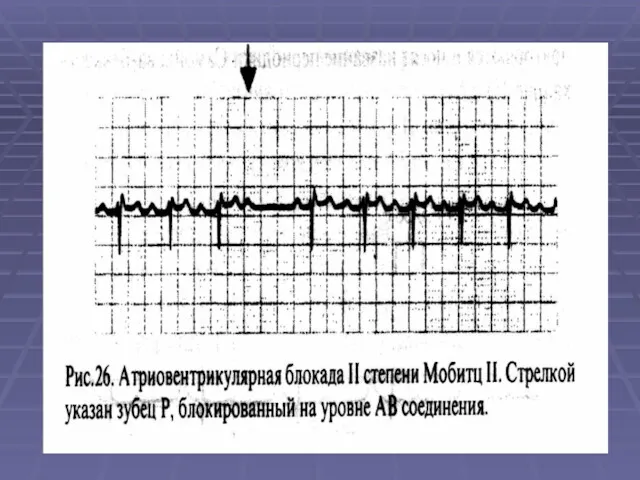
- 56. 2. Атриовентрикулярная блокада (АВ) а)I cт. - на ЭКГ удлинение PQ >0,2 с; б) II ст.–
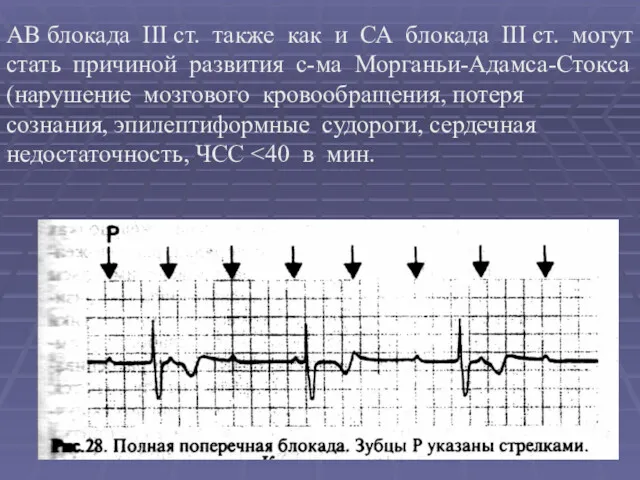
- 60. АВ блокада III ст. также как и СА блокада III ст. могут стать причиной развития с-ма
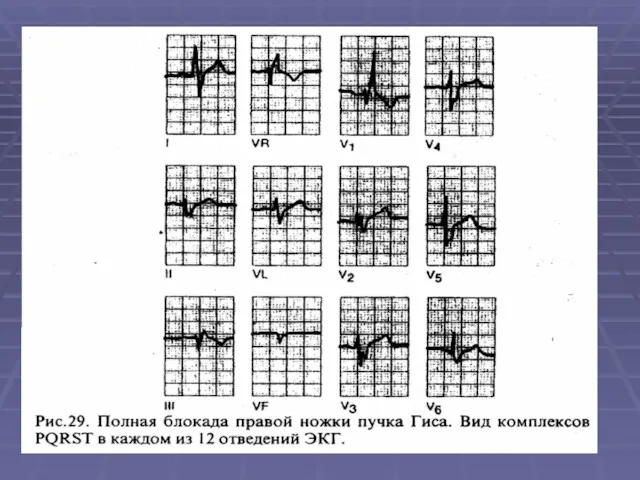
- 61. 3. Внутрижелудочковые блокады Различают: полные и неполные, по одной, двум или трем ветвям п. Гиса: а)
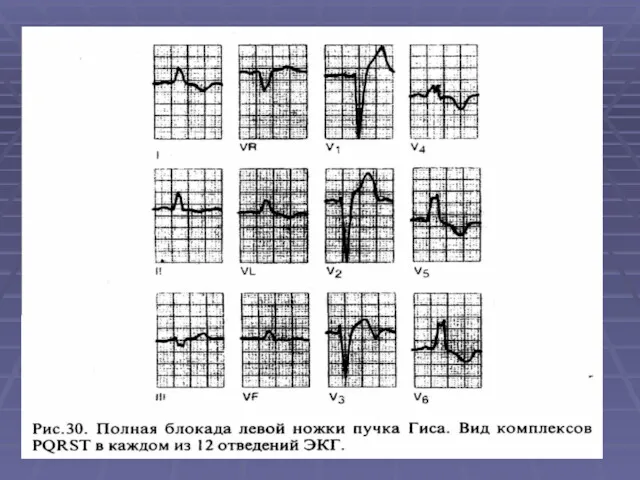
- 62. Для полной блокады левой ножки характерно: монофазные зубцы R c расщепленной или плоской вершиной в отв.
- 65. При всех вариантах Б - лечение заболеваний, вызвавших развитие блокады (ИБС, ГБ, кардиомиопатии и др.). Противоаритмические
- 67. Скачать презентацию













































 Заболевания глаз. Рефракция и аккомодация
Заболевания глаз. Рефракция и аккомодация Соматоформные расстройства. Роль медикаментозных препаратов и психотерапии в лечении
Соматоформные расстройства. Роль медикаментозных препаратов и психотерапии в лечении Гиперпаратиреоз
Гиперпаратиреоз Клинический случай пациента
Клинический случай пациента Реанимационные мероприятия в кардиологии
Реанимационные мероприятия в кардиологии Жүрек-қан тамыры аурулары кезіндегі медициналық - әлеуметтік реабилитация
Жүрек-қан тамыры аурулары кезіндегі медициналық - әлеуметтік реабилитация Зрительные вызванные потенциалы
Зрительные вызванные потенциалы Инфекции передающиеся преимущественно половым путем
Инфекции передающиеся преимущественно половым путем Профилактика постинъекционных осложнений
Профилактика постинъекционных осложнений Написание учебной истории болезни
Написание учебной истории болезни Технология изготовления цельнолитой коронки на моляр
Технология изготовления цельнолитой коронки на моляр Наркотики - и это еще не вся правда о них
Наркотики - и это еще не вся правда о них Rectal cancer staging go the full “Distance”. MRI
Rectal cancer staging go the full “Distance”. MRI Биомедицинская этика как форма профессиальной защиты личности врача
Биомедицинская этика как форма профессиальной защиты личности врача Организация оказания анестезиологической и реаниматологической помощи в медицинской роте Западного военного округа
Организация оказания анестезиологической и реаниматологической помощи в медицинской роте Западного военного округа Роль медицинской сестры в обеспечении качества жизни у пациентов с ишемической болезнью
Роль медицинской сестры в обеспечении качества жизни у пациентов с ишемической болезнью Чума. Симптомы. Клиника. Лечение
Чума. Симптомы. Клиника. Лечение Экстрапирамидная система
Экстрапирамидная система Стволовые клетки
Стволовые клетки Синдром дисплазии соединительной ткани
Синдром дисплазии соединительной ткани Болезни и принципы оказания первой медицинской помощи
Болезни и принципы оказания первой медицинской помощи Первинний огляд новонародженої дитини
Первинний огляд новонародженої дитини Ведение нормальных родов. (Модуль 5)
Ведение нормальных родов. (Модуль 5) Балалар жасындағы пульпит
Балалар жасындағы пульпит Печеночная недостаточность
Печеночная недостаточность Сестринский уход при бронхиальной астме
Сестринский уход при бронхиальной астме Патогенетическая терапия тревожных расстройств
Патогенетическая терапия тревожных расстройств Жатырдың қатерсіз және қатерлі ісіктері
Жатырдың қатерсіз және қатерлі ісіктері