ДАННЫЕ ОБСЛЕДОВАНИЯ
Анамнез заболевания:
Считает себя больным2 дня., когда впервые обнаружил сыпь на
лице и шее, через 5 часов сыпь распространилась по всему телу. Одновременно с ней пациент почувствовал жар. Померил температуру - 37.5 оС. К вечеру появилась двусторонняя боль в горле, усиливающаяся при глотании. Температура не спадала в течение двух дней. На следующий день температура не спадала, больной обратился к участковому врачу, который его госпитализировал в инфекционное отделение для проведения обследования и подбора адекватной терапии.
В ходе расспроса и обследования были выявлены следующие клинические синдромы:
· Синдром общей интоксикации: головная боль, слабость, жар (37.5 оС).
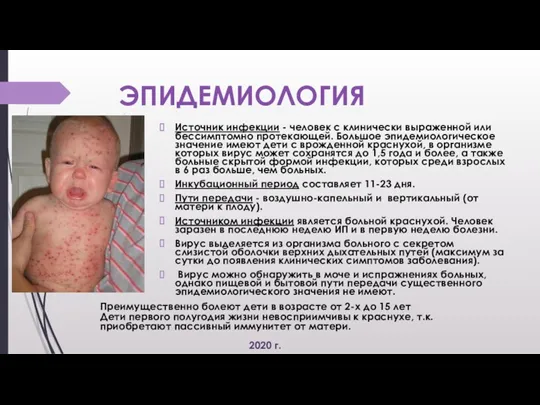
· Синдром острого ринита: серозное отделяемое из наружных носовых ходов.
· Синдром острого тонзиллита: двухстороннее увеличение миндалин I ст.
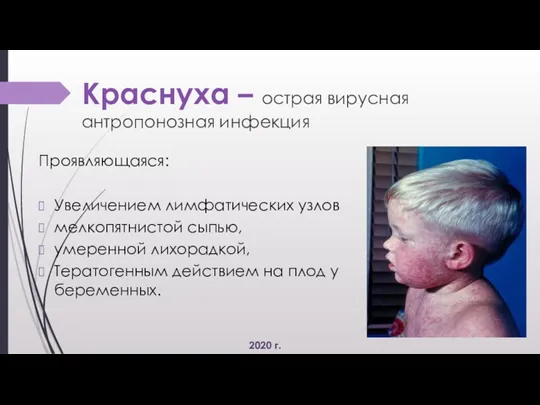
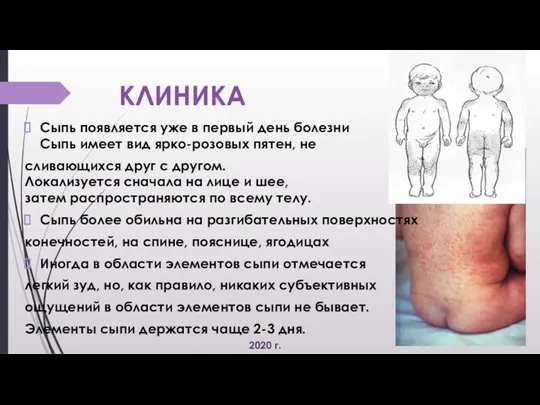
· Синдром экзантемы: Сыпь по типу розеол (2-3 мм.) по всей поверхности тела бледно-розового цвета на неизмененном фоне кожи, со сгущением на лице, ягодицах, предплечьях и тыльной поверхности кистей.
Диагноз заболевания:
Краснуха. Легкой степени тяжести. Без осложнений.
2020 г.
Больной поступил в клинику с жалобами на высыпания на лице и шее. Жар, лихорадка (37.5оС), незначительные головные боли, быстрая утомляемость.
Двусторонняя боль в горле, усиливающаяся при глотании.
В ходе проведенных исследований были выявлены следующие данные:













 Современная концепция естественного вскармливания
Современная концепция естественного вскармливания Deontology. Introduction
Deontology. Introduction Фармакология витамина Е
Фармакология витамина Е Разбор клинического случая. Демонстрация пациента
Разбор клинического случая. Демонстрация пациента Рак лёгкого
Рак лёгкого Тағамдық аллергия
Тағамдық аллергия Сестринская помощь пациентам с впервые выявленной бронхиальной астмой
Сестринская помощь пациентам с впервые выявленной бронхиальной астмой Онкогенні папіломавіруси
Онкогенні папіломавіруси Тістердің бұзылуы және олардың жоғалту кезіндегі морфологиялық және функционалды өзгерістер
Тістердің бұзылуы және олардың жоғалту кезіндегі морфологиялық және функционалды өзгерістер Нарушения ритма сердца. Синдром нарушения ритма
Нарушения ритма сердца. Синдром нарушения ритма Tratamentul Diabetului zaharat 2
Tratamentul Diabetului zaharat 2 Розацеа. Этиология и патогенез
Розацеа. Этиология и патогенез Энтеробактерии. Эшерихии
Энтеробактерии. Эшерихии Лечение опухолей толстого кишечника: лучевая и химиотерапия
Лечение опухолей толстого кишечника: лучевая и химиотерапия Лечебная физкультура при инфаркте миокарда
Лечебная физкультура при инфаркте миокарда Проводящие пути центральной нервной системы
Проводящие пути центральной нервной системы Факторы иммунитета. Новый мир COVID-19. Инфекции и прививки
Факторы иммунитета. Новый мир COVID-19. Инфекции и прививки Патофизиология эндокринной системы
Патофизиология эндокринной системы Целиакия у детей. Дифференциальный диагноз
Целиакия у детей. Дифференциальный диагноз Вирус бешенства
Вирус бешенства Лазеры в хирургии
Лазеры в хирургии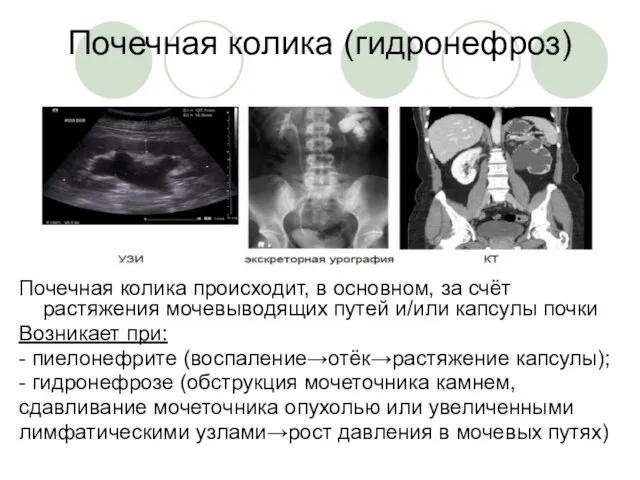 Неотложная радиология в урологии. Почечная колика
Неотложная радиология в урологии. Почечная колика Протиста (только жгутиковые)
Протиста (только жгутиковые) Акне (Угри)
Акне (Угри) Фиброз и цирроз печени. Гемахроматоз. Болезнь Вильсона
Фиброз и цирроз печени. Гемахроматоз. Болезнь Вильсона Методы диагностики микобактерий туберкулеза
Методы диагностики микобактерий туберкулеза Чорна смерть. Чума
Чорна смерть. Чума Хронический панкреатит. Диагностика и лечение
Хронический панкреатит. Диагностика и лечение