Содержание
- 2. Основные ЭГЗ: Заболевания ССС; Заболевания мочевыводящих путей; Анемии; Сахарный диабет; Заболевания органов дыхания; Заболевания щитовидной железы;
- 3. ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ В I стадии болезни беременность не противопоказана. Во II стадии фазе Б беременность рекомендуется
- 4. ОСЛОЖНЕНИЯ БЕРЕМЕННОСТИ ПРИ ГБ: недонашивание; преэклампсия и эклампсия; преждевременная отслойка нормально расположенной плаценты; инсульт; нарушение в
- 5. АД повышается в первые 14 недель гестации; в середине беременности АД понижается (депрессорное влияние беременности); в
- 6. Осложнения родов при ГБ: преэклампсия, эклампсия, повышенная кровопотеря в III периоде родов.
- 7. Пренатальное обслуживание в центрах репродуктивного здоровья при ГБ. При первом же визите показана срочная консультация терапевта.
- 8. Показания и сроки госпитализации при ГБ При стадии IIА болезни беременную госпитализируют для решение вопроса о
- 9. ВЫБОР МЕТОДА РОДОРАЗРЕШЕНИЯ ПРИ ГБ У большинства женщин со стабильным течением ГБ беременность заканчивается самопроизвольными родами
- 10. БОЛЕЗНИ СЕРДЦА врожденные пороки сердца; приобретенные (ревматические пороки) – встречаются в 6-10% случаев к общему числу
- 11. ДВА ПИКА ОБОСТРЕНИЯ РЕВМАТИЗМА: I триместр (ранняя иммуннодепрессия; продолжение латентного ревматизма, особенно на фоне угрожающего выкидыша.
- 12. Диагностика ревматизма а) анамнез - ревматизм в анамнезе в прошлом, факторы, способствующие рецидивированию (переохлаждение, инфекция ЛОР-органов,
- 13. У каждой беременной с ревматическим пороком сердца определяют: фазу ревматического процесса (активный или неактивный); степень активности
- 14. При решении вопроса о возможности вынашивания беременности при ревматическом пороке сердца учитывают: активность ревматического процесса; форму
- 15. Беременность противопоказана (ревматизм) активный процесс в 1 триместре; непрерывно рецидивирующий, острый и подострый ревматизм в любом
- 16. Беременность противопоказана при: I.Любой форме поражения клапанов с явлениями недостаточности кровообращения; 2. Комбинированном митральном пороке с
- 17. Абдоминальное родоразрешение (кесарево сечение) проводят при: а) сочетании ревматического порока с акушерской патологией, когда нельзя рассчитывать
- 18. В послеродовом периоде у больных сердечно-сосудистыми заболеваниями возможны обострение ревматического процесса, прогрессирование сердечной недостаточности, тромбоэмболические осложнения,
- 19. Диагностика диабета во время беременности. В группу высокого риска сахарного диабета входят следующие женщины: а) диабет
- 20. ТЕЧЕНИЕ САХАРНОГО ДИАБЕТА: в первой половине беременности и накануне родов уровень сахара в крови и моче
- 21. ВЛИЯНИЕ ДИАБЕТА НА БЕРЕМЕННОСТЬ. преэклампсии и эклампсии, с быстрым развитием, тяжелым течением и низкой эффективностью лечения;
- 22. ВЛИЯНИЕ ДИАБЕТА НА ПЛОД. Повышена перинатальная заболеваемость и смертность вследствие неправильного ведения беременности и родовой травмы
- 23. Беременность противопоказана (сахарный диабет) а) тяжелой форме сахарного диабета с частым развитием кетоацидоза; б) диабетическом гломерулосклерозе
- 24. Наблюдение за течением беременности при сахарном диабете Необходим строгий контроль за уровнем глюкозы с самых ранних
- 25. Госпитализация при сахарном диабете: При первой госпитализации (I триместр) проводят клиническое обследование для решения вопроса о
- 26. Методы родоразрешения при сахарном диабете: 1. Родовозбуждение и роды через естественные родовые пути: если плод не
- 27. Прогноз для матери и плода у женщин с заболеванием мочевыводящих путей (МВП) зависит от: наличия гипертензии;
- 28. Беременность противопоказана (при заболеваниях МВП): с тяжелыми поражениями почек, протекающими с: гипертензией, протеинурией сниженным клиренсом креатинина.
- 29. Осложнения беременности при заболеваниях МВП: гипертензия или преэклампсия и эклампсия; прогресирование поражения почек; задержка роста плода;
- 30. Пренатальное обслуживание в центрах репродуктивного здоровья при заболеваниях МВП: Раннее выявление беременных с заболеваниями МВП, а
- 31. Госпитализация при заболеваниях МВП плановая госпитализация: в I триместре для уточнения функционального состояния почек и решения
- 32. Осложнения беременности при железодефицитной анемии: преэклампсия и эклампсия, преждевременная отслойка плаценты, недонашивание, задержка роста плода.
- 33. НОРМАЛЬНЫЙ УРОВЕНЬ ГЕМОГЛОБИНА У БЕРЕМЕННОЙ (СОГЛАСНО РЕКОМЕНДАЦИИ ВОЗ) нормальный уровень - 120 г/л и более; субнормальный
- 34. Тактика ведения беременных с ЖДА: Женщинам с субнормальным уровнем гемоглобина (110 г/л) назначают ферропрофилактику - ежедневный
- 35. При знакомстве с беременной с ЭГЗ перед врачом встают 3 вопроса: Каков материнский и пери-неонатальный прогноз
- 37. Скачать презентацию


































 Инфузионная терапия и парентеральное питание в неонатологии
Инфузионная терапия и парентеральное питание в неонатологии Сальмонеллез. Основные факторы патогенности
Сальмонеллез. Основные факторы патогенности Медицинская экспертиза при гломерулонефрите
Медицинская экспертиза при гломерулонефрите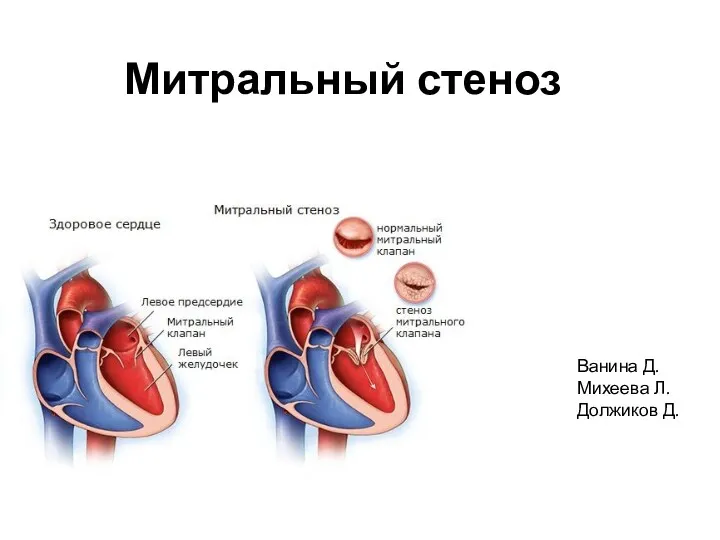 Митральный стеноз
Митральный стеноз Средства, влияющие на никотиночувствительные рецепторы
Средства, влияющие на никотиночувствительные рецепторы Сибирская язва
Сибирская язва Lektsia_1
Lektsia_1 Культура питания. Правила рационального питания
Культура питания. Правила рационального питания Технология түріне байланысты медициналық технологияны бағалау
Технология түріне байланысты медициналық технологияны бағалау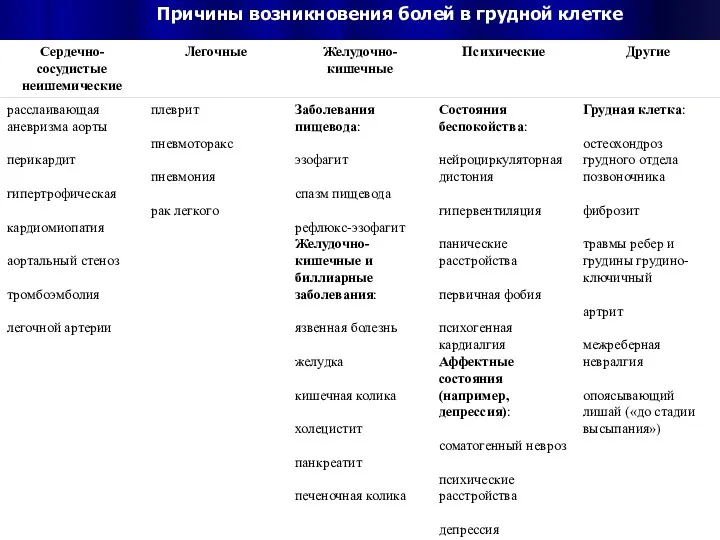 Причины возникновения болей в грудной клетке
Причины возникновения болей в грудной клетке Роль общей лечебной сети в выявлении и профилактике туберкулеза
Роль общей лечебной сети в выявлении и профилактике туберкулеза Созылмалы гепатит
Созылмалы гепатит Filling’s material: permanent and temporary. Уақытша толтырулар
Filling’s material: permanent and temporary. Уақытша толтырулар Острая ревматическая лихорадка и тактика ведения больных с ревматическими пороками сердца
Острая ревматическая лихорадка и тактика ведения больных с ревматическими пороками сердца Анализаторные системы человека
Анализаторные системы человека Жыныс фукциясының бқзылыстары. Климакс
Жыныс фукциясының бқзылыстары. Климакс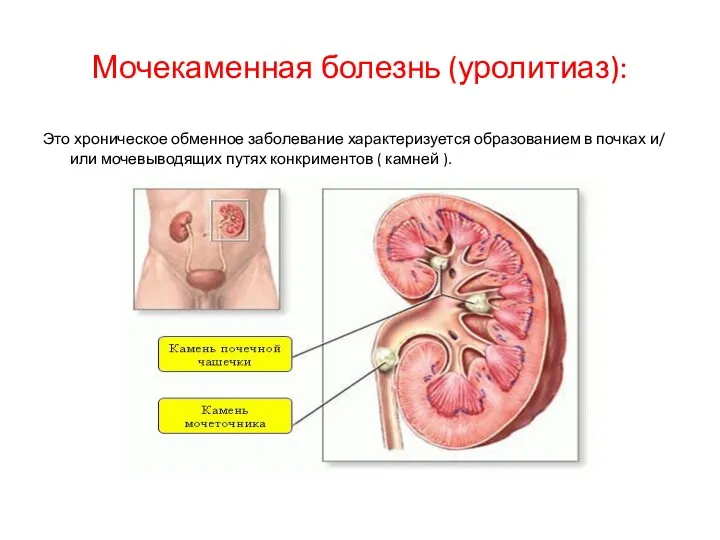 Мочекаменная болезнь (уролитиаз)
Мочекаменная болезнь (уролитиаз) Черепно-мозговая травма у детей
Черепно-мозговая травма у детей Анатомия, физиология и патология органов речи
Анатомия, физиология и патология органов речи Халықтың табиғи қозғалысын бағалау
Халықтың табиғи қозғалысын бағалау Изменения структуры файлов со сведениями об оказанной медицинской помощи в поликлинике и стационаре
Изменения структуры файлов со сведениями об оказанной медицинской помощи в поликлинике и стационаре Продукт Витамама, компании Сибирское здоровье
Продукт Витамама, компании Сибирское здоровье Коллагенозы. Классификация
Коллагенозы. Классификация Разбор клинического случая
Разбор клинического случая Медико-социальная помощь ВИЧ-инфицированным
Медико-социальная помощь ВИЧ-инфицированным Подагра: клініка, діагностика та лікування
Подагра: клініка, діагностика та лікування Хирургиядағы нанотехнологияның бағыты
Хирургиядағы нанотехнологияның бағыты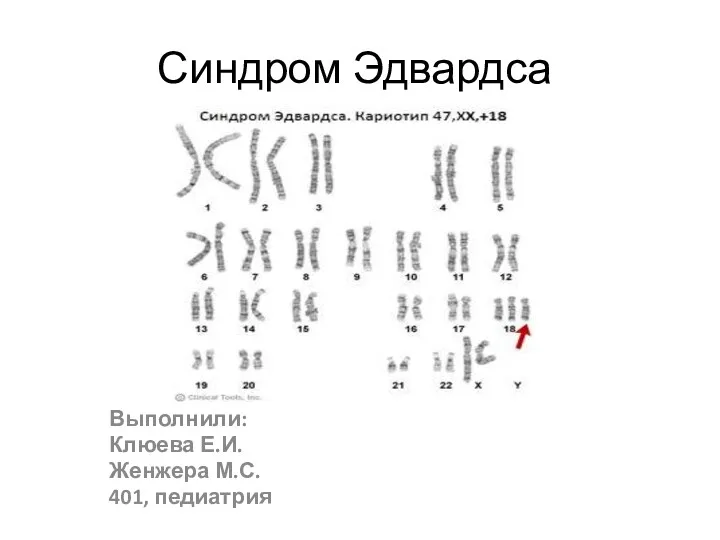 Синдром Эдвардса
Синдром Эдвардса