Содержание
- 2. План лекции Виды специфической иммунопрофилактики Экстренная профилактика ВИЧ Экстренная профилактика вирусного гепатита В Экстренная профилактика столбняка
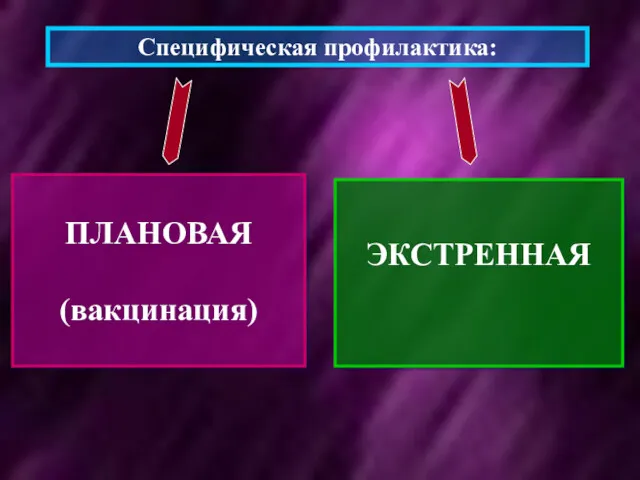
- 3. ПЛАНОВАЯ (вакцинация) ЭКСТРЕННАЯ Специфическая профилактика:
- 4. ЭКСТРЕННАЯ СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА показана контактным неиммунным лицам при высоком риске их заражения
- 5. Пассивная иммунизация с использованием специфических сывороток и иммуноглобулинов Химиопрофилактика Постэкспозиционная экстренная профилактика инфекционных болезней : Активная
- 6. ВИЧ-инфекции Экстренная (постконтактная) профилактика
- 7. К группе высокого профессионального риска инфицирования ВИЧ относятся: медицинские работники, которые непосредственно оказывают медицинскую помощь ВИЧ-инфицированным
- 8. Характер медицинского контакта имеет разную вероятность степени инфицирования после контакта раны с ВИЧ-инфицированной кровью вероятность инфицирования
- 9. ВИЧ-инфекция любое повреждение кожи, слизистых оболочек медперсонала, загрязнение их биоматериалом пациентов во время оказания помощи квалифицируют
- 10. Если контакт с кровью или биологическими жидкостями сопровождается нарушением целостности кожи (укол, порез), необходимо: снять перчатки
- 11. В случае попадания крови, биологических жидкостей на слизистые оболочки: ротовой полости – прополоскать 70 % раствором
- 12. Регистрация аварий и наблюдение за контактным: Во всех ЛПУ ведется форма 108-01/0 «Журнал регистрации аварий при
- 13. После регистрации аварии контактного обследуют на ВИЧ (по его согласию) (непосредственно после аварии, но не позднее
- 14. При риске инфицирования ВИЧ проводится экстренная профилактика (начать не позднее 72 часов от момента контакта !)
- 15. Экстренная (постконтактная) профилактика вирусного гепатита В
- 16. Вирусный гепатит В Ежегодно в мире 8-16 миллионов людей инфицируется при различных инвазивных врачебных манипуляциях и
- 17. Медицинские работники могут инфицироватося HBV от своих пациентов, причем риск заражения при уколе иглой, контаминированной кровью
- 18. Инфицированные HBV медицинские работники могут быть источником инфекции для своих пациентов; каждый больной гепатитом В хирург
- 19. В случае попадания крови, биологических жидкостей на слизистые оболочки: ротовой полости – прополоскать 70 % раствором
- 20. Регистрация аварий : Во всех ЛПУ ведется форма 108-01/0 «Журнал регистрации аварий при оказании медицинской помощи
- 21. После регистрации аварии контактного обследуют на маркеры вирусного гепатита В (непосредственно после аварии, но не позднее
- 22. Экстренная профилактика гепатита В неиммунным медицинским работникам: эффективна в первые 48 часов от момента контакта! Специфический
- 23. Экстренная (постконтактная) профилактика бешенства
- 24. БЕШЕНСТВО вирусное заболевание, протекающее с тяжелым поражением нервной системы и завершающееся летально Заражение человека происходит при
- 25. Развивающиеся страны (Индия, Шри Ланка, Южно-Африканская республика) эндемичны по собачьему бешенству. В развитых странах источником бешенства
- 26. В Украине за последние годы количество случаев бешенства у животных возросло в 20 раз. Ежегодно в
- 27. Ежегодно 55000 человек умирают от бешенства (в среднем 1 человек каждые 10 минут). Наибольшее количество смертей
- 28. Промывание раны или места контакта мылом и водой, с последующей обработкой спиртом или раствором йода. Наложение
- 29. Постконтактная специфическая профилактика бешенства В соответствии с рекомендациями ВОЗ проводится при контактах : возможно бешенное животное
- 30. Экстренна профилактика бешенства эффективна, если начата не позднее 14-го дня! Условный курс – это несколько инъекций,
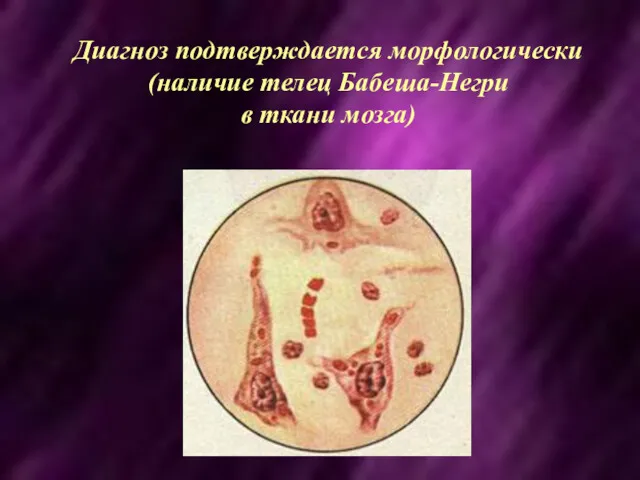
- 31. Диагноз подтверждается морфологически (наличие телец Бабеша-Негри в ткани мозга)
- 32. Постконтактная экстренная профилактика бешенства Эффективна, если начата не позднее 14-го дня от момента укуса !!! ВАКЦИНАЦИЯ
- 33. Экстренная (постконтактная) профилактика столбняка
- 34. Экстренная профилактика столбняка ПОКАЗАНА: при травмах с нарушением целостности кожных и слизистых покровов; при обморожениях и
- 35. Экстренная профилактика столбняка Минимальной защитной концентрацией антител в сыворотке крови (РПГА) является 0,1 МЕ/мл. При концентрации
- 36. Экстренная (постконтактная) профилактика Лайм-боррелиоза
- 37. Лайм-боррелиоз (иксодовый клещевой боррелиоз, болезнь Лайма) – природно-очаговое, трансмиссивное инфекционное заболевание, отличающееся большим полиморфизмом клинических проявлений,
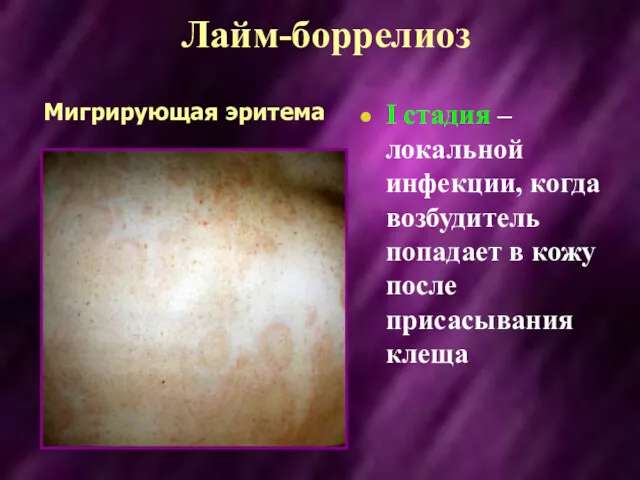
- 38. Лайм-боррелиоз I стадия – локальной инфекции, когда возбудитель попадает в кожу после присасывания клеща Мигрирующая эритема
- 39. Лайм-боррелиоз II стадия – дессиминация боррелий в различные органы (менингиты, полирадикулоневриты); III стадия – определяется персистенцией
- 40. Инфицирования Лайм-боррелиозом можно избежать при удалении клеща в течение 1 суток от момента его присасывания! удаление
- 42. Скачать презентацию




































 Рак легкого: есть ли перспективы снижения смертности
Рак легкого: есть ли перспективы снижения смертности Медицинская реабилитация при инфаркте миокарда
Медицинская реабилитация при инфаркте миокарда Методы исследования больных с патологией органов дыхания. Лекция №4
Методы исследования больных с патологией органов дыхания. Лекция №4 Острая остановка сердца (Лекция1)
Острая остановка сердца (Лекция1) Психиатриялық көмекті ұйымдастыру
Психиатриялық көмекті ұйымдастыру Новые европейские рекомендации по ФП 2016
Новые европейские рекомендации по ФП 2016 Методики лечения пульпита не сохраняющие жизнеспособность пульпы
Методики лечения пульпита не сохраняющие жизнеспособность пульпы фармакодинамика. Виды действия лекарственных средств
фармакодинамика. Виды действия лекарственных средств Санаторный этап реабилитации больных терапевтического профиля
Санаторный этап реабилитации больных терапевтического профиля Гинекологические аспекты заболеваний молочной железы
Гинекологические аспекты заболеваний молочной железы Хирургический инструментарий
Хирургический инструментарий Дистрофии как первый реактивный процесс в онтогенезе
Дистрофии как первый реактивный процесс в онтогенезе Отравления нитратами, нитритами и карбамидом
Отравления нитратами, нитритами и карбамидом Артериальная гипертензия при беременности
Артериальная гипертензия при беременности Созылмалы панкреатит. Муковисцидоз, ішектік форма. Этиология, патогенез. Диагностика.Емдеу әдістері
Созылмалы панкреатит. Муковисцидоз, ішектік форма. Этиология, патогенез. Диагностика.Емдеу әдістері Балалардың ауыз қуысыіның шырышты қабығының зең аурулары,cоның ішінде псевдомембранозды кандидоз молочница)
Балалардың ауыз қуысыіның шырышты қабығының зең аурулары,cоның ішінде псевдомембранозды кандидоз молочница) Новые возможности от компании Гален
Новые возможности от компании Гален Терапия. СД. Задача. Диагноз: гипертоническая болезнь 3 стадии
Терапия. СД. Задача. Диагноз: гипертоническая болезнь 3 стадии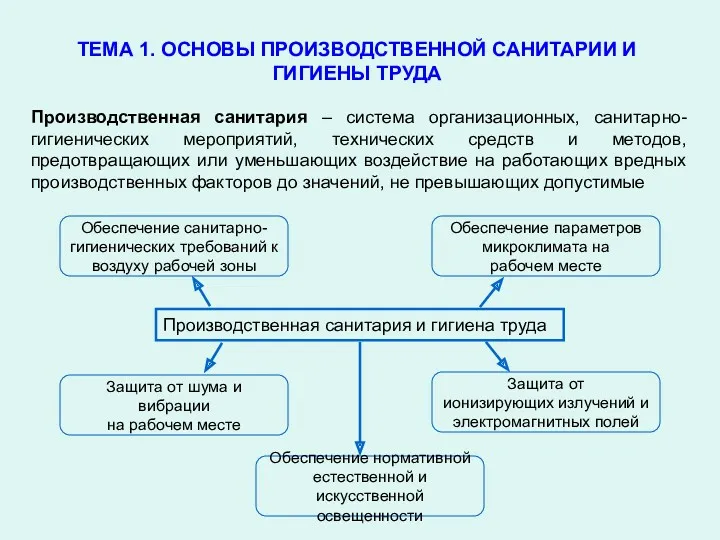 Основы производственной санитарии и гигиены труда
Основы производственной санитарии и гигиены труда Фибрилляция предсердий
Фибрилляция предсердий Гигиенические требования к окружающей среде в жилых и общественных зданиях
Гигиенические требования к окружающей среде в жилых и общественных зданиях Антибиотиктермен емдеудің резистенттілігінің мәселелері және оның шешу жолдары
Антибиотиктермен емдеудің резистенттілігінің мәселелері және оның шешу жолдары Наследственные заболевания. Прогерия
Наследственные заболевания. Прогерия Эндокринология. Диффузный токсический зоб. (Лекция 5)
Эндокринология. Диффузный токсический зоб. (Лекция 5) Helicobacter pylori
Helicobacter pylori Три метода лечение рака предстательной железы – за и против
Три метода лечение рака предстательной железы – за и против Современные методы диагностики и лечения гастрошизиса и эмбриональных грыж у детей
Современные методы диагностики и лечения гастрошизиса и эмбриональных грыж у детей Бруцеллез (мальта қызбасы)
Бруцеллез (мальта қызбасы)