Хроническая болезнь почек. Нефропротекция и лечение хронической почечной недостаточности презентация
Содержание
- 2. Что нового в определении понятия и классификации хронических болезней почек ? Рекомендуется пользоваться рекомендациями НПФ -
- 3. Что такое НПФ К/ДОКИ? В 1995г. В США учреждена группа экспертов, названная «Dialysis Outcome Quality Initiative»,
- 4. Но почему только при терминальной ХПН? В 1999 г. было признано, что ошибочно изучать лечение почечных
- 6. Цели К/ДОКИ Оптимизация и стандартизация и унификация приёмов диагностики, оценки тяжести и лечению хронических болезней почек
- 7. Зачем это надо? Разве в современной нефрологии нет этой информации? Нет ! Не только в разных
- 8. Продолжение Обобщается информация из всех диализных центров США. Обобщаются данные о маркерах нефропатий у населения США
- 9. Продолжение Разрабатываются методы профилактики и торможения прогрессирования хронических нефропатий. Разрабатывается единый подход к терминологии, критериям диагностики,
- 10. Болезнь почек считать хронической, если признаки болезни прослеживаются в течение 3-х месяцев и более. При скорости
- 11. Продолжение Понятие «хроническая болезнь почек» соответствует понятию «хроническая почечная недостаточность» (ХПН). Какие современные взгляды на классификацию
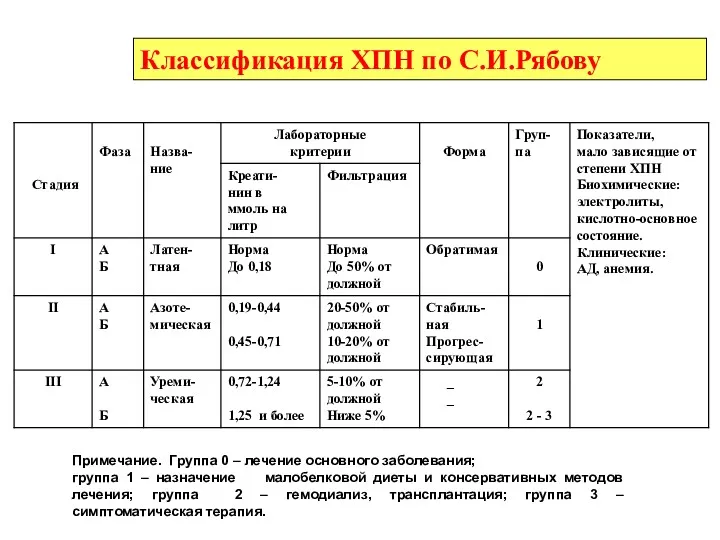
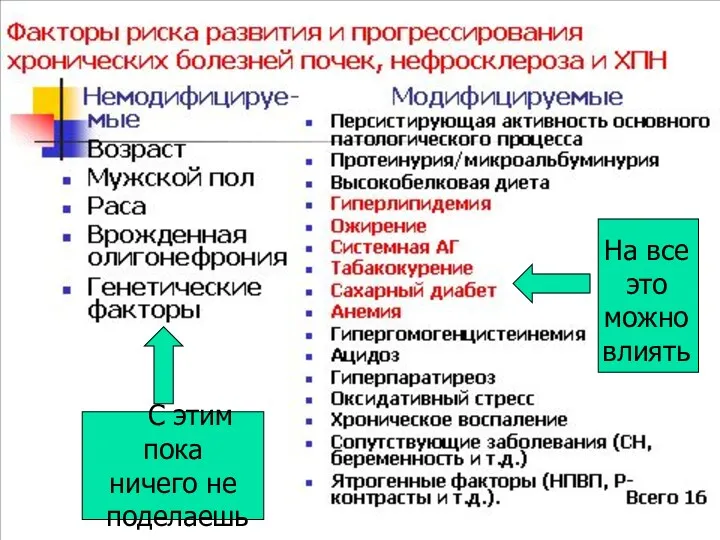
- 12. Классификация ХПН по С.И.Рябову Примечание. Группа 0 – лечение основного заболевания; группа 1 – назначение малобелковой
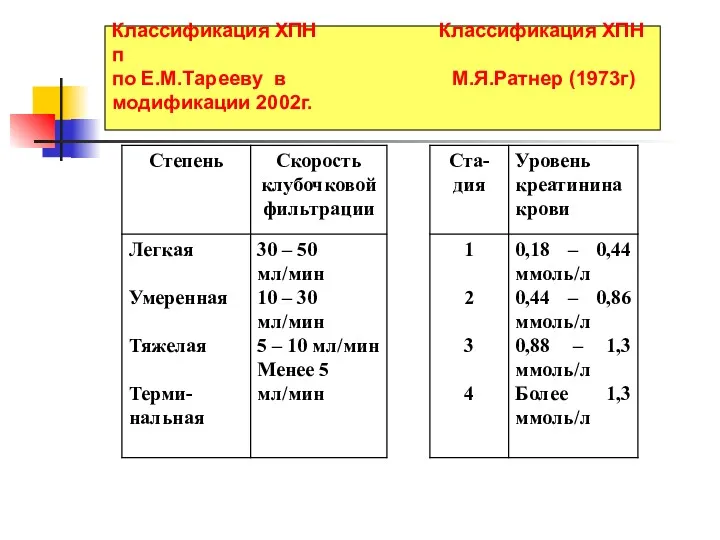
- 13. Классификация ХПН Классификация ХПН п по Е.М.Тарееву в М.Я.Ратнер (1973г) модификации 2002г. .
- 14. Классификация стадий хронических болезней почек(хпн) по НПФ- К/ДОКИ 1-я стадия – ХБП при полностью сохранной функции
- 15. Диагностика: маркеры повреждения почек Протеинурия (общий белок): Альбуминурия: Появление в моче микроальбуминов. Изменение мочевого осадка. СКФ
- 16. Как определить СКФ ? Уровень креатинина в сыворотке крови определяется СКФ, канальцевой секрецией, генерацией в организме
- 17. Продолжение Классический метод определения СКФ по клиренсу креатинина малонадёжен вследствие трудности точного определения минутного диуреза. Формула
- 18. Продолжение Формула MDRD (Modification of Diet in Renal Disease Study) СКФ = 6,09 х (креатинин сыворотки
- 19. Расчёт СКФ у детей 1. Формула Шварца (1976) КФ(мл/мин)=0,55 х рост креатинин сыворотки крови 2. Формула
- 20. Продолжение Расчётные методы определения СКФ не менее, а часто более надёжны, чем определения клиренса креатинина. Расчетные
- 21. Нефропротективная терапия при ХБП и лечение хронической почечной недостаточности Нефропротективная терапия – комплекс терапевтических методов, направленных
- 22. Что лежит в основе современных представлений о нефропротективной терапии и консервативном лечении ХПН ? Знание механизмов
- 23. Что происходит при прогрессировании ХБП? Снижается количество функционирующих нефронов Развивается нефросклероз Постепенно снижаются все функции почек
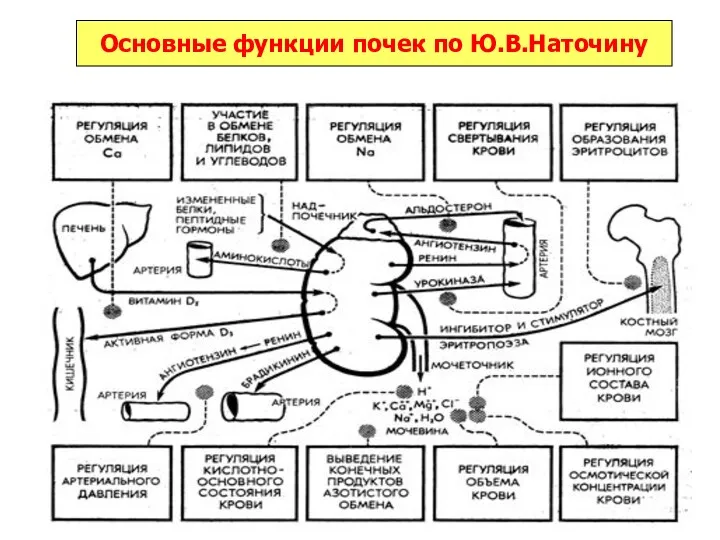
- 24. Основные функции почек по Ю.В.Наточину
- 25. Хроническая почечная недостаточность Клинические проявления уремического синдрома
- 26. Психо-неврологические нарушения
- 27. Уремическая интоксикация Понятие «уремические токсины» является собира-тельным. По-видимому, это преимущественно вещества со среднемолекулярной массой – от
- 28. Нарушения водно-электролитного обмена Происходит задержка выведения почками Nа. Иногда – при тубуло-интерстициальных болезнях почек – наблюдается
- 29. Нарушения КЩС - Характерен метаболический ацидоз вследствие потери способности экскретировать ионы Н+, а также в результате
- 30. Нарушения фосфорно-кальциевого обмена
- 31. АГ при ХПН Почечные АГ делятся на реноваскулярные и ренопаренхиматозные. Главные причины: 1) задержка выведения натрия,
- 32. Нарушения гемокоагуляции при ХПН - Из за уремической интоксикации развивается качественная неполноценность тромбоцитов, вследствие чего удлиняется
- 33. Эндокринные нарушения - Меняется как количество, так и действие практически всех гормонов. Наибольшее патогенетическое значение имеет
- 34. Иммунологические и инфекционные осложнения Развиваются при ХБП – 5 ст.; характерна абсолютная лимфопения, снижается фагоцитарная активность.
- 35. Метаболические нарушения Наблюдается сложный и многообразный комплекс нарушений, затрагивающий все виды обмена. - Белковый обмен: ретенция
- 36. Как лечить ХПН ? «Основной принцип лече-ния уремии – это уменьше-ние рабочей нагрузки почек, воздействие на
- 37. С этим пока ничего не поделаешь На все это можно влиять
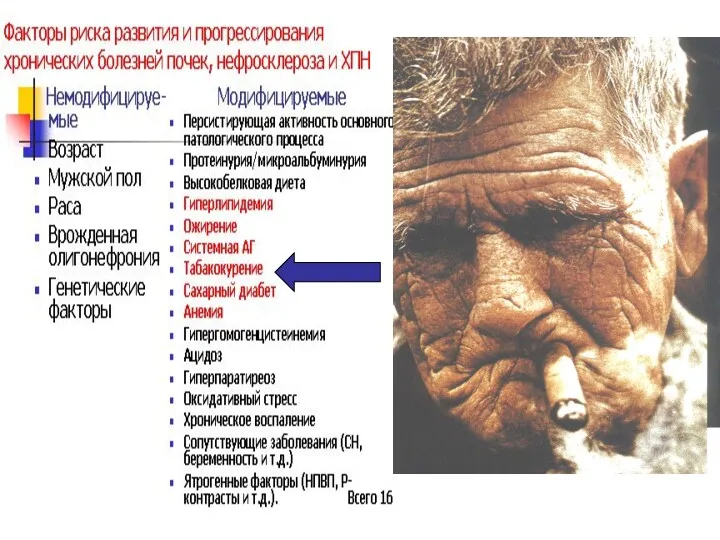
- 41. А от каких болезней у большинства американцев развивается ХПН?
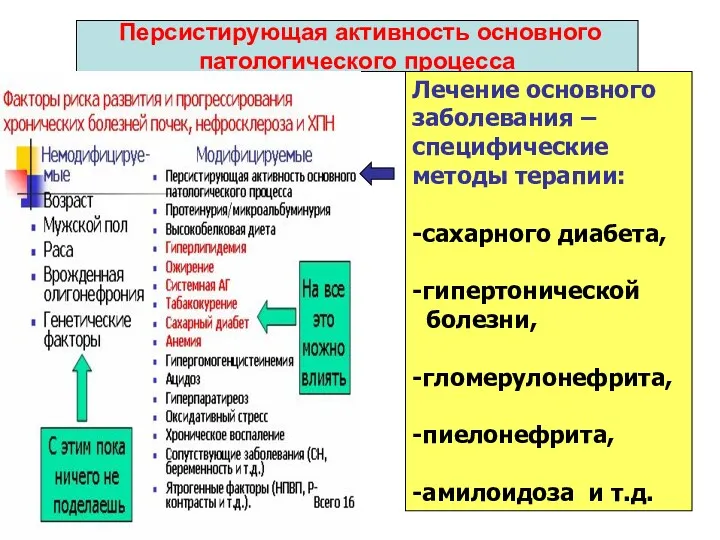
- 43. Персистирующая активность основного патологического процесса Лечение основного заболевания – специфические методы терапии: -сахарного диабета, -гипертонической болезни,
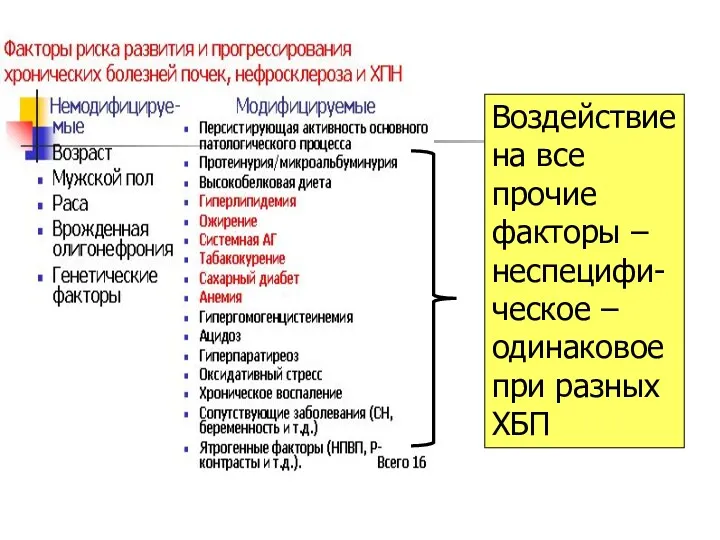
- 44. Воздействие на все прочие факторы – неспецифи-ческое – одинаковое при разных ХБП
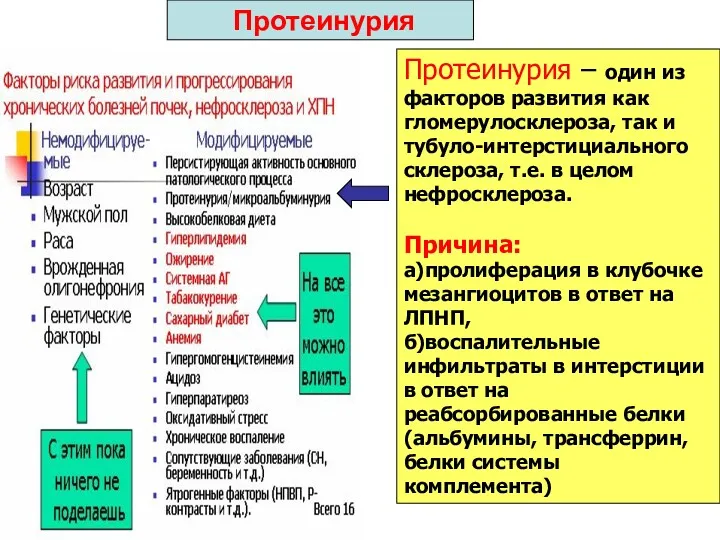
- 45. Протеинурия Протеинурия – один из факторов развития как гломерулосклероза, так и тубуло-интерстициального склероза, т.е. в целом
- 46. Как снизить протеинурию? Патогенетическая терапия ХБП (при ГН - стероиды, цитостатики, гепарин, курантил, пульс-терапия) В диете
- 47. Питание – это жизнь!
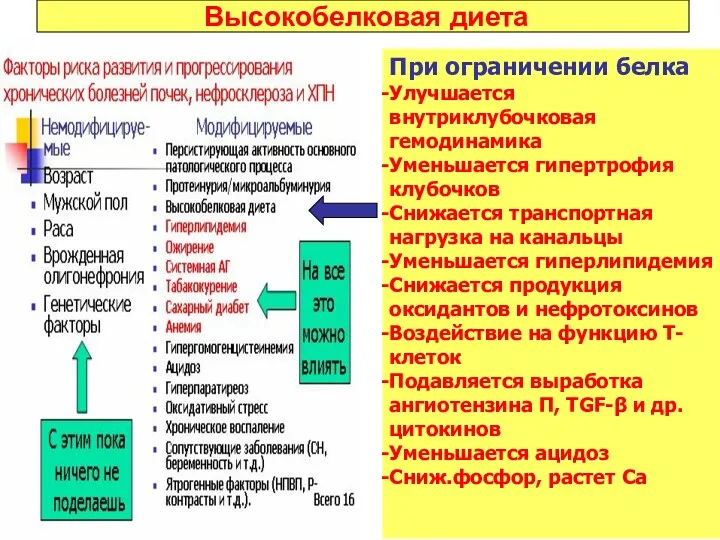
- 48. Высокобелковая диета При ограничении белка Улучшается внутриклубочковая гемодинамика Уменьшается гипертрофия клубочков Снижается транспортная нагрузка на канальцы
- 49. Количество белка в диете больных на разных стадиях ХБП ХБП-I 1,0 г/кг/сут. (в России это норма)
- 50. А сколько белка в разных продуктах? Содержание белка в г. на 100 г. Мясо – 23,0
- 51. Биологическая ценность белков Идеальный белок – 100 ЕД Молоко – 93 Яйца – 93 Говядина –
- 52. Как объяснить больному особенности его белкового рациона Для примера: при потреблении белка 1,2 г/кг/сутки (это высокобелковая
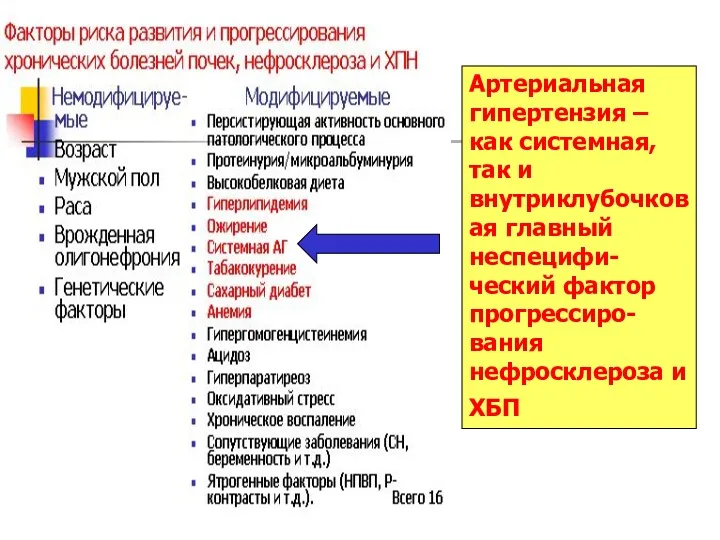
- 53. Артериальная гипертензия –как системная, так и внутриклубочковая главный неспецифи-ческий фактор прогрессиро-вания нефросклероза и ХБП
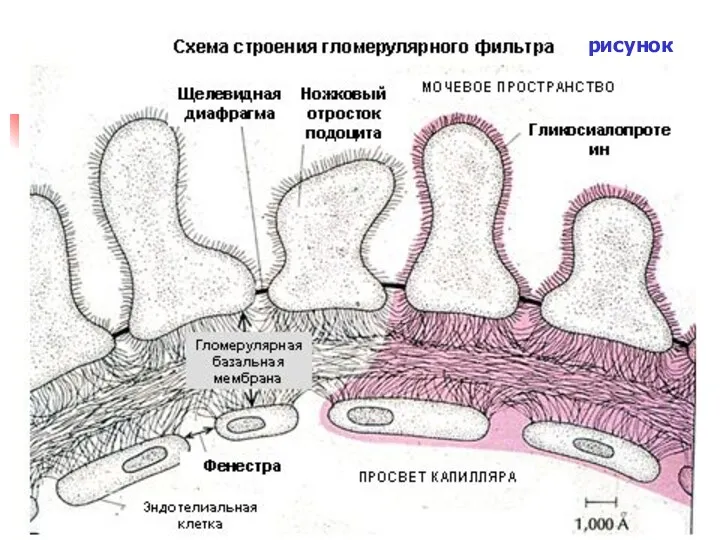
- 56. рисунок
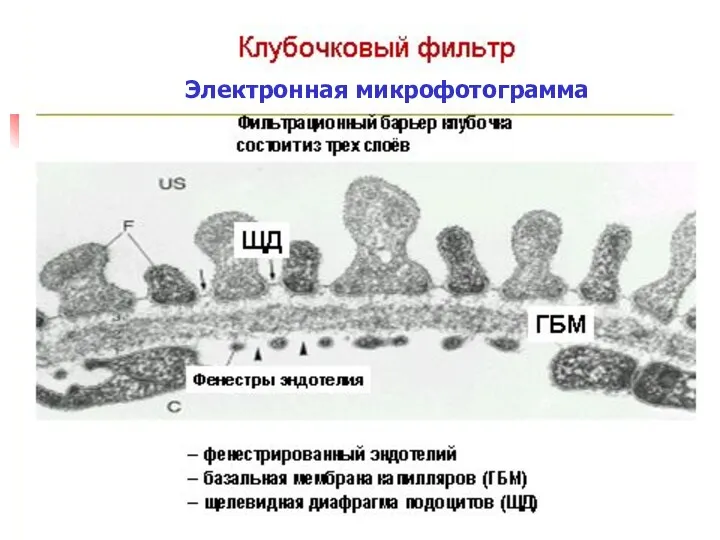
- 57. Электронная микрофотограмма
- 58. Ангиотензину - II принадлежит центральная роль в нарушении внутрипочечной гемодинамики, развитии пролиферативных и склеротических изменений. Как
- 62. Особенности применения ингибиторов АПФ при ХБП и ХПН Каптоприл, эналаприл, лизиноприл, трандоприл – элиминируются почками; при
- 63. Блокаторы рецепторов к АТ-2 - эффект как и у ингибиторов АПФ, но переносятся лучше Прямой ингибитор
- 64. Ожирение, особенно абдоминаль-ное, один из факторов риска развития нефроскле-роза
- 68. Гиперхоле-стеринемия –ведущий метаболичес-ки фактор развития нефроскле-роза и прогрессиро-вания ХБП
- 77. Сахарный диабет – основная причина развития хронической почечной недостаточ-ности
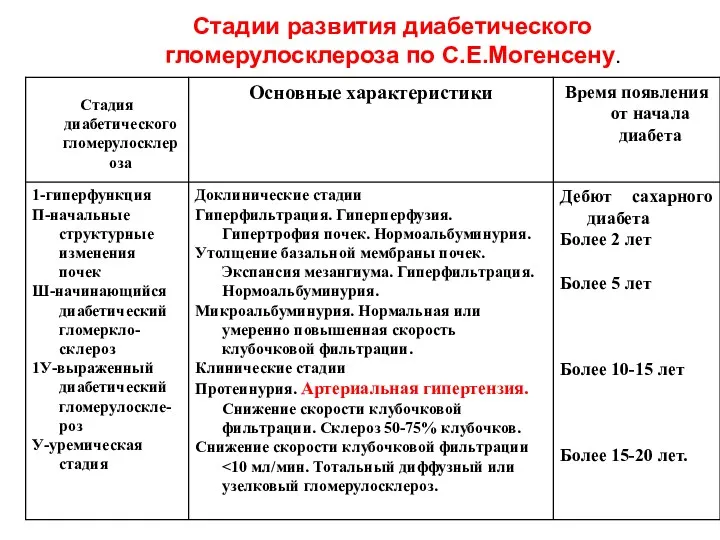
- 79. Стадии развития диабетического гломерулосклероза по С.Е.Могенсену.
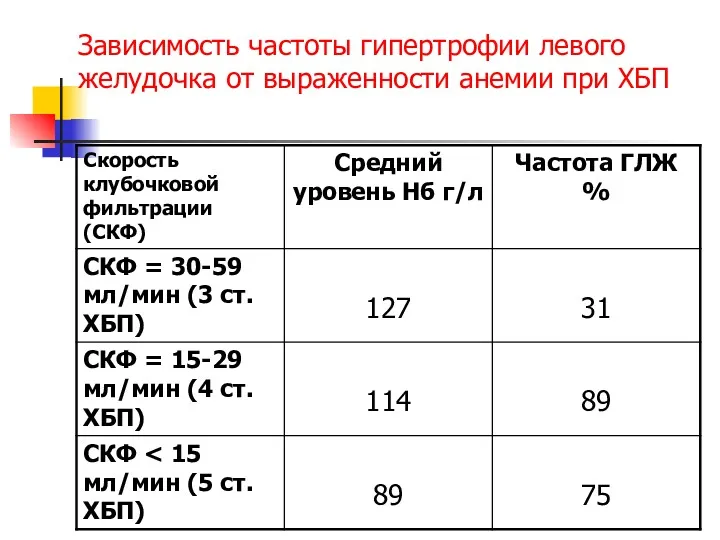
- 84. Анемия ведет к нарушению деятельности всех органов и систем, она одна из главных причин прогрессирования ХБП,
- 86. Зависимость частоты гипертрофии левого желудочка от выраженности анемии при ХБП
- 87. Антианемические эффекты эритропоэтина Быстрая нормализация числа эритроцитов, Нб и гематокрита Ранний признак эффективности – 2-3 кратное
- 88. Новый препарат – дарбэпоэтин-α – НСЭБ (Аранесп). Длительного действия, ввод. 1 раз в 2 недели.
- 89. Показания к лечению эритропоэтинами Впервые выявленное снижение Нб ≤12г/дл., развив. задолго до наступления ХБП - 5
- 90. Противопоказания к лечению эритропоэтинами Неконтролируемая АГ Непереносимость препарата Гиперчувствительность к чужеродному белку Высокий риск тромбозов (у
- 91. Лечение эритропоэтинами В додиализном периоде лечения анемии при ХПН они вводятся внутримышечно или подкожно (последний метод
- 92. Одновременное лечение препаратами железа Препараты железа в виде солей глюконата (12% элементарного железа), сульфата (20% элементарного
- 93. Осложнения лечения эритропоэтинами Основными осложнениями ЭПО-терапии являются артериальная гипертензия (20-24%), гриппоподобный синдром (15%), местные кожные реакции
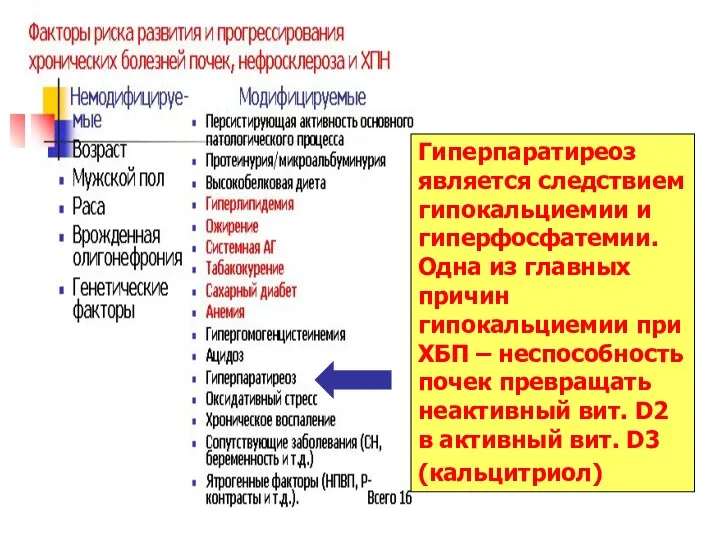
- 94. Гиперпаратиреоз является следствием гипокальциемии и гиперфосфатемии. Одна из главных причин гипокальциемии при ХБП – неспособность почек
- 95. Паратгормон – универсальный почечный токсин Индуцированный паратгормоном вторичный гиперпаратиреоз приводит к: Ренальной остеодистрофии Гипертриглицеридемии Усугублению анемии
- 96. Лечение вторичного гиперпаратиреоза при ХБП Ограничение или исключение продуктов, богатых фосфатами: молочные продукты, белковые продукты, хлеб
- 97. Лечение вторичного гиперпаратиреоза при ХБП Медикаментозная терапия: самый часто применяемый в России препарат – альфакальцитриол (этальфа)
- 98. Лечение вторичного гиперпаратиреоза при ХБП Но есть данные, свидетельствующие о том, что: Не следует назначать в
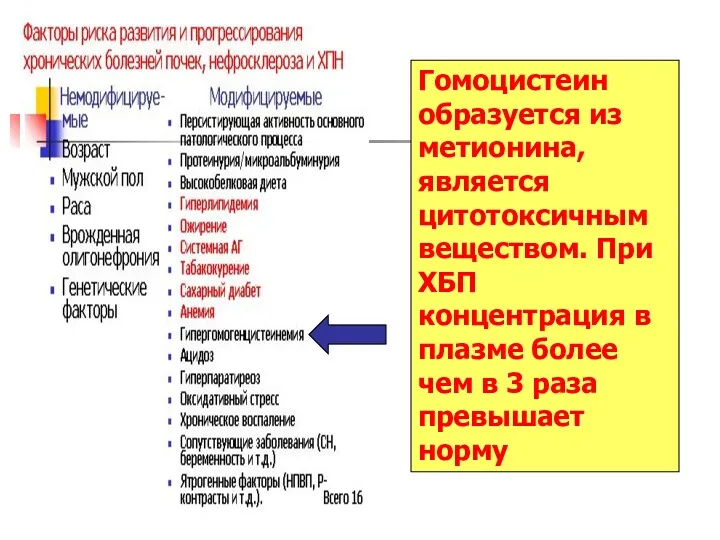
- 99. Гомоцистеин образуется из метионина, является цитотоксичным веществом. При ХБП концентрация в плазме более чем в 3
- 100. Причины гипергомоцистеинемии - Недостаток фермента цистатионин-β синтетазы - Снижение катаболизма в клетках вследствие недостаточного реметилирования до
- 101. Некоторые патогенные эффекты гипергомоцистеинемии Повышает плотность сосудистой стенки Является фактором риска развития атеросклероза и тромбоэмболических осложнений
- 102. Как лечить гипергомоцистеинемию? Главный способ – назначение фолиевой кислоты в дозах 5 – 15 мг/сут. Сочетать
- 103. Вернемся к кардио-ренальному континууму
- 106. Скачать презентацию



















































































 Көз және ЛОР ағзаларының зақымдалуы кезінде шұғыл медициналық көмек көрсету алгоритм
Көз және ЛОР ағзаларының зақымдалуы кезінде шұғыл медициналық көмек көрсету алгоритм ЖЕЛТУХИ.англ
ЖЕЛТУХИ.англ Жартылай пластиналы протезбен ортопедиялық емдеу. 4-ші клиникалық кезеңі
Жартылай пластиналы протезбен ортопедиялық емдеу. 4-ші клиникалық кезеңі Остеология
Остеология Аномальные маточные кровотечения и нейроэндокринные синдромы в гинекологии
Аномальные маточные кровотечения и нейроэндокринные синдромы в гинекологии Диагностика вирусных инфекций
Диагностика вирусных инфекций Трофобластические опухоли матки
Трофобластические опухоли матки Отравление животных цианистыми соединениями
Отравление животных цианистыми соединениями Средства для наркоза. Снотворные средства. Спирт этиловый
Средства для наркоза. Снотворные средства. Спирт этиловый Острая церебральная недостаточность
Острая церебральная недостаточность Анатомо-физиологические основы массажа
Анатомо-физиологические основы массажа Амбулатория жағдайында өкпелік гипертензия кезіндегі рационалды дифференциалды диагностика алгоритмі
Амбулатория жағдайында өкпелік гипертензия кезіндегі рационалды дифференциалды диагностика алгоритмі Первая помощь при укусах насекомых и домашних животных
Первая помощь при укусах насекомых и домашних животных Проблемы систематических и случайных ошибок в доказтельной медицине
Проблемы систематических и случайных ошибок в доказтельной медицине Медицинская паллиативная помощь взрослому населению в Республике Беларусь
Медицинская паллиативная помощь взрослому населению в Республике Беларусь Анатомия человека
Анатомия человека Влияние музыки на человека
Влияние музыки на человека Гериатрические аспекты заболеваний опорно-двигательного аппарата
Гериатрические аспекты заболеваний опорно-двигательного аппарата Температура тела человека и терморегуляция. Лекция № 21
Температура тела человека и терморегуляция. Лекция № 21 Контрольная работа по физической культуре для студентов ПФУ очной формы обучения
Контрольная работа по физической культуре для студентов ПФУ очной формы обучения Рухова активність - основа фізичного здоров’я
Рухова активність - основа фізичного здоров’я Фармакоэкономика негіздері. Формулярлы комитетінің негізгі қызметі мен мақсаттары
Фармакоэкономика негіздері. Формулярлы комитетінің негізгі қызметі мен мақсаттары Доброкачественная гиперплазия предстательной железы
Доброкачественная гиперплазия предстательной железы Шизофрения
Шизофрения Современные способы эхокардиографической оценки аортального стеноза
Современные способы эхокардиографической оценки аортального стеноза Контагиозный моллюск
Контагиозный моллюск Сульфаниламидные препараты
Сульфаниламидные препараты Загальна етіологія і патогенез
Загальна етіологія і патогенез