Содержание
- 2. Эпидемиология СН в Российской Федерации У 4/5 всех больных с СН в России это заболевание ассоциируется
- 3. Определение ХСН «Патофизиологический синдром, при котором в результате того или иного заболевания сердечно-сосудистой системы происходит снижение
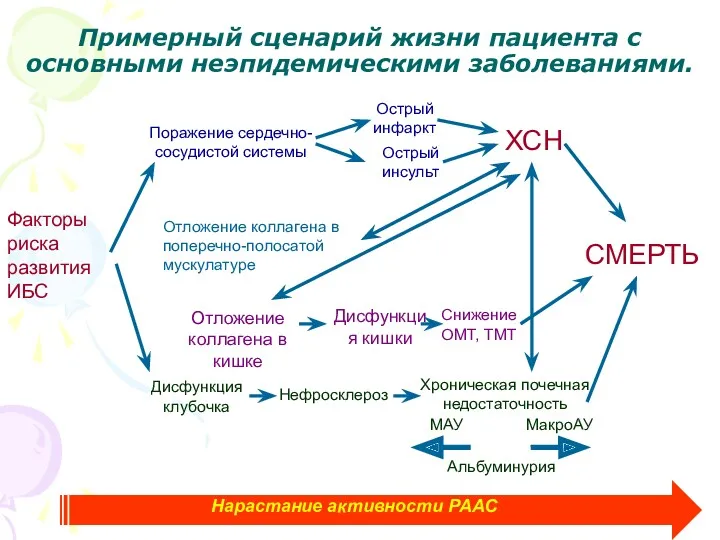
- 4. Факторы риска развития ИБС Примерный сценарий жизни пациента с основными неэпидемическими заболеваниями. Поражение сердечно-сосудистой системы Острый
- 5. Определение ХСН ХСН представляет собой заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности,
- 6. Принципы диагностики ХСН Постановка диагноза ХСН возможна при наличии 2-х ключевых критериев: Характерных симптомов СН (главным
- 7. Причины и факторы развития ХСН Причины: ИБС (ИМ) (у 60-70% стационарных больных) У лиц старше 60
- 8. Критерии, используемые при определении диагноза ХСН I. Характерные симптомы (жалобы больного): Одышка (от незначительной до удушья)
- 9. Критерии, используемые при определении диагноза ХСН II. Клинические признаки (данные физикального обследования): Застой в легких (хрипы,
- 10. Критерии, используемые при определении диагноза ХСН III. Объективные признаки дисфункции сердца: ЭКГ, рентгенография грудной клетки Систолическая
- 11. лабораторная диагностика ХСН Стандартный диагностический набор лабораторных исследований у пациента с СН должен включать определение следующих
- 12. Инструментальная диагностика ХСН Электрокардиография: признаки рубцового поражения миокарда, блокада левой ножки п.Гиса при ИБС, как предикторы
- 13. Эхокардиография (ЭхоКГ) позволяет решить главную диагностическую задачу – уточнить сам факт дисфункции и её характер, а
- 14. Инструментальная и лабораторная диагностика ХСН Другие методы: Чреспищеводная ЭхоКГ Стресс-ЭхоКГ Радиоизотопные методы МРТ Оценка функции легких
- 15. Классификация ХСН (ОССН, 2002 год) Стадии ХСН (не меняются на фоне лечения): I стадия – начальная
- 16. Классификация ХСН (ОССН, 2001 год) Стадии ХСН (не меняются на фоне лечения): II Б стадия –
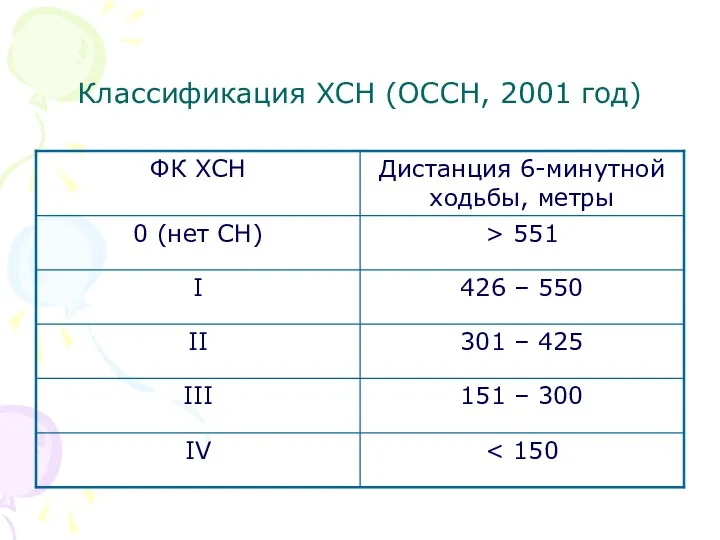
- 17. Классификация ХСН (ОССН, 2001 год) Функциональные классы ХСН (могут измениться на фоне лечения): I ФК –
- 18. Классификация ХСН (ОССН, 2001 год) Функциональные классы ХСН (могут измениться на фоне лечения): III ФК –
- 19. Классификация ХСН (ОССН, 2001 год)
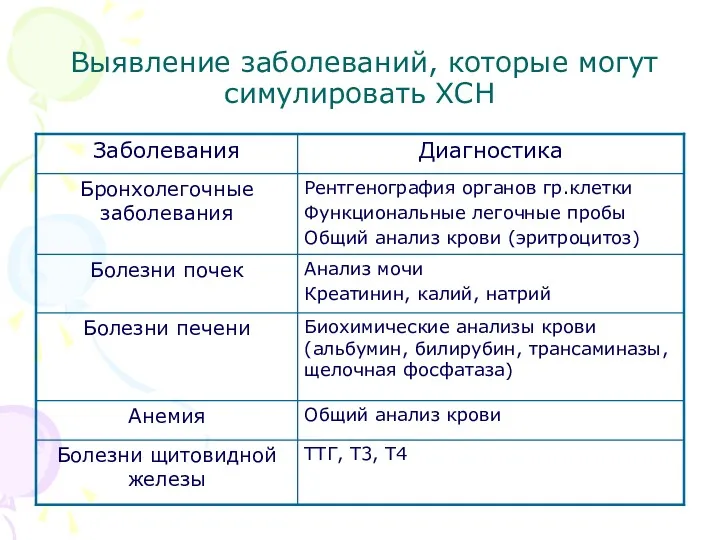
- 20. Выявление заболеваний, которые могут симулировать ХСН
- 21. Лечение ХСН Цели: Устранение симптомов ХСН Замедление прогрессирования болезни путем защиты органов мишеней (мозг, сердце, почки,
- 22. Лечение ХСН Пути достижения поставленных целей при лечении декомпенсации: Диета Режим физической активности Психологическая реабилитация, организация
- 23. Лечение ХСН Общие мероприятия, рекомендуемые больным: Обучение больного и его ближайших родственников Регулярное измерение массы тела
- 24. Лечение ХСН Общие мероприятия, рекомендуемые больным: Прекращение курения Ежедневные физические упражнения, если они не вызывают усиления
- 25. Лечение ХСН Основные препараты для лечения ХСН: Ингибиторы АПФ (АРА II) Бета-адреноблокаторы Диуретики Сердечные гликозиды (дигоксин)
- 26. Лечение ХСН Вспомогательные препараты для лечения ХСН: ПВД (периферические вазодилататоры) БМКК (блокаторы Са каналов) Антиаритмики (амиодарон)
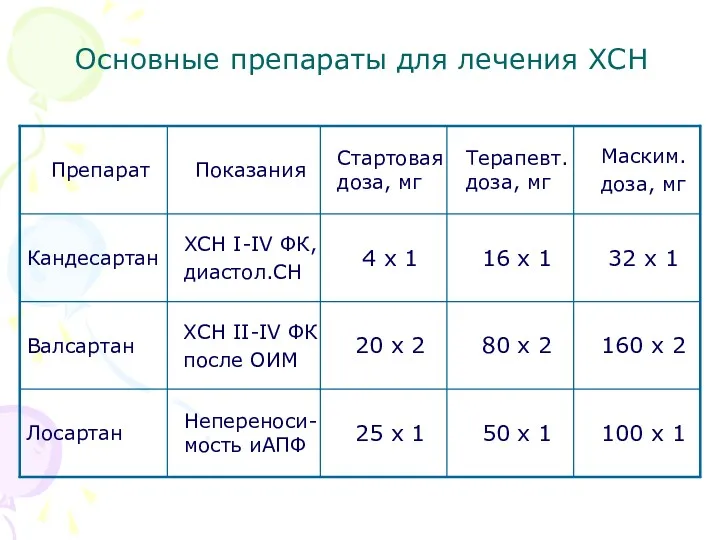
- 27. Основные препараты для лечения ХСН Ингибиторы АПФ Показаны всем больным с ХСН независимо от этиологии, стадии
- 28. Основные препараты для лечения ХСН Ингибиторы АПФ. Правила назначения Терапия иАПФ не показана больным с исходным
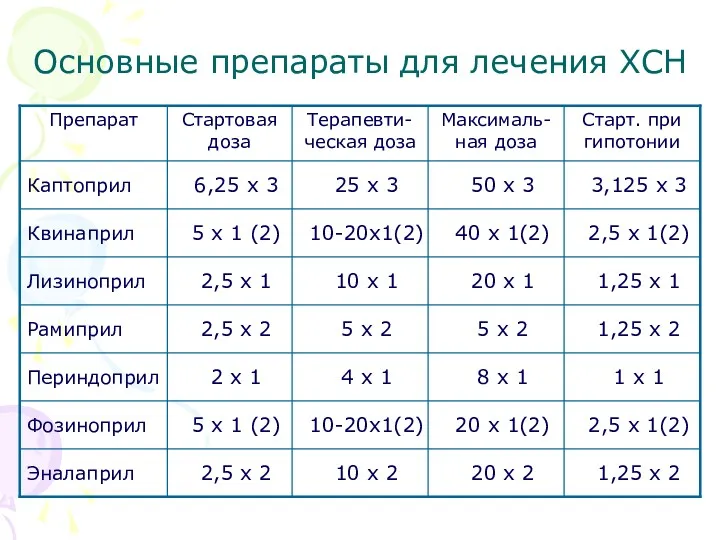
- 29. Основные препараты для лечения ХСН
- 30. Основные препараты для лечения ХСН Антагонисты рецепторов ангиотензина II (АРА): Несомненно доказан при ХСН эффект 3-х
- 31. Основные препараты для лечения ХСН
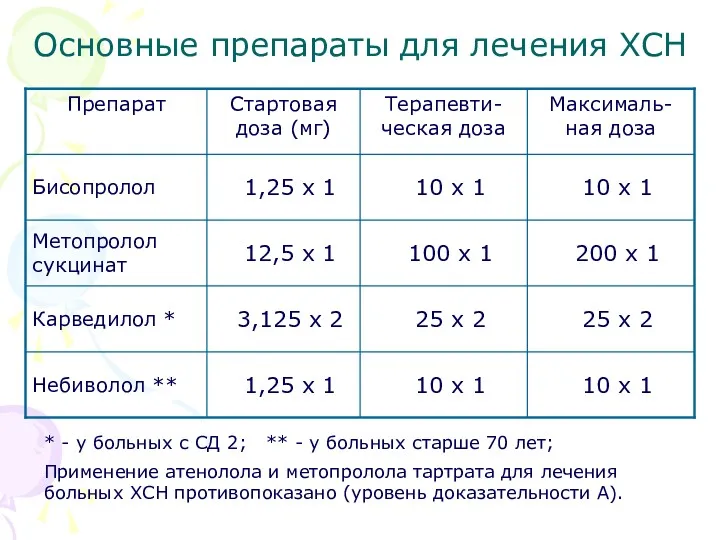
- 32. Основные препараты для лечения ХСН Бета-адреноблокаторы (БАБ) Со II А стадии должны назначаться всем больным с
- 33. Основные препараты для лечения ХСН Бета-адреноблокаторы (БАБ) Начало терапии с 1/8 средней терапевтической дозы. В первые
- 34. Основные препараты для лечения ХСН * - у больных с СД 2; ** - у больных
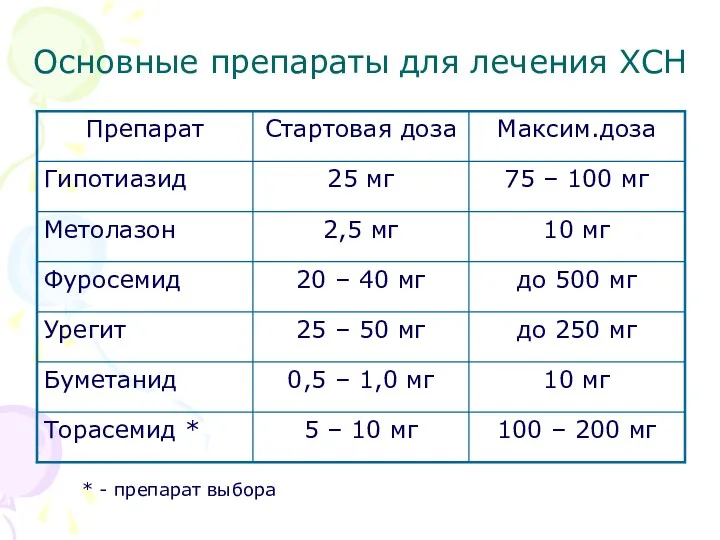
- 35. Основные препараты для лечения ХСН Диуретические (мочегонные) средства Должны назначаться лишь больным с ХСН, имеющим клинические
- 36. Основные препараты для лечения ХСН * - препарат выбора
- 37. Основные препараты для лечения ХСН Алгоритм назначения диуретиков I ФК – не лечить мочегонными II ФК
- 38. Основные препараты для лечения ХСН Дигоксин – 2006 г.: Даже у больных с ХСН I-IIА стадией
- 40. Скачать презентацию






























 ВИЧ-инфекция
ВИЧ-инфекция Опухоли
Опухоли Задержка полового созревания центрального генеза
Задержка полового созревания центрального генеза Гигиена полости рта
Гигиена полости рта Симуляционный курс по неотложным состояниям
Симуляционный курс по неотложным состояниям Балалар мен жасөспірімдер денсаулығын сипаттайтын жағдайлардың көрсеткіштері. (Дәріс 7)
Балалар мен жасөспірімдер денсаулығын сипаттайтын жағдайлардың көрсеткіштері. (Дәріс 7) Бет- жақ аймағындағы лимфа жүйесі
Бет- жақ аймағындағы лимфа жүйесі Первая помощь при пищевом отравлении
Первая помощь при пищевом отравлении Методика снятия оттиска
Методика снятия оттиска Электрофизиологические методы исследования головного мозга
Электрофизиологические методы исследования головного мозга Genetic councling and prenatal diagnosis
Genetic councling and prenatal diagnosis Сестринская деятельность и сестринский уход в реабилитации пациентов с патологией дыхательной системы
Сестринская деятельность и сестринский уход в реабилитации пациентов с патологией дыхательной системы Кровь и группы крови
Кровь и группы крови Деструктивные формы туберкулеза легких
Деструктивные формы туберкулеза легких Модуль управления стереотаксическим манипулятором
Модуль управления стереотаксическим манипулятором Плоскостопие. Виды плоскостопия
Плоскостопие. Виды плоскостопия Холера - острая кишечная антропонозная инфекция
Холера - острая кишечная антропонозная инфекция Медициналық көмектің сапасы
Медициналық көмектің сапасы 57 Негізгі жұқпалы аурулар. Улану, интоксикация және олардың алдын алу
57 Негізгі жұқпалы аурулар. Улану, интоксикация және олардың алдын алу Типичные и атипичные резекции печени
Типичные и атипичные резекции печени Беременность и артериальная гипотония
Беременность и артериальная гипотония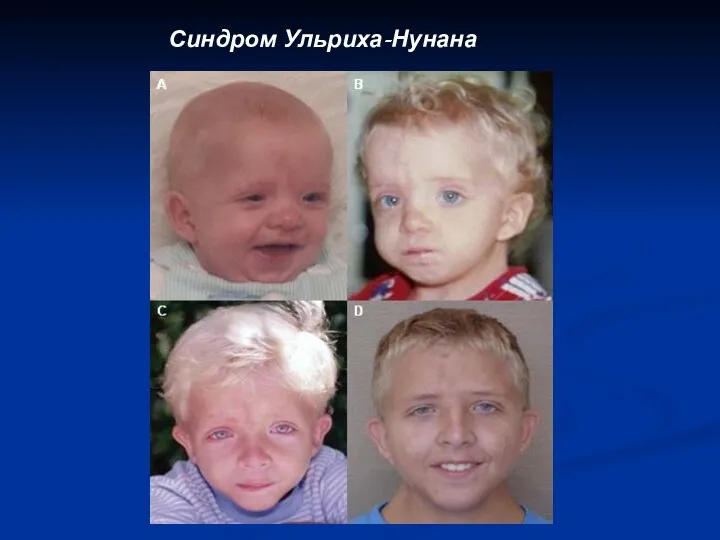 Синдром Ульриха-Нунана
Синдром Ульриха-Нунана Паразитические инфузории и споровики
Паразитические инфузории и споровики Сестринский уход за пациентами с пупочными грыжами
Сестринский уход за пациентами с пупочными грыжами 29 сентября - Всемирный день сердца
29 сентября - Всемирный день сердца Кафедра оперативной хирургии и топографической анатомии
Кафедра оперативной хирургии и топографической анатомии Дисфункция плаценты. Дистресс плода. Задержка роста плода
Дисфункция плаценты. Дистресс плода. Задержка роста плода Healthcare digital transformation
Healthcare digital transformation