Содержание
- 2. Классификация лейкозов Острые: Миелоидные Лимфоидные 2. Хронические
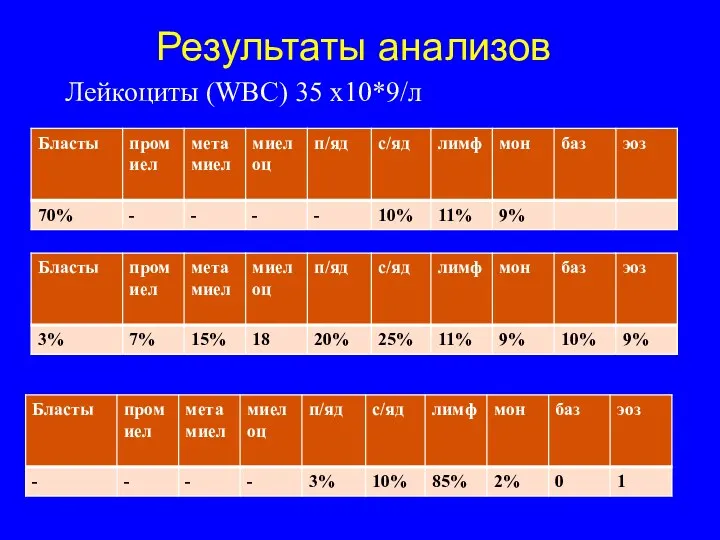
- 3. Результаты анализов Лейкоциты (WBC) 35 х10*9/л
- 4. Классификация лейкозов
- 5. Лейкозы Хронические миелопролиферативные заболевания: Хронический миелолейкоз Хронический нейтрофильный лейкоз Хронический эозинофильный лейкоз Идиопатический миелофиброз Истинная полицитемия
- 6. Лейкозы 2. Хронические лимфопролиферативные заболевания: Хронический лимфолейкоз Лимфома Ходжкина Неходжкинские лимфомы Парапротеинемические гемобластозы
- 7. КЛАССИФИКАЦИЯ МИЕЛОПРОЛИФЕРАТИВНЫХ ЗАБОЛЕВАНИЙ (ВОЗ, 2008 г.) Острый миелоидный лейкоз (AML) Миелодиспластический синдром (MDS) Миелопролиферативные неоплазии (MPN)
- 8. Хронический миелолейкоз, BCR‐ABL1 позитивный Хронический нейтрофильный лейкоз Истинная полицитемия Первичный миелофиброз Эссенциальная тромбоцитемия Хронический эозинофильный лейкоз,
- 9. Хронический миеломоноцитарный лейкоз (ХММЛ) Атипичный хронический миелолейкоз (аХМЛ) Ювенильный миеломоноцитарный лейкоз (ЮММЛ) Миелодиспластические/миелопролиферативные заболевания неклассифицируемые Миелодиспластические/миелопролиферативные
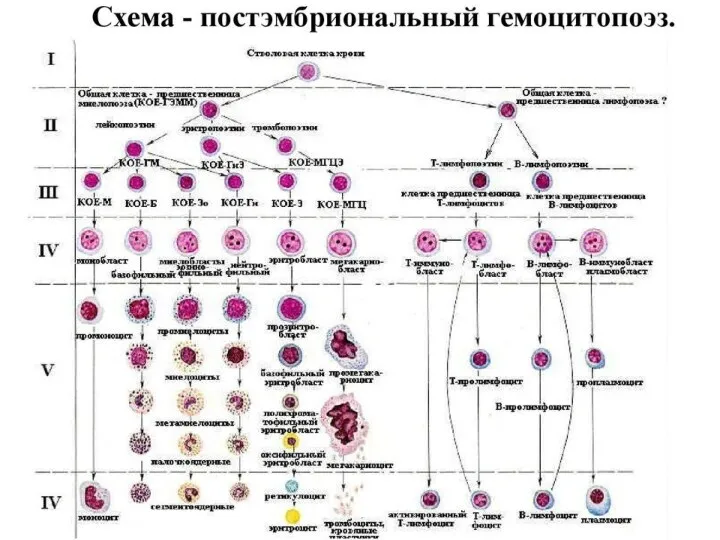
- 10. Хронический миелолейкоз (ХМЛ) ХМЛ пролиферативное заболевание, возникающее на уровне стволовой клетки гемопоэза характеризуется четкими клиническими характеристиками
- 11. Эпидемиология ХМЛ Заболеваемость ХМЛ - 1,5 - 2 чел. на 100 000 населения Средний возраст заболевших
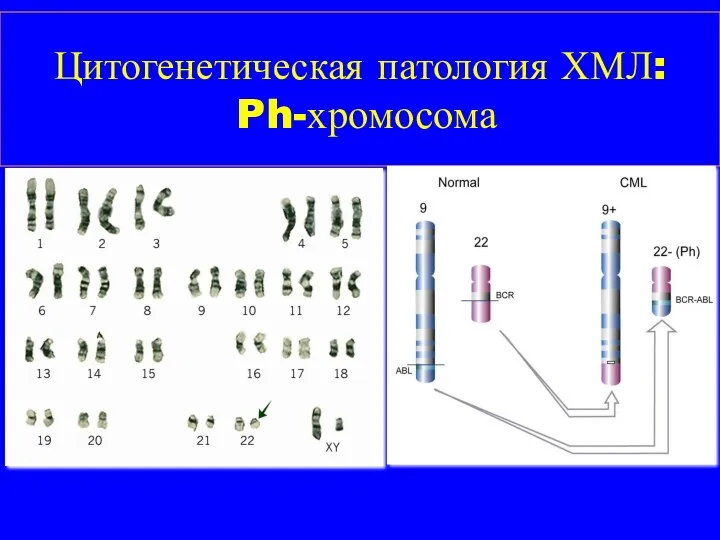
- 12. Цитогенетическая патология ХМЛ: Ph-хромосома
- 13. BCR-ABL и c-ABL С-abl - нормальная тирозин киназа регулирует пролиферацию и апоптоз bcr - abl -
- 14. Клиническая картина ХМЛ Симптомы - Слабость - Потеря веса, анорексия - Тяжесть в животе При осмотре
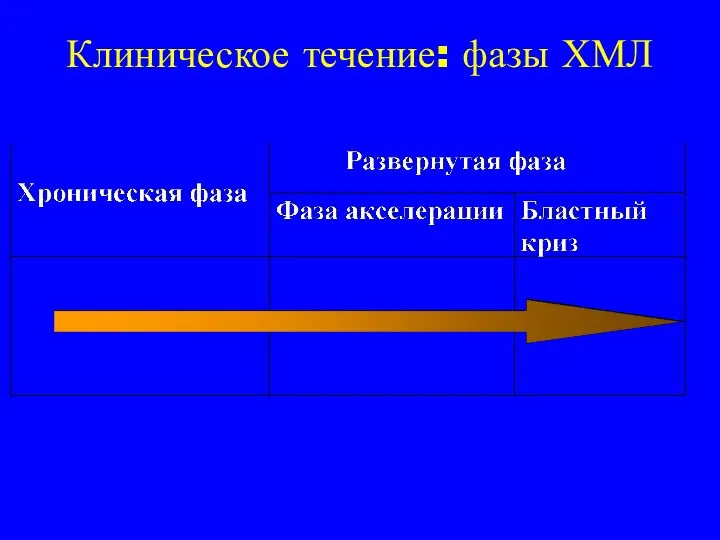
- 15. Клиническое течение: фазы ХМЛ
- 16. Фаза акселерации Критерии ВОЗ •бласты в к/м или крови10-19% •базофилы в крови > 20% •Тромбоцитопения, не
- 17. Бластный криз Критерии ВОЗ •Уровень бластных клеток в к/м или крови>20% •Экстрамедуллярные инфильтраты бластных клеток •Крупные
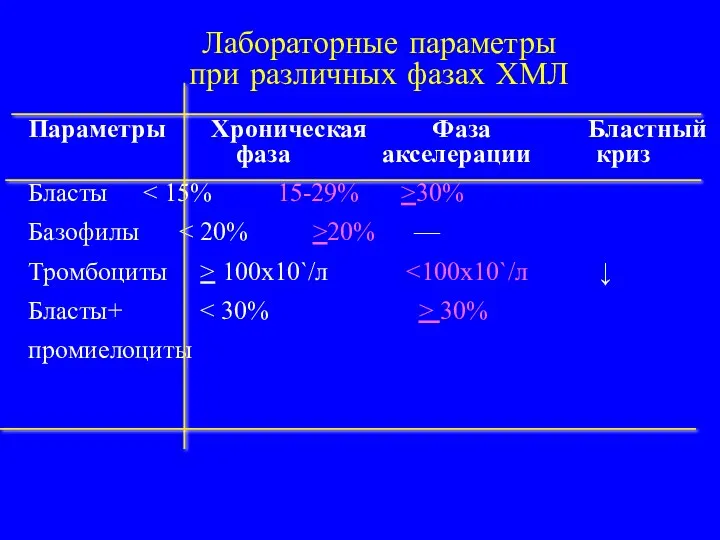
- 18. Лабораторные параметры при различных фазах ХМЛ Параметры Хроническая Фаза Бластный фаза акселерации криз Бласты 30% Базофилы
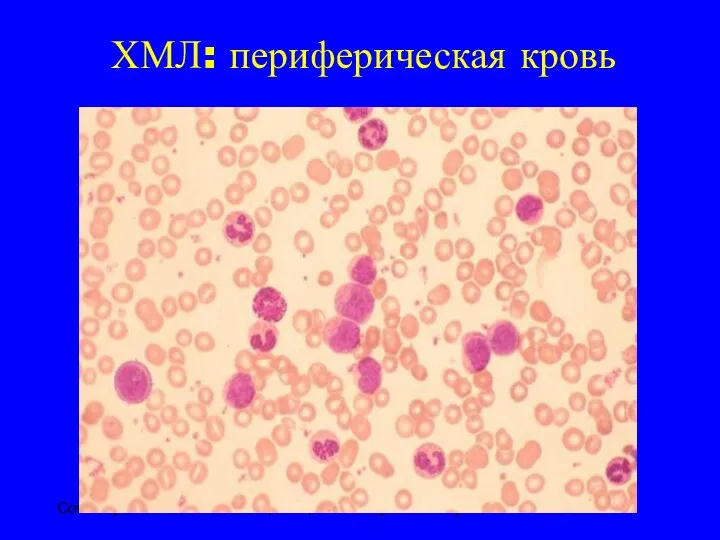
- 19. ХМЛ: периферическая кровь Courtesy of John K. Choi, MD, PhD, University of Pennsylvania.
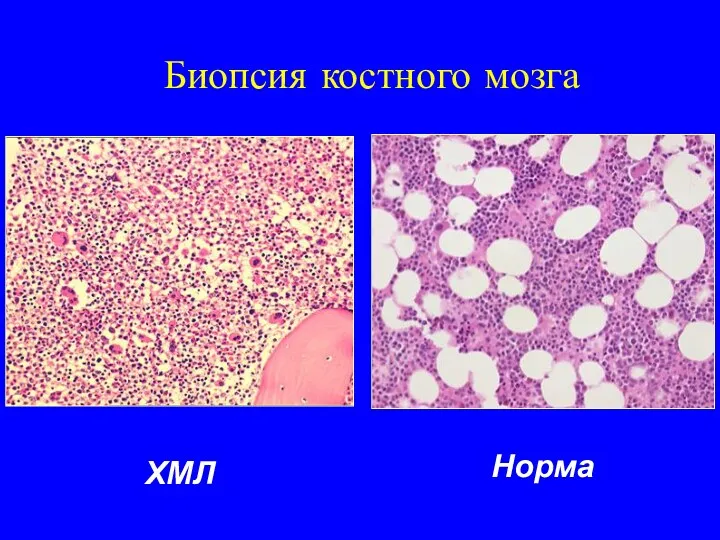
- 20. Биопсия костного мозга ХМЛ Норма
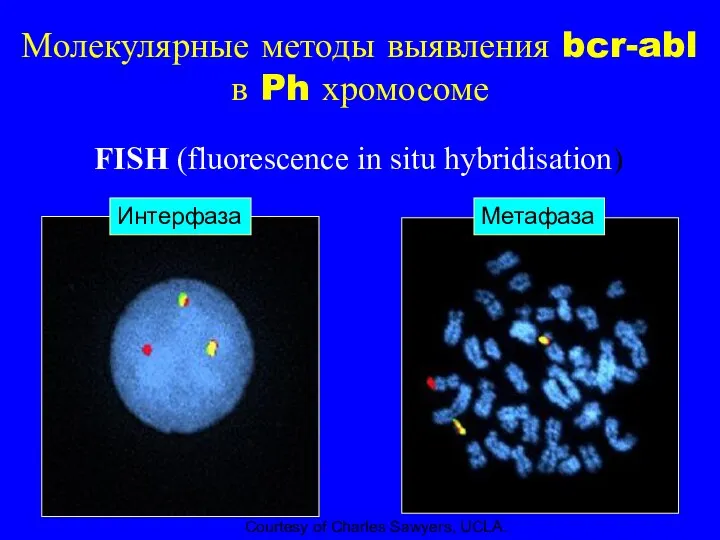
- 21. Методы диагностики ХМЛ Стандартная цитогенетика FISH PCR (Полимеразная цепная реакция)
- 22. Молекулярные методы выявления bcr-abl в Ph хромосоме FISH (fluorescence in situ hybridisation) Courtesy of Charles Sawyers,
- 23. Исходные прогностические факторы Sokal and al (1984): 0,0116× (возраст в годах – 43,4)+ 0,0345× (селезенка –
- 24. Исходные прогностические факторы Hasford at al (1998)/EURO: 0,666, если возраст ≥50 лет + (0,042× селезенка)+ 1,0956,
- 25. Исходные прогностические факторы EUTOS (2011): 4× (селезенка)+ 7хбазофилы. Риск: > 87– высокий; «селезенка» – размер селезенки
- 26. Задачи терапии ХМЛ и критерии ответа на терапию Гематологический ответ Цитогенетический ответ (%Ph+ клеток) -отсутствие (более
- 27. Молекулярный ответ Большой молекулярный ответ (БМО): BCR-ABL ≤ 0.1% IS (по международной шкале) ПМО (ELN 2009)
- 28. Лечение ХМЛ Химиотерапия (гидроксимочевина, бусульфан) Интерферон-альфа Аллогенная трансплантация стволовых клеток Ингибитор тирозинкиназ 1-го поколения (иматиниб) Ингибиторы
- 29. Рекомендации по лечению 1я линия терапии: -иматиниб (гливек, филахромин, гемфатиниб) 400 мг в сутки - нилотиниб
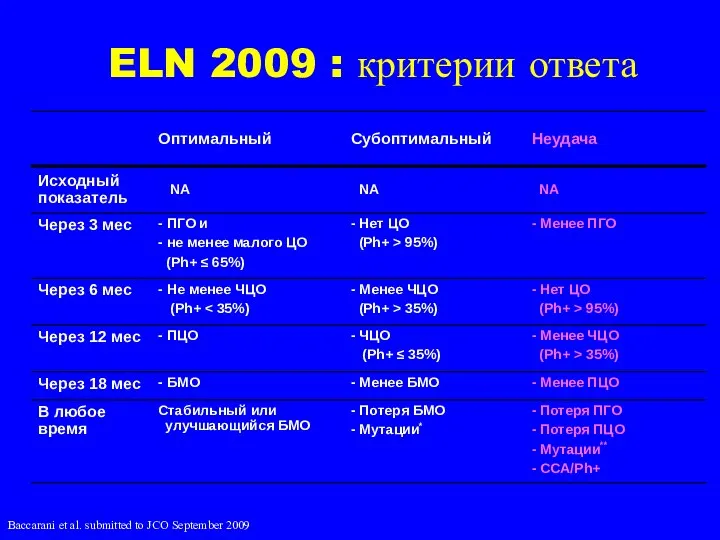
- 30. ELN 2009 : критерии ответа Baccarani et al. submitted to JCO September 2009
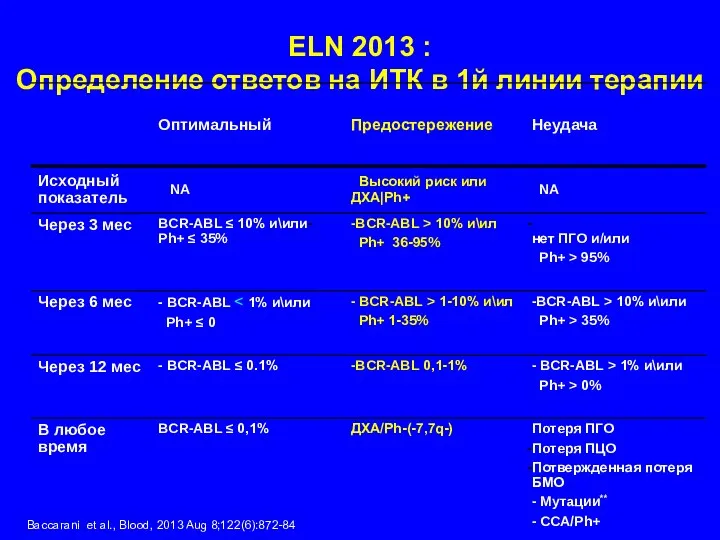
- 31. ELN 2013 : Определение ответов на ИТК в 1й линии терапии Вассагаni et al., Blood, 2013
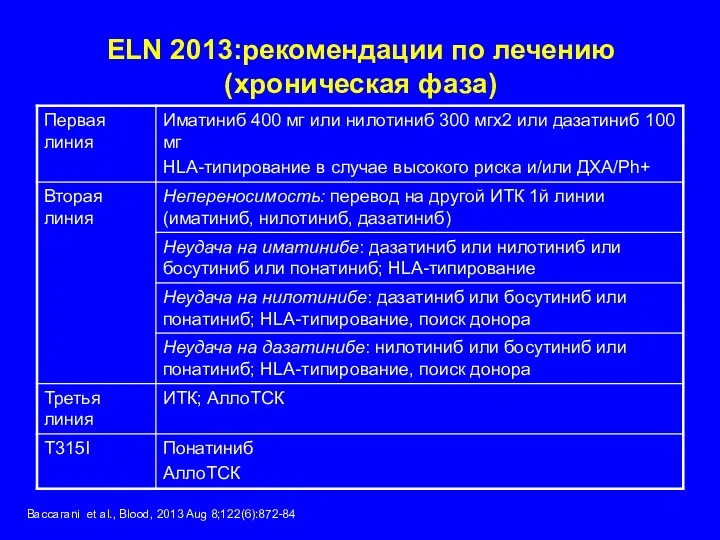
- 32. ELN 2013:рекомендации по лечению (хроническая фаза) Вассагаni et al., Blood, 2013 Aug 8;122(6):872-84
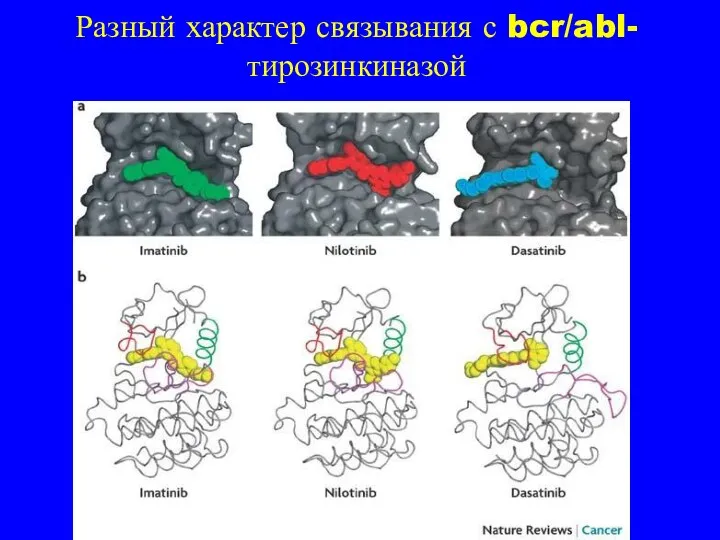
- 33. Разный характер связывания с bcr/abl-тирозинкиназой
- 34. Второе поколение ингибиторов тирозинкиназ ПУТИ СОЗДАНИЯ -Высокая селективность -Блокирование дополнительных в отношении bcr/abl путей передачи сигналов
- 35. Рекомендованные дозы иматиниба Хроническая фаза: 400 мг в сутки Фаза акселерации, бластный криз: 600-800 мг в
- 36. Рекомендованные дозы нилотиниба Хроническая фаза, фаза акселерации: В первой линии терапии 300 мг х 2 р/д
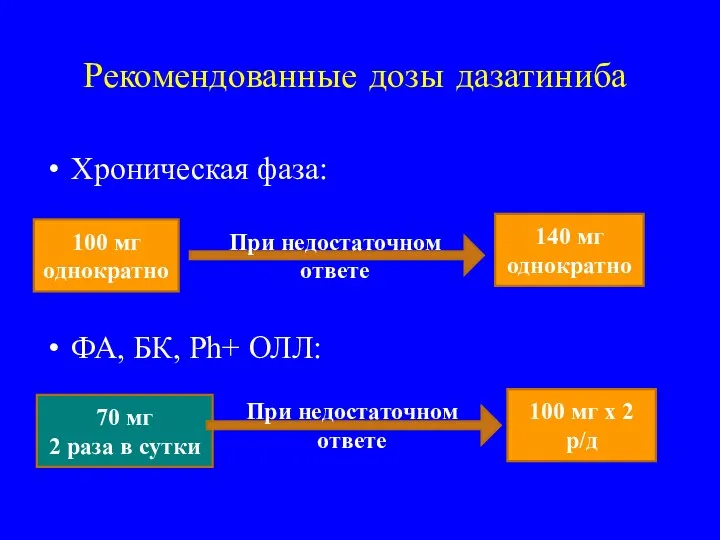
- 37. Рекомендованные дозы дазатиниба Хроническая фаза: ФА, БК, Ph+ ОЛЛ: 100 мг однократно При недостаточном ответе 140
- 38. Выбор ИТК Фаза ХМЛ Сопутствующая патология и риск развития побочных эффектов в процессе терапии: Спектр мутаций
- 39. Выбор ИТК Сопутствующая патология (факторы риска): при терапии нилотинибом: - панкреатит в анамнезе, декомпенсированный сахарный диабет,
- 40. Прекращение приема Франция: 66 пациентов; ПМО или МО 4.5 стабильный в течение 2х лет Вероятность БМО
- 41. Прекращение приема Корея: 40 пациентов с ПМО, стабильным в течение 2х лет, 16 пациентов после ТСК
- 42. Диагноз ХЛЛ Абсолютный лимфоцитоз в крови более 10 х 10*9/л Наличие в костно-мозговом пунктате более 30%
- 43. Классификация по Rai 0 cт. – только лимфоцитоз более 15 х 10*9/л 1 ст. – лимфоцитоз
- 44. Классификация по Binet Стадия А - увеличение лимфоузлов в 1-2 областях, Hb более 100 г/л, тромбоциты
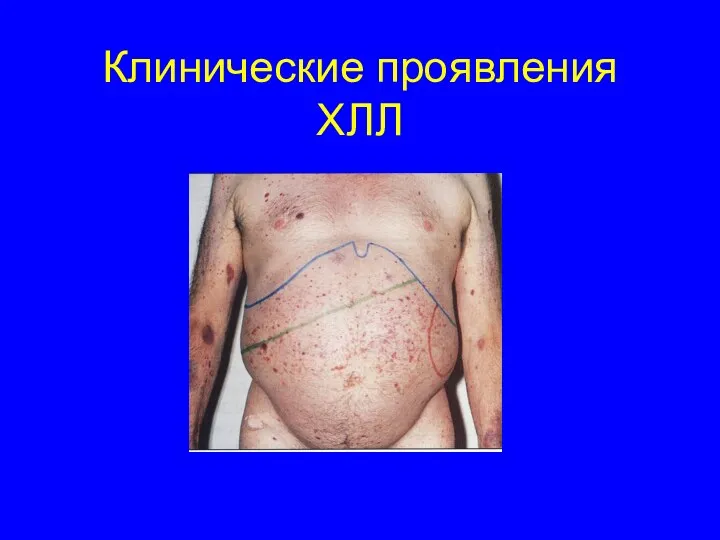
- 45. Клинические проявления ХЛЛ
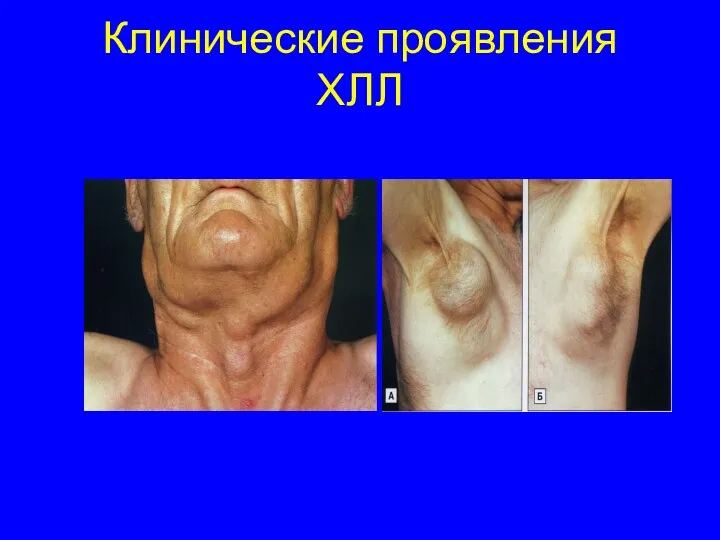
- 46. Клинические проявления ХЛЛ
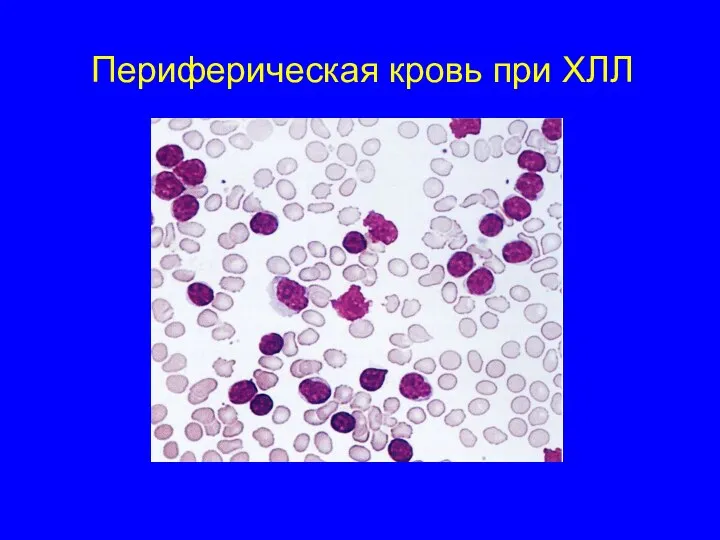
- 47. Периферическая кровь при ХЛЛ
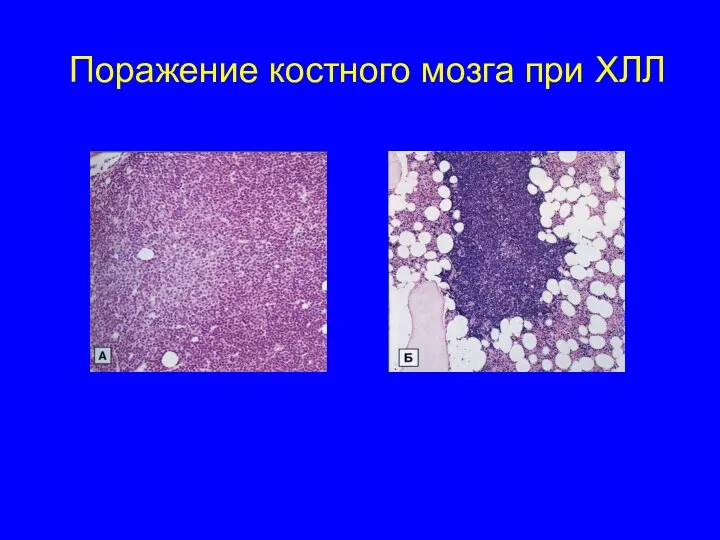
- 48. Поражение костного мозга при ХЛЛ
- 49. Лечение ХЛЛ Глюкокортикоиды Алкилирующие препараты (хлорамбуцил, циклофосфан) Схемы ПХТ (СНОР – циклофосфан +доксо-рубицин+винкристин+преднизолон; СОР) Флюдарабин ;
- 50. Лечение ХЛЛ Моноклональные антитела: Ритуксимаб (мабтера) 375 мг/м2; схема RFC Офатумумаб Обинутузумаб (газива) Рибомустин (бендамустин) Ингибиторы
- 52. Скачать презентацию
































 Федеральный закон от 21.11.2011 N 323-ФЗ (ред. от 29.12.2015) Об основах охраны здоровья граждан в Российской Федерации
Федеральный закон от 21.11.2011 N 323-ФЗ (ред. от 29.12.2015) Об основах охраны здоровья граждан в Российской Федерации Флороценоз. Рациональная ПЦР-диагностика инфекций органов репродукции невирусной этиологии
Флороценоз. Рациональная ПЦР-диагностика инфекций органов репродукции невирусной этиологии Әскери медицина туралы түсінік. Медицина қызметін ұйымдастыру және тактикасы, ғылыми тұрғыда және пән ретінде оқып үйрену
Әскери медицина туралы түсінік. Медицина қызметін ұйымдастыру және тактикасы, ғылыми тұрғыда және пән ретінде оқып үйрену Реабилитация больных с инфарктом миокарда
Реабилитация больных с инфарктом миокарда Аномальное маточное кровотечение
Аномальное маточное кровотечение Диагностика неврологических заболеваний
Диагностика неврологических заболеваний Гиперкалиемия. Эпидемиология и симптомы
Гиперкалиемия. Эпидемиология и симптомы 1 жасқа дейінгі балаларда ауруханадан тыс пневмонияның эмпириялық антибактериальды емі
1 жасқа дейінгі балаларда ауруханадан тыс пневмонияның эмпириялық антибактериальды емі Заболевания пищевода
Заболевания пищевода Биологическое оружие
Биологическое оружие Средства, применяемые при нарушениях функции желудка
Средства, применяемые при нарушениях функции желудка VIVA Pharm ЖШС кәсіпорнында каптоприл таблеткаларының өндірісін ұйымдастыру
VIVA Pharm ЖШС кәсіпорнында каптоприл таблеткаларының өндірісін ұйымдастыру Медицинские отходы
Медицинские отходы Средства и программы инфузионнотрансфузионной терапии в клинике неотложных состояний
Средства и программы инфузионнотрансфузионной терапии в клинике неотложных состояний Инфекционная безопасность
Инфекционная безопасность Темекі шегу және денсаулық
Темекі шегу және денсаулық Острый коронарный синдром
Острый коронарный синдром Анатомо-физиологические особенности подросткового возраста
Анатомо-физиологические особенности подросткового возраста Роботоассистированная эндовидеохирургия настоящее и будущее
Роботоассистированная эндовидеохирургия настоящее и будущее Общая семиотика при патологии почек и мочевыводящей системы
Общая семиотика при патологии почек и мочевыводящей системы Экстракорпоральные методы детоксикации
Экстракорпоральные методы детоксикации Металдар және олардың физиологиялық ролі
Металдар және олардың физиологиялық ролі Школа невідкладної допомоги
Школа невідкладної допомоги Урологические заболевания
Урологические заболевания Первая доврачебная помощь при утоплении, электротравме, поражении молнией. Практика по уходу за больным
Первая доврачебная помощь при утоплении, электротравме, поражении молнией. Практика по уходу за больным Виды рентгенологической диагностики заболеваний мочеполовой системы
Виды рентгенологической диагностики заболеваний мочеполовой системы Последствия перинатальных поражений нервной системы у детей
Последствия перинатальных поражений нервной системы у детей Артериальная гипертония
Артериальная гипертония