Содержание
- 2. ХМЛ, BCR-ABL1 (Рh+)-позитивный истинная полицитемия (ИП) эссенциальная тромбоцитемия (ЭТ) хронический идиопатический миелофиброз (ПМФ) хронический нейтрофильный лейкоз
- 3. Преобладание клонального гемопоэза над нормальным; Повышенная продукция форменных элементов одного или более ростка гемопоэза при отсутствии
- 4. Соматическая мутация - на уровне полипотентной клетки, родоначальницы красного и белого ростка, с сохранением способности к
- 5. объединение гена тирозинкиназы ABL 9 хромосомы с геном BCR 22 хромосомы приводит к образованию химерного гена
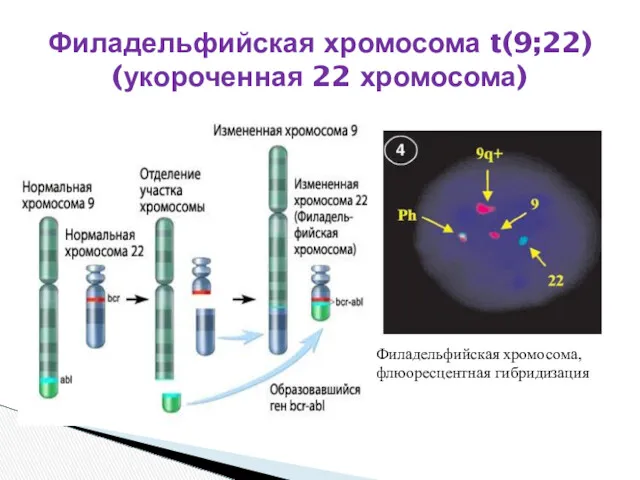
- 6. Филадельфийская хромосома t(9;22) (укороченная 22 хромосома) Филадельфийская хромосома, флюоресцентная гибридизация
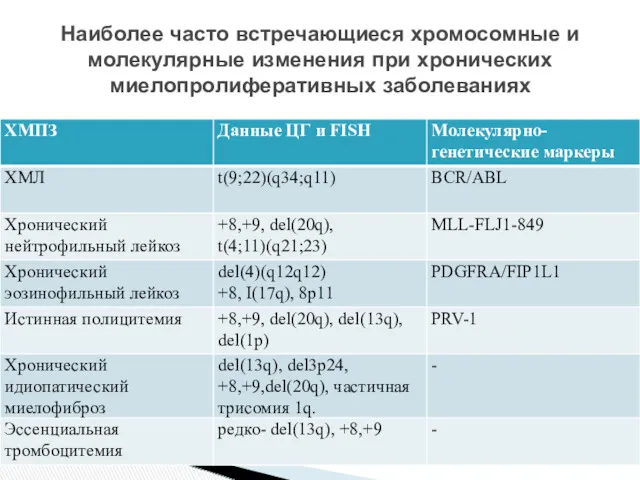
- 7. Наиболее часто встречающиеся хромосомные и молекулярные изменения при хронических миелопролиферативных заболеваниях
- 8. В среднем заболеваемость ХМЛ составляет 1-2 человека на 100 000 населения В структуре заболеваемости гемобластозами -
- 9. I – стадия предлейкоза – доклиническая (3-6 лет); II – развернутая стадия – гематологическая (1-1,5 лет):
- 10. неспецифические синдромы; гиперпластический синдром; выраженный инфекционно-токсический синдром; синдром иммуносупрессии; анемический синдром; тромбогеморрагический синдром; поражение V, VII
- 11. Трансформация лимфоидного кроветворения в миелоидное – миелоидная метаплазия (спленограмма – все клетки миелоидного гемопоэза и нормобласты;
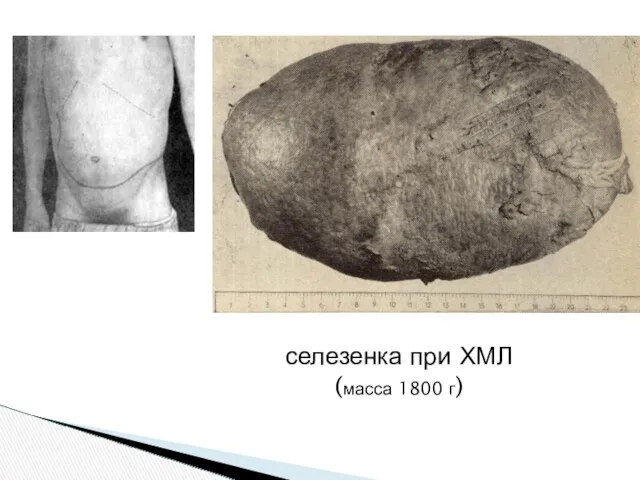
- 12. селезенка при ХМЛ (масса 1800 г)
- 13. Интеркуррентные инфекции (ОРВИ, ангина, пневмония). Увеличение печени - уменьшение протромбина, гипоальбуминемия, увеличение α2-глобулинов, Увеличение лимфоузлов -
- 14. 1. ОАК : нейтрофильный лейкоцитоз до 15-20 Г/л, эозинофилия, базофилез или базофильно-эозинофильная ассоциация, миелоциты и метамиелоциты
- 15. I - анизоцитоз гранулоцитов, особенно миелоцитов и метамиелоцитов; II - наличие атипичных клеток в результате несинхронного
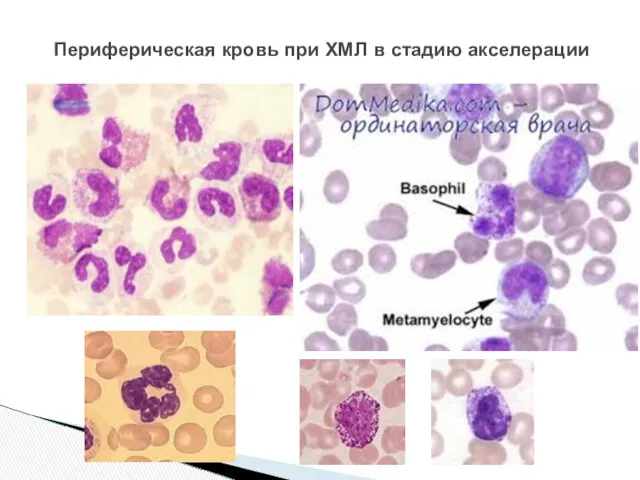
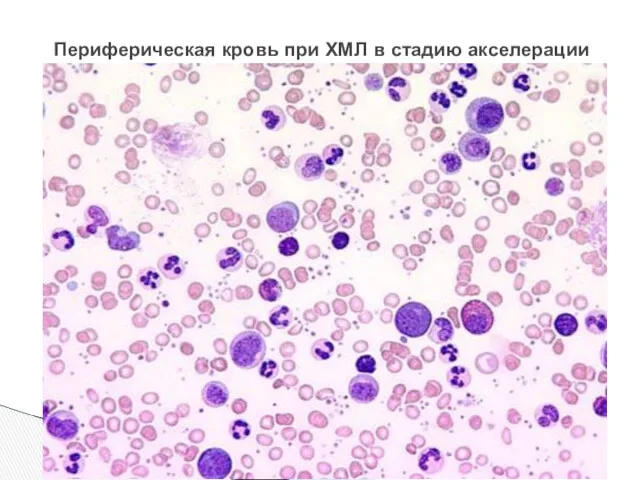
- 16. Периферическая кровь при ХМЛ в стадию акселерации
- 17. Периферическая кровь при ХМЛ в стадию акселерации
- 18. 2. Биохимия: повышение: vit В12, лактатдегидогеназы, транскобаламина, сывороточного Fe, мочевой кислоты, гистамина, эритропоэтинов. 3. Трепанобиопсия: гиперплазия
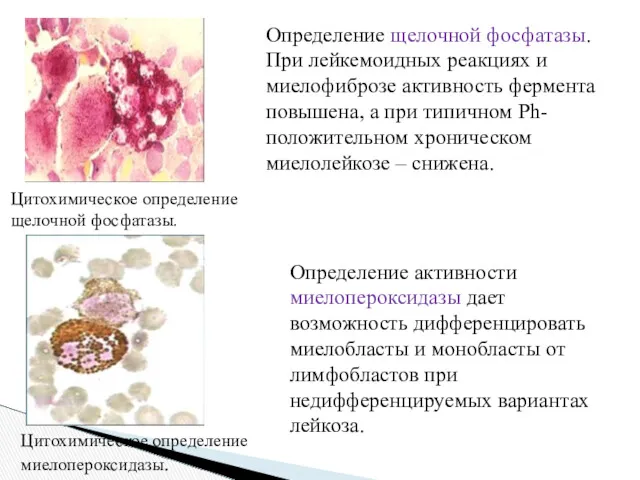
- 19. Цитохимическое определение миелопероксидазы. Определение активности миелопероксидазы дает возможность дифференцировать миелобласты и монобласты от лимфобластов при недифференцируемых
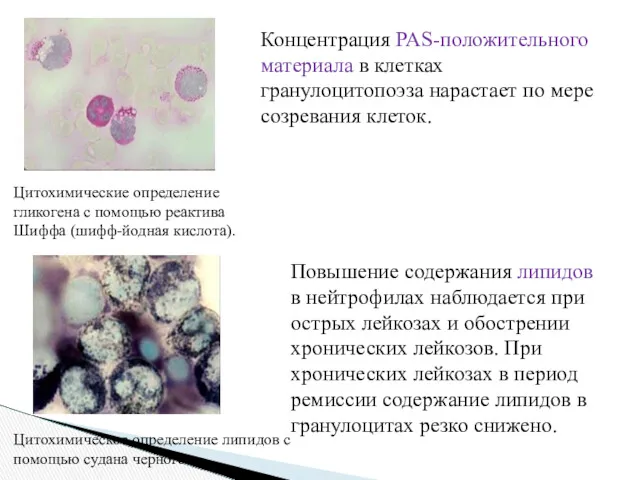
- 20. Цитохимические определение гликогена с помощью реактива Шиффа (шифф-йодная кислота). Цитохимическое определение липидов с помощью судана черного
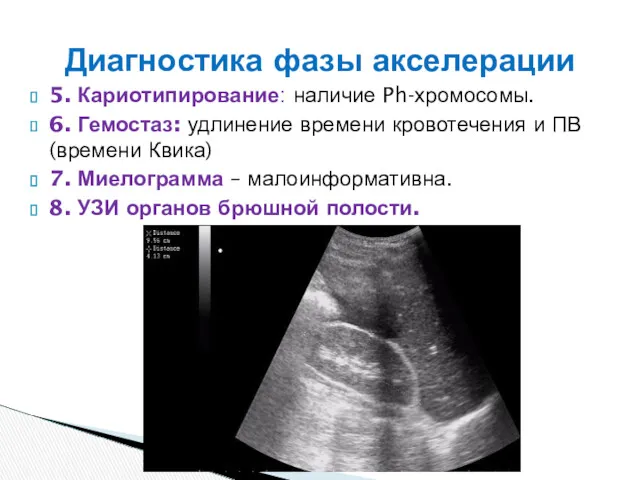
- 21. 5. Кариотипирование: наличие Ph-хромосомы. 6. Гемостаз: удлинение времени кровотечения и ПВ (времени Квика) 7. Миелограмма –
- 22. Гиперклеточность за счет незрелых гранулоцитов (вместо 50-250 Г/л —260-520 Г/л миелокариоцитов) и мегакариоцитов, в меньшей мере
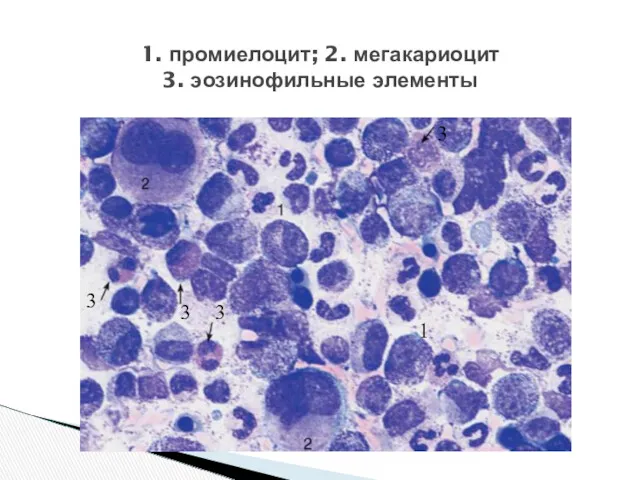
- 23. 1. промиелоцит; 2. мегакариоцит 3. эозинофильные элементы 3 1 3 3 3
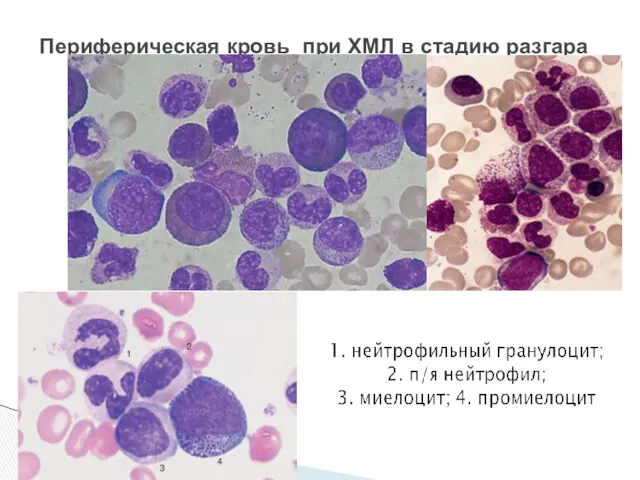
- 24. Лейкоцитоз - до 250-600 Г/л, сдвиг лейкоцитарной формулы до бластов (более 5%) и промиелоцитов, базофильно-эозинофильный комплекс,
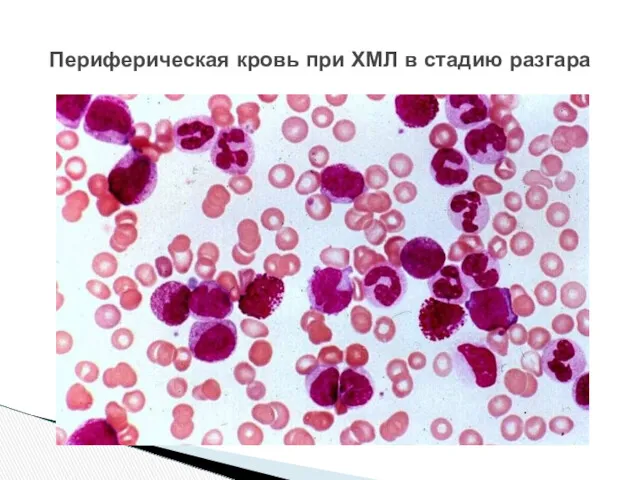
- 25. Периферическая кровь при ХМЛ в стадию разгара
- 26. Периферическая кровь при ХМЛ в стадию разгара
- 27. 1 пик – миелоцитарный нейтрофильный сдвиг влево со снижением % сегментоядерных нейтрофилов, миелоциты - до 25%
- 28. лейкоцитарно/эритроцитарное соотношение 10:1, 20:1 (за счет миелоцитов и промиелоцитов), миелокариоцитов до 500-900 Г/л, число бластов более
- 30. Значительно увеличены селезенка и печень Локализация гиперпластического процесса не с паренхиме, а в строме кроветворных органов.
- 31. Клиника: Гепатомегалия, лимфаденопатия, Умеренная спленомегалия, Ранние геморрагии, Оссалгии, артралгии, лихорадка, Стойкие поражения кожи: экземы, дерматит, пятнисто-папулезная
- 32. достижение гематологической ремиссии - препараты блокирующие доступ тирозинкиназы к АТФ и предотвращающие фосфорилирование тирозина; достижение цитогенетической
- 33. Уничтожает лейкозные клетки за счет блокирования белка, который кодируется мутантным геном BCR-ABL1. В основе - действие
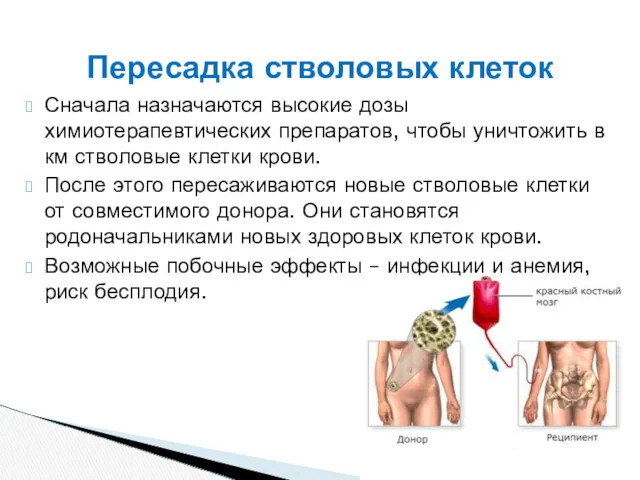
- 34. Сначала назначаются высокие дозы химиотерапевтических препаратов, чтобы уничтожить в км стволовые клетки крови. После этого пересаживаются
- 35. Если лечение ингибиторами тирозинкиназы не привело к желаемому результату, а пересадка стволовых клеток невозможна, то применяют
- 36. Полная ремиссия - количество бластных клеток в костном мозге не превышает 5 % при отсутствии их
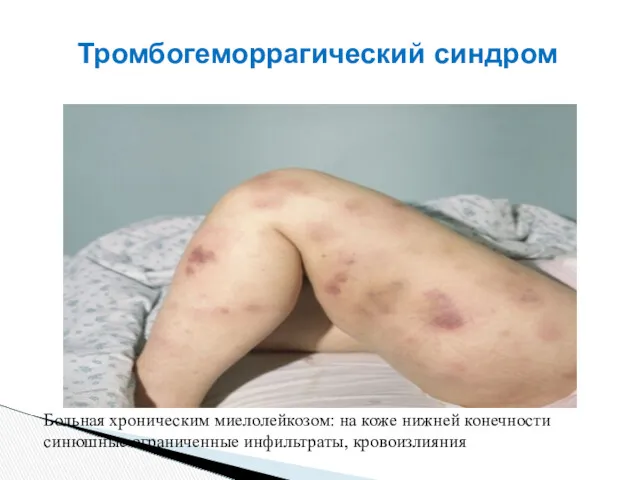
- 37. Тромбогеморрагический синдром Больная хроническим миелолейкозом: на коже нижней конечности синюшные ограниченные инфильтраты, кровоизлияния
- 38. Похудание, общая адинамия – белковая недостаточность. Лихорадка, выраженная потливость, боли в костях. Прогрессирующее увеличение селезенки, повторные
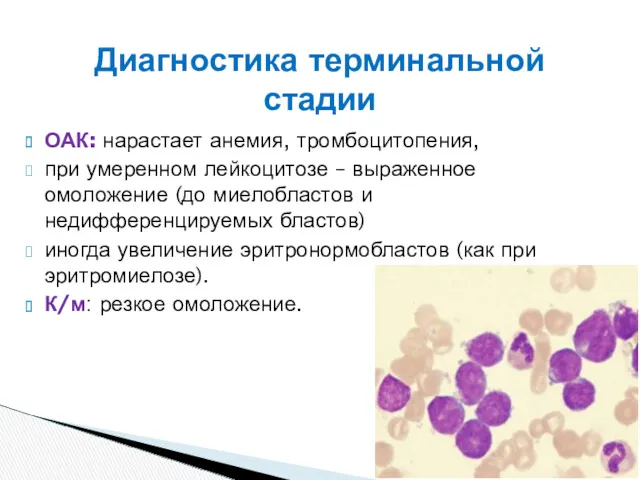
- 39. ОАК: нарастает анемия, тромбоцитопения, при умеренном лейкоцитозе – выраженное омоложение (до миелобластов и недифференцируемых бластов) иногда
- 40. 10-19 % миелобластов в крови; >20 % базофилов в крови или костном мозге; 1 000 Г/л
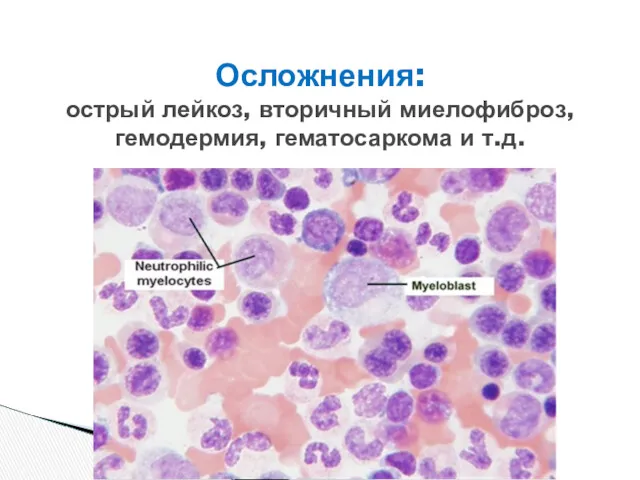
- 41. Осложнения: острый лейкоз, вторичный миелофиброз, гемодермия, гематосаркома и т.д.
- 42. Клиника: высокая лихорадка, геморрагический синдром, оссалгии, лейкемиды в коже; увеличение лимфатических узлов; частые инфекционные осложнения; полная
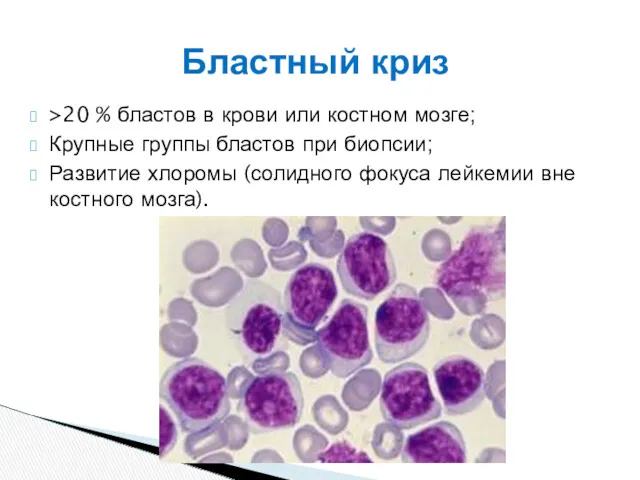
- 43. >20 % бластов в крови или костном мозге; Крупные группы бластов при биопсии; Развитие хлоромы (солидного
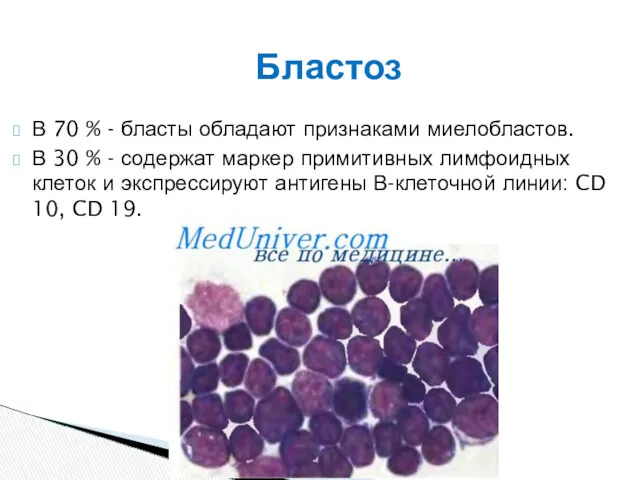
- 44. В 70 % - бласты обладают признаками миелобластов. В 30 % - содержат маркер примитивных лимфоидных
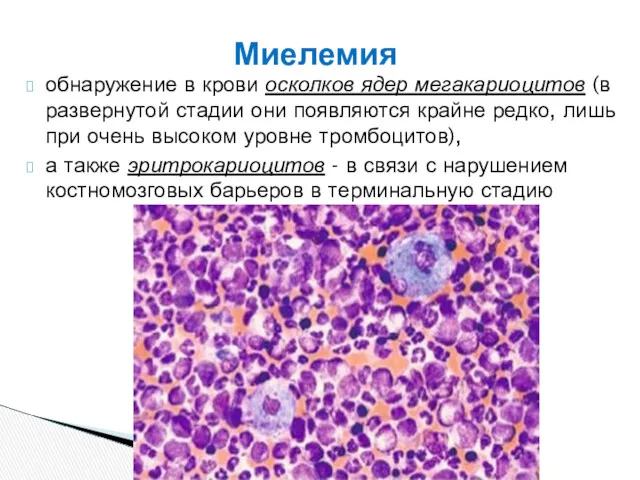
- 45. обнаружение в крови осколков ядер мегакариоцитов (в развернутой стадии они появляются крайне редко, лишь при очень
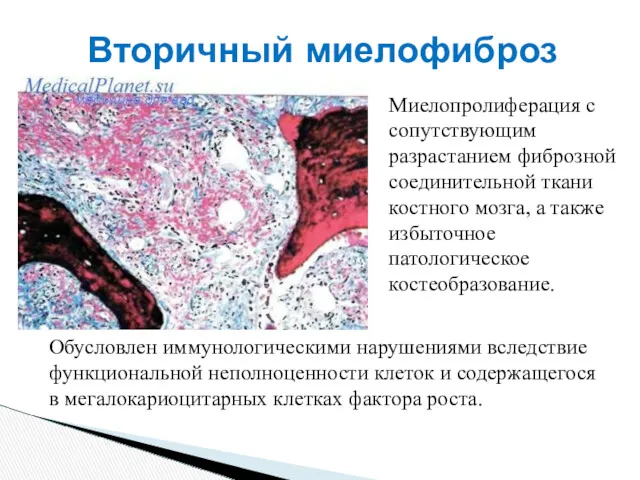
- 46. Вторичный миелофиброз Миелопролиферация с сопутствующим разрастанием фиброзной соединительной ткани костного мозга, а также избыточное патологическое костеобразование.
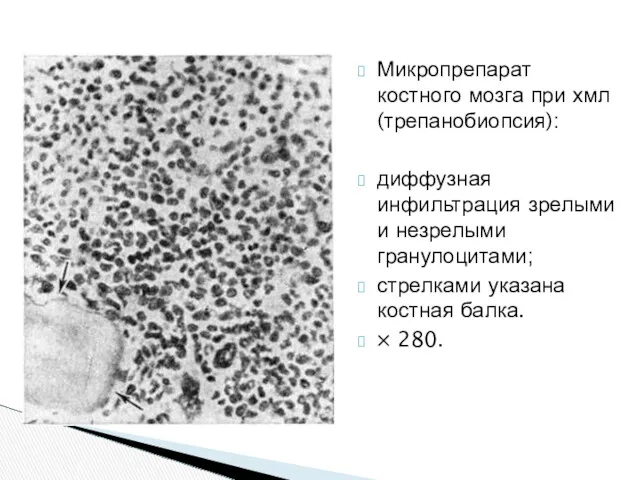
- 47. Микропрепарат костного мозга при хмл (трепанобиопсия): диффузная инфильтрация зрелыми и незрелыми гранулоцитами; стрелками указана костная балка.
- 48. Микропрепарат костного мозга при хмл после длительного лечения миелосаном: выраженный миелофиброз (1), небольшой очаг лейкозной инфильтрации
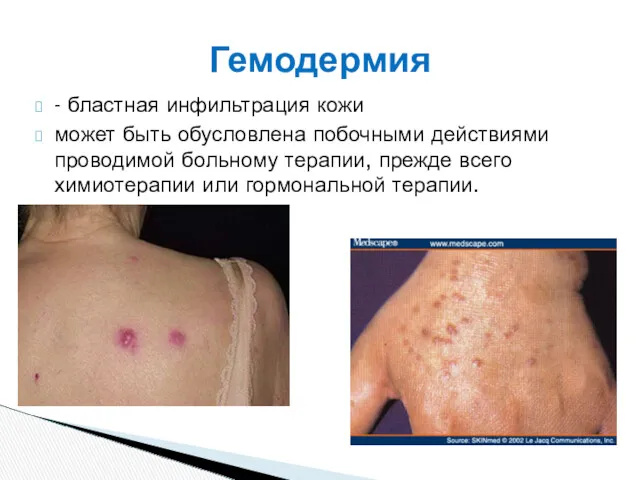
- 49. - бластная инфильтрация кожи может быть обусловлена побочными действиями проводимой больному терапии, прежде всего химиотерапии или
- 50. - злокачественный клон клеток развивается в лимфатических узлах, без поражения костного мозга в цитограмме л/узла -недифференцированные
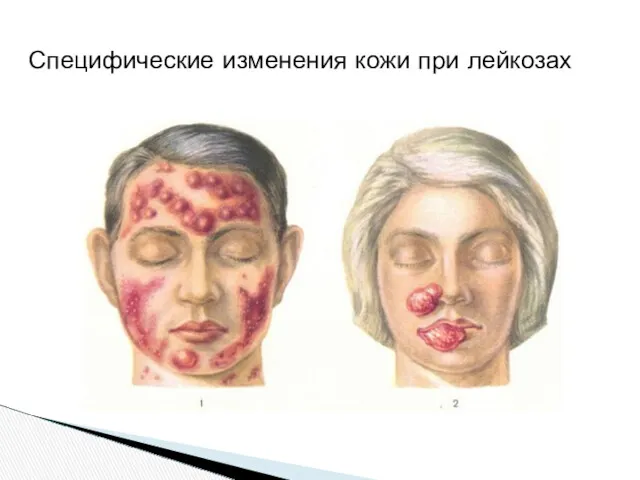
- 51. Специфические изменения кожи при лейкозах
- 52. Лейкемоидные реакции при раке, туберкулезе, СКВ, сепсисе, почечной недостаточности и т.д. – вторичные, в к/м нет
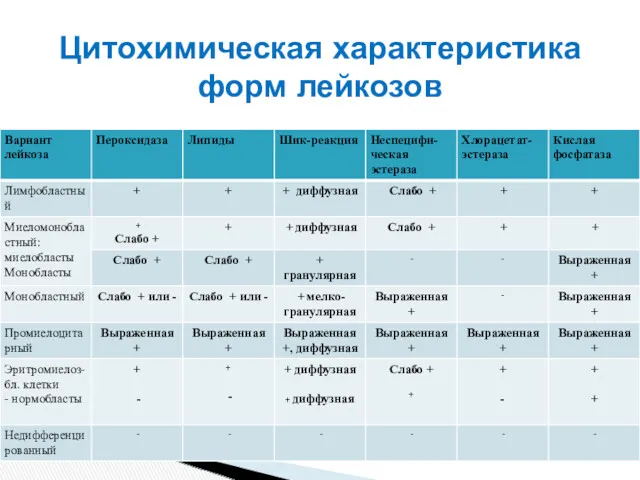
- 53. Цитохимическая характеристика форм лейкозов
- 54. (истинная полицитемия или болезнь Вакеза) опухоль, исходящая из костного мозга, субстратом которой являются зрелые эритроциты. Начальная
- 55. I - предлейкоз (анамнестически): II – развернутая клинико-гематологическая (начальная) стадия: а) фаза полицитемии Жалобы: головные боли,
- 56. ОАК: WBC - от 10 – 15 Г/л до 50 Г/л RBC - до 6 –
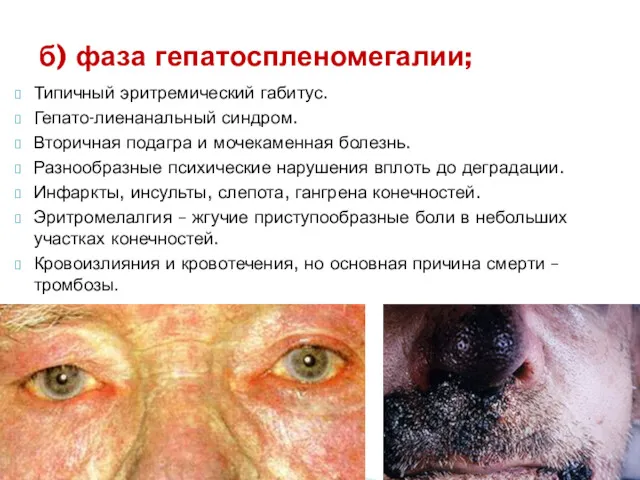
- 57. Типичный эритремический габитус. Гепато-лиенанальный синдром. Вторичная подагра и мочекаменная болезнь. Разнообразные психические нарушения вплоть до деградации.
- 58. ОАК: RBC - до 8-9 Т/л Hb - 200 -240 г/л Ht - 0,8-0,9 СОЭ –0-1
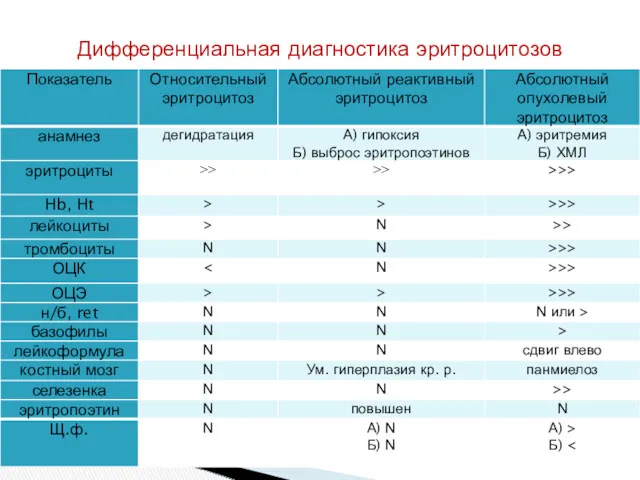
- 59. Дифференциальная диагностика эритроцитозов
- 60. ОАК: анемия, тромбоцитопения, В L-формуле: нейтрофилез с резким сдвигом влево (особенно при миелоидной метаплазии селезенки). Дифф.
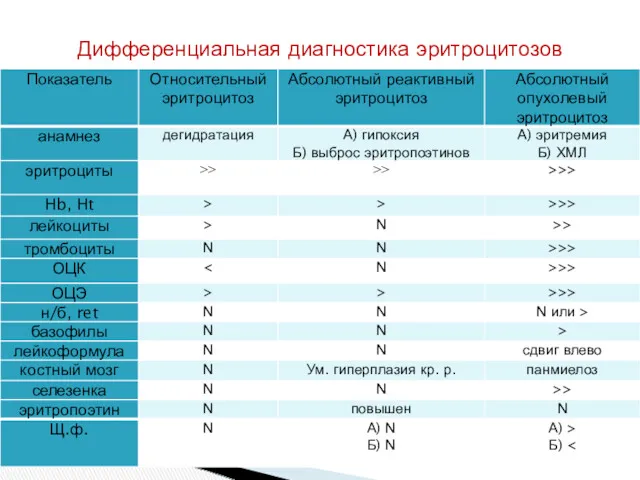
- 61. Дифференциальная диагностика эритроцитозов
- 62. ОАК: анизо- и пойкилоциты – эритроциты в виде капли, базофильной почки; дегенеративные изменения; функциональная полноценность эритроцитов.
- 64. Скачать презентацию


































 Современные подходы к лечению эндометриоидных кист яичников
Современные подходы к лечению эндометриоидных кист яичников Повреждения мочеполовых органов
Повреждения мочеполовых органов Организация питания в лечебно-профилактических учреждениях. Работа пищеблока. Гигиенические требования
Организация питания в лечебно-профилактических учреждениях. Работа пищеблока. Гигиенические требования История психиатрии. Введение
История психиатрии. Введение Туляремия. Этиология. Заболеваемость в РФ. Переносчики заболевания
Туляремия. Этиология. Заболеваемость в РФ. Переносчики заболевания Общественное здоровье населения как важнейший социальный и экономический потенциал государства
Общественное здоровье населения как важнейший социальный и экономический потенциал государства Металды керамикалық протездер мен емдеу барысында мүмкін болатын дәрігерлік және технологиялық қателіктер
Металды керамикалық протездер мен емдеу барысында мүмкін болатын дәрігерлік және технологиялық қателіктер Жедел холецистит.Жіктемесі,диагностикасы,саралау диагностикасы
Жедел холецистит.Жіктемесі,диагностикасы,саралау диагностикасы Өмірге маңызы бар ағзалардың өшуінің патофизиологиясы
Өмірге маңызы бар ағзалардың өшуінің патофизиологиясы Анальгетические средства
Анальгетические средства Организмнің бейарнамалы қорғаныш факторлары, сыртқы және ішкі тосқауылдары
Организмнің бейарнамалы қорғаныш факторлары, сыртқы және ішкі тосқауылдары Деятельность медицинской сестры в профилактике осложнений сахарного диабета 2 типа
Деятельность медицинской сестры в профилактике осложнений сахарного диабета 2 типа Сальмонеллез. Клиника. Лечение
Сальмонеллез. Клиника. Лечение Комплексний порівняльний аналіз стану громадського здоров’я та діяльності системи охорони здоров’я України та Румунії
Комплексний порівняльний аналіз стану громадського здоров’я та діяльності системи охорони здоров’я України та Румунії Основы организации, приемы и способы оказания первой медицинской помощи при чрезвычайных ситуациях
Основы организации, приемы и способы оказания первой медицинской помощи при чрезвычайных ситуациях Врожденный сифилис
Врожденный сифилис Нарушения ритма и проводимости. Классификация аритмий сердца
Нарушения ритма и проводимости. Классификация аритмий сердца Практика студента стоматологического факультета помощник гигиениста стоматологического в стоматологической поликлинике ЛЦРБ
Практика студента стоматологического факультета помощник гигиениста стоматологического в стоматологической поликлинике ЛЦРБ Пластика стебельчатым лоскутом
Пластика стебельчатым лоскутом Мейірбикелік күтім
Мейірбикелік күтім Бет терісінің, еріннің, ауыз қуысы ағзаларының қатерлі ісіктері. Жақ сүйектерінің қатерлі ісіктері
Бет терісінің, еріннің, ауыз қуысы ағзаларының қатерлі ісіктері. Жақ сүйектерінің қатерлі ісіктері Жаңа туған нәрестелердің механикалық сарғаюы кезінде өт айдайтын препараттарды қолдану
Жаңа туған нәрестелердің механикалық сарғаюы кезінде өт айдайтын препараттарды қолдану Аралас дистрофиялар
Аралас дистрофиялар Methods of examination in gynecology
Methods of examination in gynecology Эндодонтический инструментарий
Эндодонтический инструментарий Фосфороргaнические соединения
Фосфороргaнические соединения Современные аспекты диагностики и терапии больных парентеральными вирусными гепатитами
Современные аспекты диагностики и терапии больных парентеральными вирусными гепатитами Зәр және жыныстық жүйесінің қатерсіз және қатерлі ісіктері
Зәр және жыныстық жүйесінің қатерсіз және қатерлі ісіктері