Лечение продвинутых стадий ХЛЛ стадии A и B по Binet с
признаками активности, стадия С по Binet; стадии 0–II по Rai с симптомами, стадии III–IV по Rai.
В данной группе у пациентов имеются показания к проведению химиотерапии. Выбор лечения зависит от соматического статуса пациента и наличия сопутствующих заболеваний.
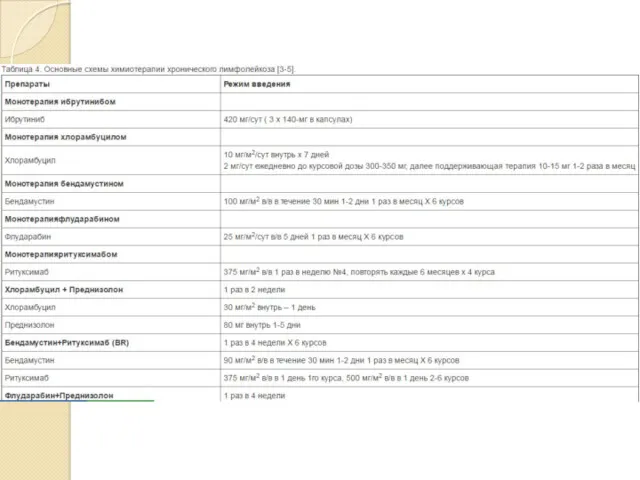
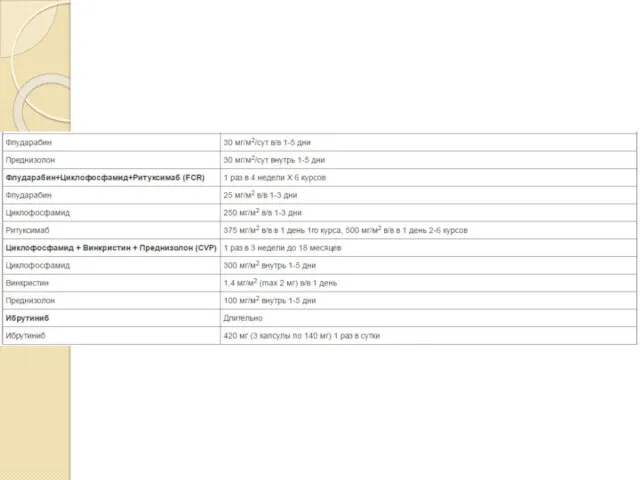
· У пациентов моложе 70 лет без сопутствующих заболеваний терапией первой линии являются FCR (Флударабин + Циклофосфамид + Ритуксимаб), BR (Бендамустин +Ритуксимаб). Пентостатин и кладрибин могут использоваться в качестве терапии первой линии ХЛЛ, но комбинация FCR является более предпочтительной. Использование Бендамустина в составе первой линии терапии является менее токсичным вариантом лечения в сравнении с FCR, более эффективным, чем Хлорамбуцил (медианы бессобытийной выживаемости 21,6 месvs 8,3 мес; р<0,0001) и может быть рекомендовано при наличии противопоказаний к Флударабину.
· У пациентов старше 70 лет и/или с тяжелыми сопутствующими заболеваниями стандартной терапией первой линии является Хлорамбуцил. Наиболее частыми альтернативами могут быть Бендамустин, монотерапия Ритуксимабом или курсы с редуцированными дозами пуриновых аналогов.














 Описание локального статуса хирургического больного
Описание локального статуса хирургического больного Превентивные мероприятия в ветеринарной практике
Превентивные мероприятия в ветеринарной практике Коагулограмма
Коагулограмма Диффузные болезни соединительной ткани у детей
Диффузные болезни соединительной ткани у детей Критические периоды в ходе онтогенеза человека. Пагубное влияние на развитие плода лекарственных препаратов, алкоголя, никотина
Критические периоды в ходе онтогенеза человека. Пагубное влияние на развитие плода лекарственных препаратов, алкоголя, никотина Вакцины в биотехнологии
Вакцины в биотехнологии Нехимические зависимости (аддикции)
Нехимические зависимости (аддикции) Екіншілік нейроинфекциялар
Екіншілік нейроинфекциялар Профилактикалық алгоритмдерді құрудың скринингтік бағдарламалардың нәтижелерін ендіру мен
Профилактикалық алгоритмдерді құрудың скринингтік бағдарламалардың нәтижелерін ендіру мен Гипотериоз. Этиология
Гипотериоз. Этиология Ваш путь к здоровью
Ваш путь к здоровью Воспалительные заболевания слуховой трубы
Воспалительные заболевания слуховой трубы Инфекционная безопасность профилактики профессионально обусловленных гемоконтактных инфекций у медицинских работников
Инфекционная безопасность профилактики профессионально обусловленных гемоконтактных инфекций у медицинских работников Дәрілік заттардың өзара әрекеттесуі
Дәрілік заттардың өзара әрекеттесуі Methods of examination in gynecology
Methods of examination in gynecology Физическое развитие детей. Центильные таблицы
Физическое развитие детей. Центильные таблицы Проведение профилактических медицинских осмотров целевых групп населения
Проведение профилактических медицинских осмотров целевых групп населения Современные материалы,используемые для первичной профилактики кариеса зубов детей и подростков
Современные материалы,используемые для первичной профилактики кариеса зубов детей и подростков Здоровое питание
Здоровое питание Плацентарная недостаточность. Синдром задержки развития плода
Плацентарная недостаточность. Синдром задержки развития плода Растительные антисептики и противовоспалительные средства
Растительные антисептики и противовоспалительные средства Клинические аспекты зависимостей
Клинические аспекты зависимостей Polyclinic’s work
Polyclinic’s work Сестринский уход при заболевания нервной системы
Сестринский уход при заболевания нервной системы Complicated cataract
Complicated cataract Возможности отделения физиотерапии и восстановительного лечения детской поликлиники №12. Санкт-Петербург
Возможности отделения физиотерапии и восстановительного лечения детской поликлиники №12. Санкт-Петербург Реактивный артрит
Реактивный артрит Невынашивание беременности
Невынашивание беременности