Содержание
- 2. Миастения – это хроническое прогрессирующее нервно-мышечное заболевание, характеризующееся патологической утомляемостью и слабостью поперечно- полосатых мышц. Впервые
- 3. В основе заболевания миастении лежат аутоиммунные расстройства, связанные с поражением вилочковой железы и приводящие к появлению
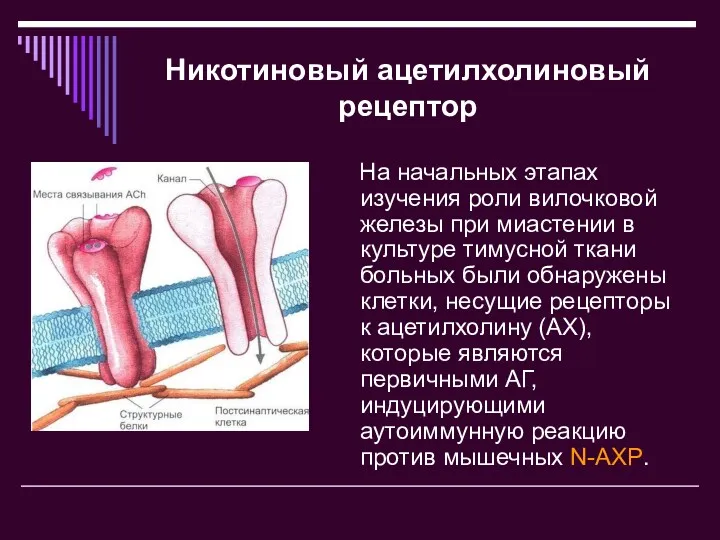
- 4. Никотиновый ацетилхолиновый рецептор На начальных этапах изучения роли вилочковой железы при миастении в культуре тимусной ткани
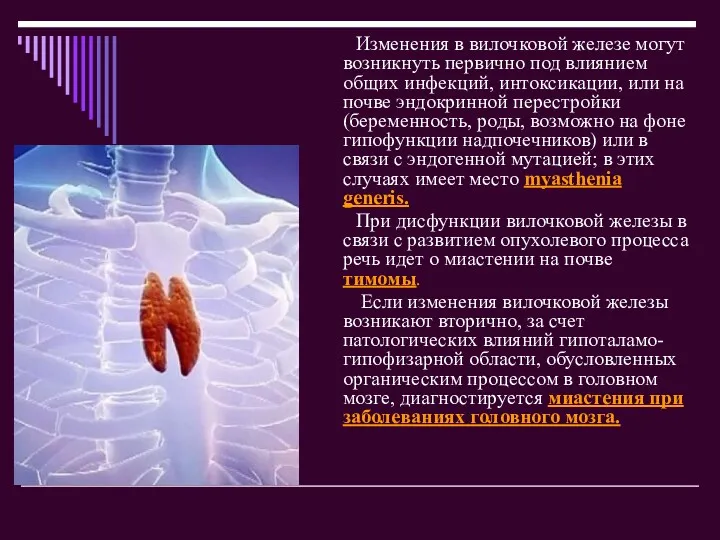
- 5. Изменения в вилочковой железе могут возникнуть первично под влиянием общих инфекций, интоксикации, или на почве эндокринной
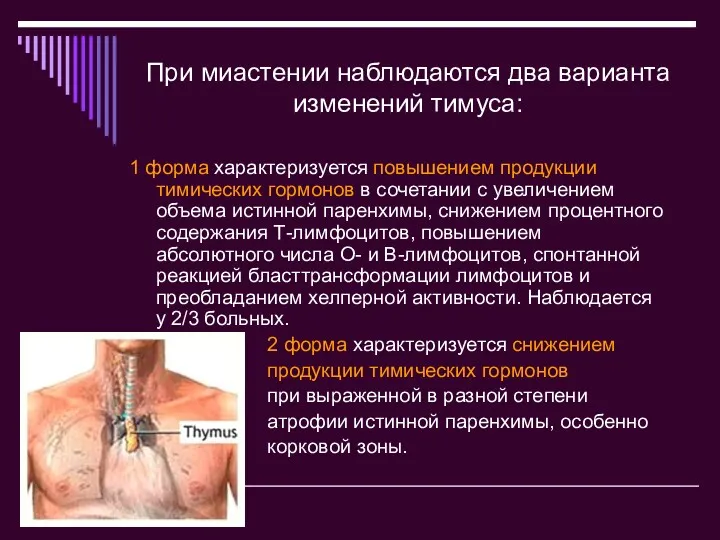
- 6. При миастении наблюдаются два варианта изменений тимуса: 1 форма характеризуется повышением продукции тимических гормонов в сочетании
- 7. Разделяют больных миастенией по виду патологии тимуса (тимома, гиперплазия, атрофия), возрасту начала заболевания и HLA ассоциации
- 8. Основной признак миастении слабость и резко повышенная утомляемость скелетной мускулатуры при работе или длительном ее напряжении.
- 9. Выделяют три формы миастении: глазная; бульбарная; генерализованная.
- 10. Первыми признаками заболевания является: опущение верхнего века и двоение, которые возникают при поражении наружных мышц глазного
- 11. При бульбарной форме: поражаются мышцы, иннервируемые бульбарной группой нервов. При этом появятся нарушения глотания, жевания. Изменится
- 12. При генерализованной форме: процесс начинается с глазодвигательных мышц и потом в него вовлекаются все мышцы. Первыми
- 13. Методы диагностики: электромиография, которая обнаружит миастеническую реакцию; фармакологический тест – значительное улучшение после введения антихолинэстеразных препаратов
- 14. В тяжелой форме у больных возникают миастенические кризы. Миастенический криз – это внезапный приступ резкой слабости
- 15. Миастенический синдром может наблюдаться при: летаргическом энцефалите; бронхогенной карциноме легкого (синдром Ламберта – Итона); боковом амиотротрофическом
- 16. Лечение миастении: антихолинэстеразные препараты: оксазил, прозерин, калимин, галантамин. Для усиления их действия применяют соли калия, для
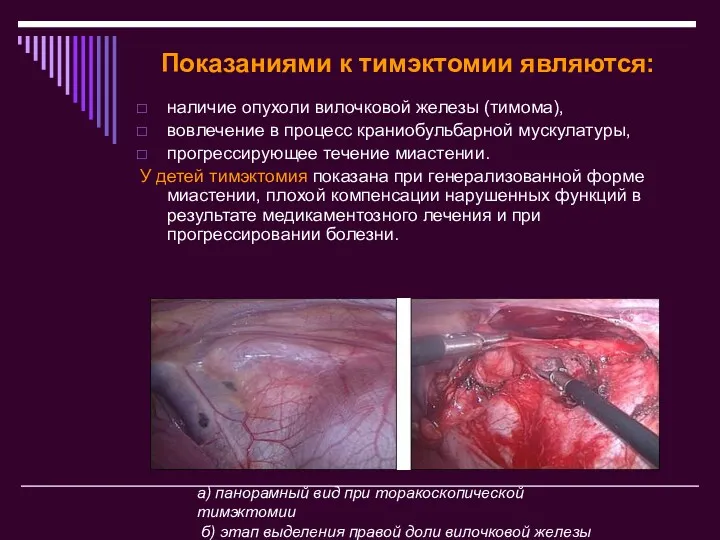
- 17. Показаниями к тимэктомии являются: наличие опухоли вилочковой железы (тимома), вовлечение в процесс краниобульбарной мускулатуры, прогрессирующее течение
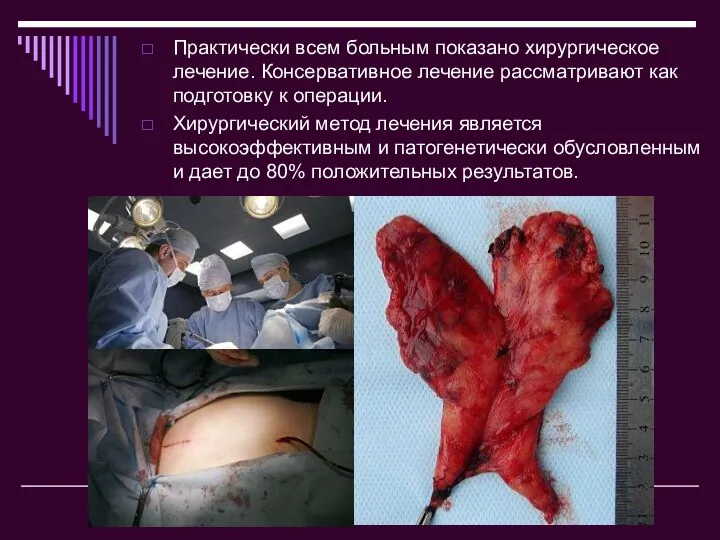
- 18. Практически всем больным показано хирургическое лечение. Консервативное лечение рассматривают как подготовку к операции. Хирургический метод лечения
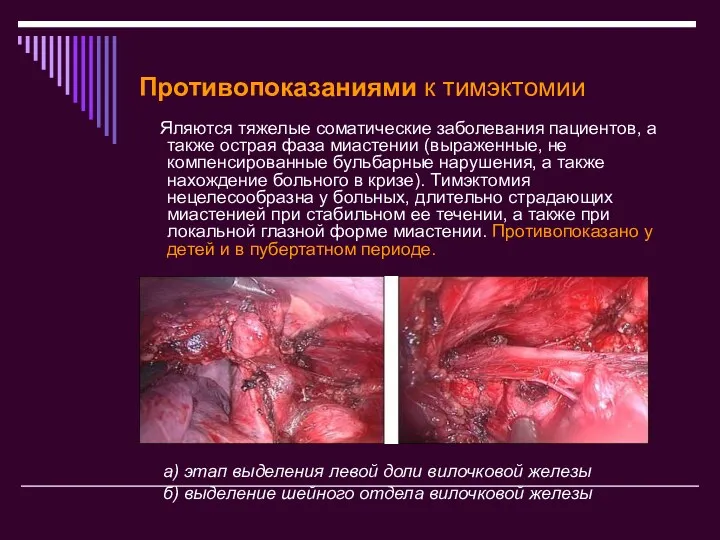
- 19. Противопоказаниями к тимэктомии Яляются тяжелые соматические заболевания пациентов, а также острая фаза миастении (выраженные, не компенсированные
- 20. Больным миастенией нельзя: загорать; тяжело физически работать; употреблять препараты магния, миорелаксанты, нейролептики и транквилизаторы, мочегонные (кроме
- 21. Больные миастенией должны: наблюдаться у невролога, регулярно принимать назначенное лечение и выполнять все рекомендации. При таких
- 23. Скачать презентацию













 Этапы становления и развития хирургии
Этапы становления и развития хирургии Оптимизация нутритивной поддержки
Оптимизация нутритивной поддержки Алкоголизм. Атипичные формы опьянения
Алкоголизм. Атипичные формы опьянения Патология слизистой оболочки рта и губ
Патология слизистой оболочки рта и губ Острая пневмония
Острая пневмония Трехуровневая анатомия тазового дна для улучшения результатов хирургического лечения ректоцеле
Трехуровневая анатомия тазового дна для улучшения результатов хирургического лечения ректоцеле Статистический анализ показателей здоровья населения и здравоохранения Менделеевского района
Статистический анализ показателей здоровья населения и здравоохранения Менделеевского района Инвасап Плюс. Защита организма от паразитов
Инвасап Плюс. Защита организма от паразитов Нормальная ЭКГ
Нормальная ЭКГ Врач общей практики в США
Врач общей практики в США Стронгилоидозы животных
Стронгилоидозы животных Введения лекарственных веществ через рот - жидких форм разным видам животных
Введения лекарственных веществ через рот - жидких форм разным видам животных Лекарственная форма порошки
Лекарственная форма порошки Три функциональных блока мозга
Три функциональных блока мозга Имя существительное
Имя существительное Логистика в фармации
Логистика в фармации Сведения о медицинской организации. Штаты медицинской организации. Форма 30, раздел II
Сведения о медицинской организации. Штаты медицинской организации. Форма 30, раздел II Медицинское интервью
Медицинское интервью Лучевая анатомия позвоночника
Лучевая анатомия позвоночника Болезни пищевода
Болезни пищевода Новые оральные антикоагулянты
Новые оральные антикоагулянты Расходный материал в медицине
Расходный материал в медицине Травма грудной клетки
Травма грудной клетки Хроническая свинцовая интоксикация (сатурнизм)
Хроническая свинцовая интоксикация (сатурнизм) Ненаркотические (неопиоидные) анальгетики. Нестероидные противовоспалительные средства
Ненаркотические (неопиоидные) анальгетики. Нестероидные противовоспалительные средства Трихомониаз
Трихомониаз Going to the Doctor
Going to the Doctor Оптические методы диагностики MRI/NIR IMAGING
Оптические методы диагностики MRI/NIR IMAGING