Содержание
- 2. Инфаркт миокарда - одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка
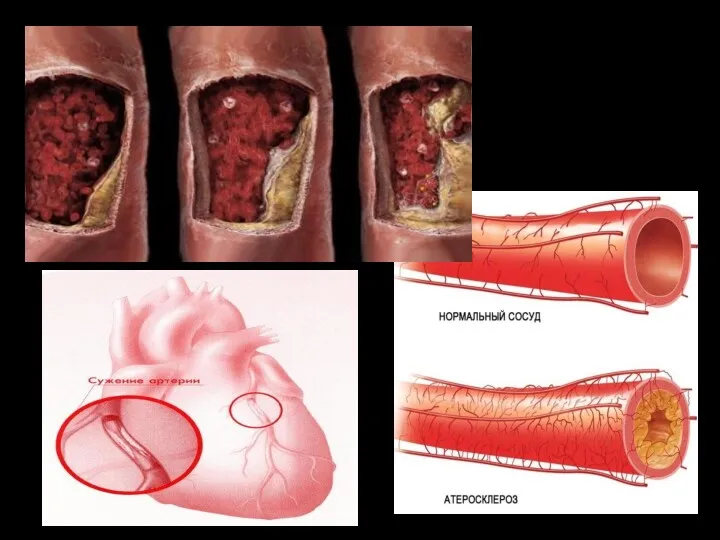
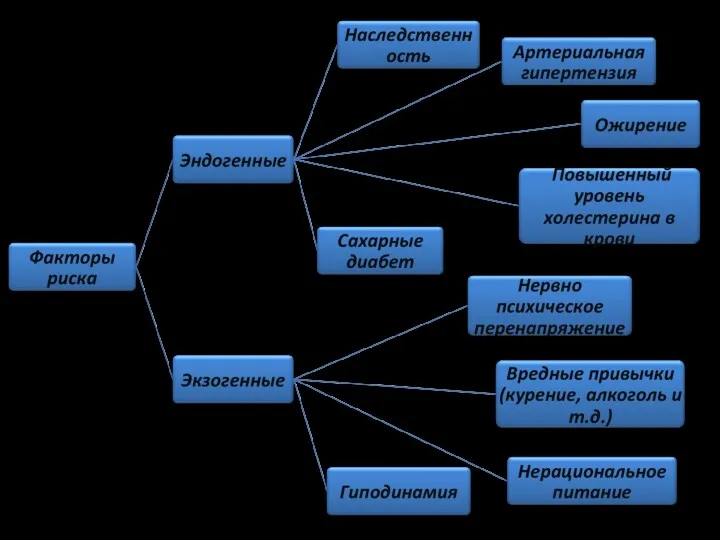
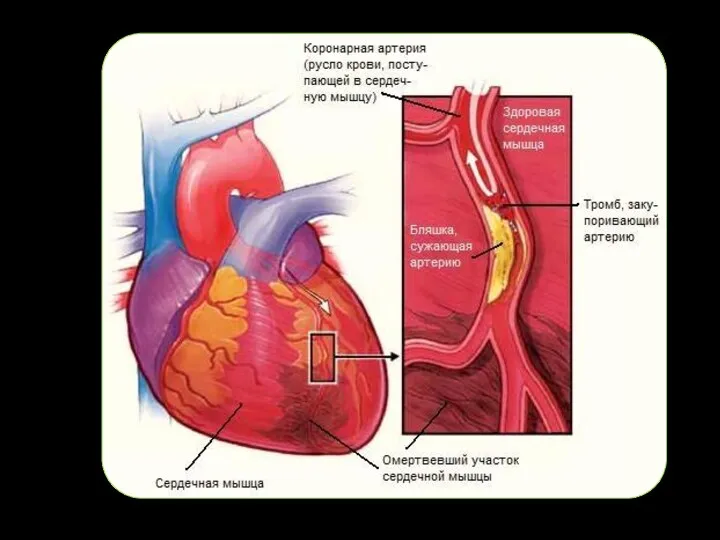
- 3. Этиология. Инфаркт миокарда развивается в результате обтурации просвета сосуда кровоснабжающего миокард (коронарная артерия). Причинами могут стать:
- 6. Классификация По объему поражения: Мелкоочаговый Крупноочаговый По анатомии поражения: Трансмуральный Интрамуральный Субэндокардиальный Субэпикардиальный По локализация очага
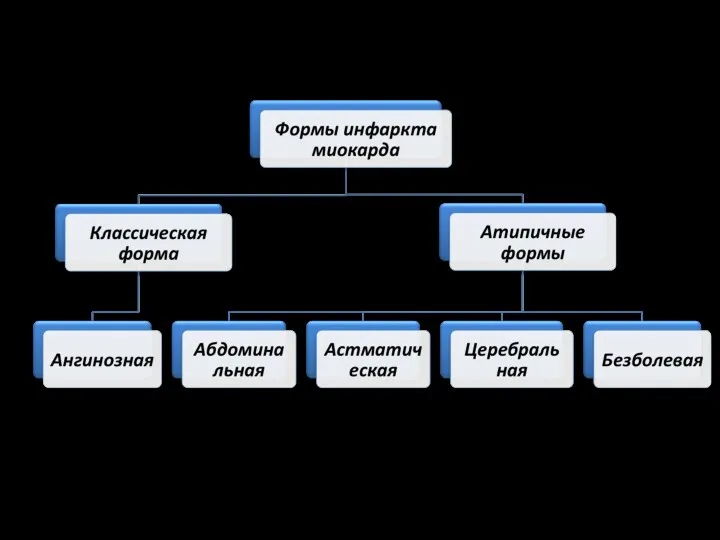
- 9. Абдоминальный инфаркт: Наблюдается при инфаркте миокарда задней стенки и проявляется интенсивными болями в эпигастральной области, иногда
- 10. Астматический вариант: Протекает с типичной клинической симптоматикой острой левожелудочковой недостаточности: удушье, чувство нехватки воздуха, кашлем с
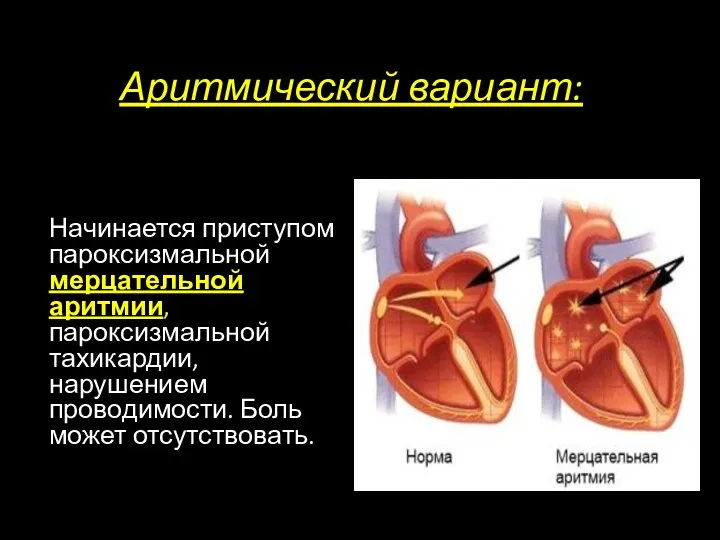
- 11. Аритмический вариант: Начинается приступом пароксизмальной мерцательной аритмии, пароксизмальной тахикардии, нарушением проводимости. Боль может отсутствовать.
- 12. Церебральный вариант: Проявляется признаками динамического мозгового кровообращения – головная боль, головокружение, чувствительные и двигательные расстройства.
- 13. Периферический вариант отличается локализацией боли не в загрудинной или прекардиальной области, а в области горла (гортано-глоточная
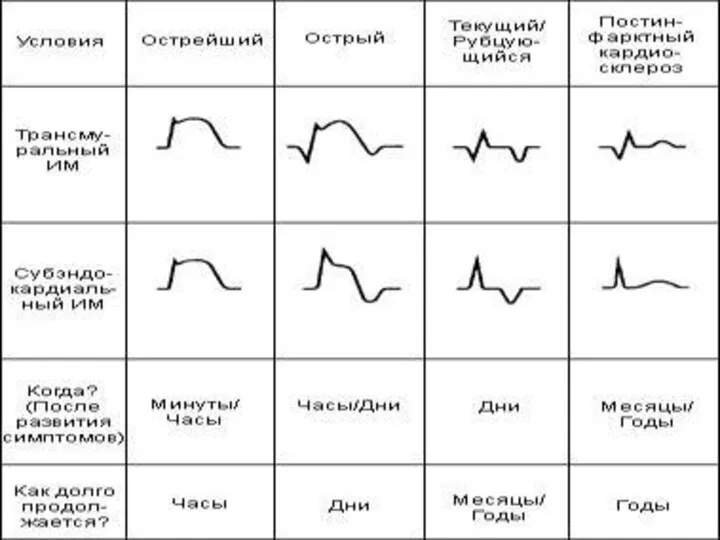
- 14. Периоды течения инфаркта миокарда Острейший период – от развития ишемии до появления некроза миокарда, продолжается до
- 16. Клиническая картина Основной клинический признак - жестокая боль за грудиной. Она бывает настолько интенсивной, что практически
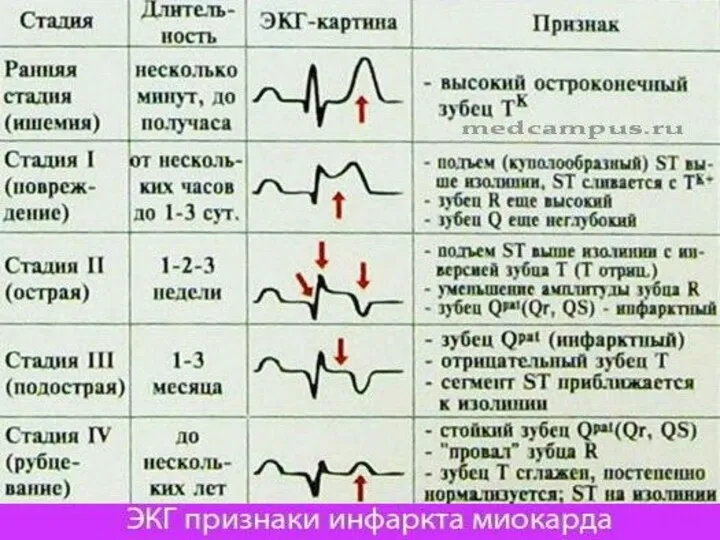
- 18. Диагностика инфаркта миокарда: ЭКГ Общий анализ крови В биохимическом анализе крови появляются маркеры повреждения сердечной мышцы
- 19. Цели лечения: Предотвращение дальнейшего тромбообразования; Ограничение очага некроза; Предупреждение и скорейшее устранение осложнений ИМ; Физическая и
- 20. Базисная терапия: Купирование боли; Тромболитическая терапия; Антитромботическая и антиагрегантная терапия; Оксигенотерапия; Применение антиишемических препаратов; Применение ингибиторов
- 21. Неотложная помощь при инфаркте миокарда Вызвать врача через третье лицо Придать больному положение Фаулера (приподнять изголовье)
- 22. Врачебная помощь: Оценка состояния . Контроль пульса, АД; Ингаляция кислорода через нос; Регистрация ЭКГ; Адекватное обезболивание:
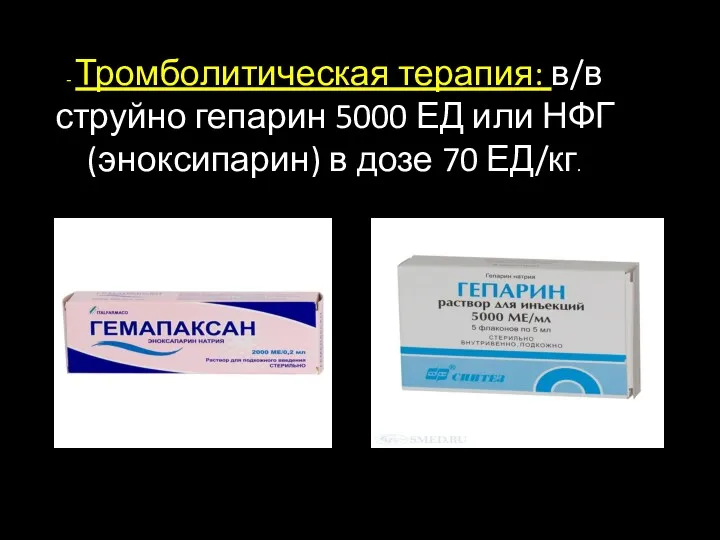
- 23. - Тромболитическая терапия: в/в струйно гепарин 5000 ЕД или НФГ (эноксипарин) в дозе 70 ЕД/кг.
- 24. Тромболитики высокого слайда: Метализе 40-50 мг ( в зависимости от веса пациента) в/в струйно в течение
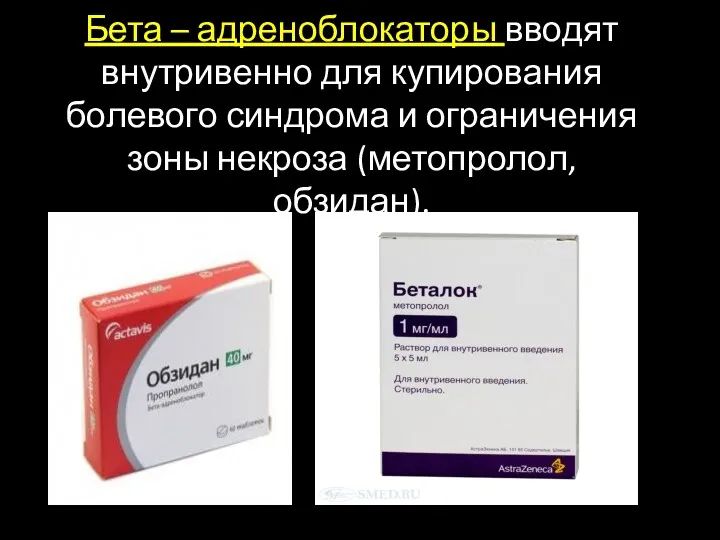
- 25. Бета – адреноблокаторы вводят внутривенно для купирования болевого синдрома и ограничения зоны некроза (метопролол, обзидан).
- 26. Осложнения ранние: острая сердечная недостаточность кардиогенный шок нарушения ритма и проводимости тромбоэмболические осложнения разрыв миокарда с
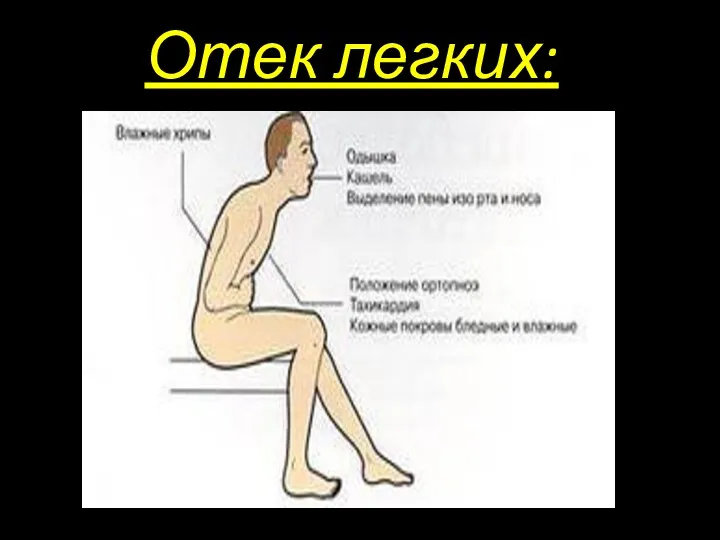
- 27. Отек легких:
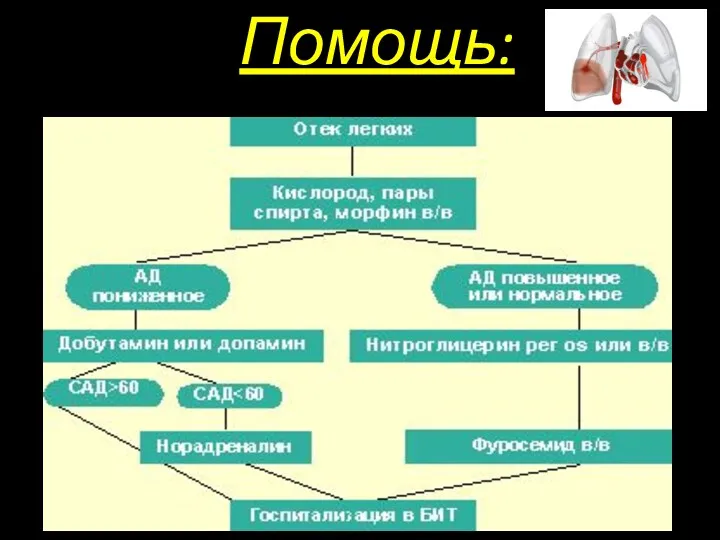
- 28. Помощь:
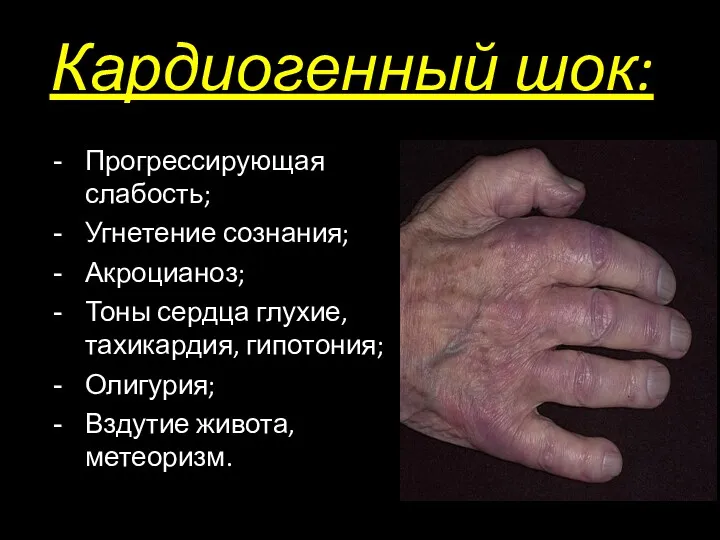
- 29. Кардиогенный шок: Прогрессирующая слабость; Угнетение сознания; Акроцианоз; Тоны сердца глухие, тахикардия, гипотония; Олигурия; Вздутие живота, метеоризм.
- 30. Помощь при шоке: Введение наркотических анальгетиков. 1% раствор мезатона внутривенно. Одновременно внутримышечно или подкожно вводится кордиамин,
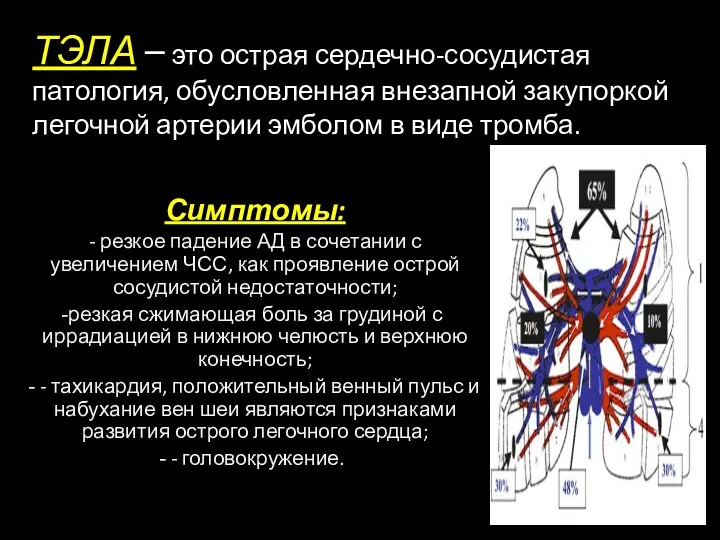
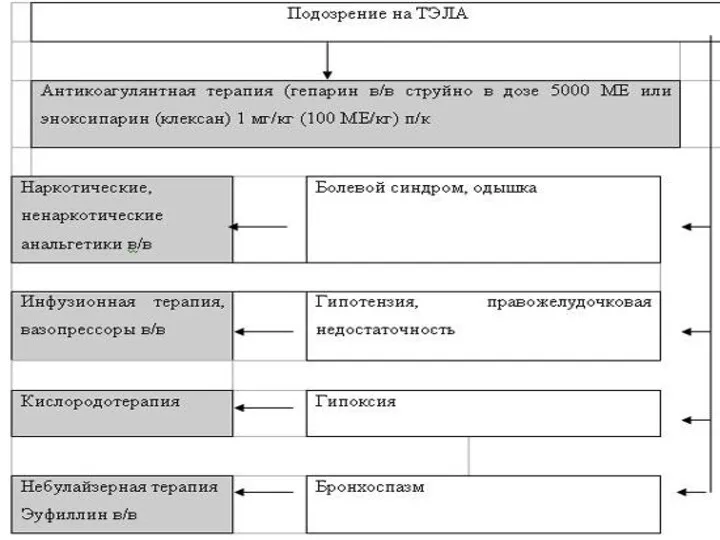
- 31. ТЭЛА – это острая сердечно-сосудистая патология, обусловленная внезапной закупоркой легочной артерии эмболом в виде тромба. Симптомы:
- 34. Скачать презентацию

















 Балалардың жарақаттануының себептері, алдын алу шаралары. Балалар тістерінің жарақаттары
Балалардың жарақаттануының себептері, алдын алу шаралары. Балалар тістерінің жарақаттары Амбулаторлы хирургиялық қызметті ұйымдастыру принциптері
Амбулаторлы хирургиялық қызметті ұйымдастыру принциптері Профилактика употребления психоактивных веществ
Профилактика употребления психоактивных веществ Обсессивно-компульсивное расстройство
Обсессивно-компульсивное расстройство Medicine of the 20th century
Medicine of the 20th century Стандартизация и анализ глазных лекарственных средств. Ушные и назальные ЛС
Стандартизация и анализ глазных лекарственных средств. Ушные и назальные ЛС Возбудители холеры
Возбудители холеры Оценка новорожденного ребенка сразу после рождения и принципы ухода за новорожденным
Оценка новорожденного ребенка сразу после рождения и принципы ухода за новорожденным Лечение заболеваний крови у детей. Железодефицитная анемия. Лейкозы. Геморрагические диатезы
Лечение заболеваний крови у детей. Железодефицитная анемия. Лейкозы. Геморрагические диатезы Балалар стоматологиялық тәжірибесіндегі ART-әдіс
Балалар стоматологиялық тәжірибесіндегі ART-әдіс Микробиологические методы лабораторной диагностики инфекционных заболеваний
Микробиологические методы лабораторной диагностики инфекционных заболеваний Монгольская традиционная медицина
Монгольская традиционная медицина Противоглистные средства. (Тема 7)
Противоглистные средства. (Тема 7) Сестринский процесс при пневмониях у детей
Сестринский процесс при пневмониях у детей Слайд-лекция №20. Антибиотики 1. Пенициллины, Цефалоспорины, Maкролиды
Слайд-лекция №20. Антибиотики 1. Пенициллины, Цефалоспорины, Maкролиды Острая кишечная непроходимость
Острая кишечная непроходимость Гельминтоздардың жалпы эпидемиологиялық сипаттамасы және контагиозды гельминтоздардың эпидемиологиялық процестің сипаттамасы
Гельминтоздардың жалпы эпидемиологиялық сипаттамасы және контагиозды гельминтоздардың эпидемиологиялық процестің сипаттамасы Лекция Амбулаторная хирургия, предоперационный период
Лекция Амбулаторная хирургия, предоперационный период Концепция обеспечения качества лекарственных средств
Концепция обеспечения качества лекарственных средств Семиотика и синдроматика поражений желудочно-кишечного тракта у детей
Семиотика и синдроматика поражений желудочно-кишечного тракта у детей Технология түріне байланысты медициналық технологияны бағалау
Технология түріне байланысты медициналық технологияны бағалау Физиология мочевыделительной системы
Физиология мочевыделительной системы Кишечный шов
Кишечный шов Коклюш – недоуправляемая инфекция. Часть 3
Коклюш – недоуправляемая инфекция. Часть 3 Дети с нарушениями речи
Дети с нарушениями речи Заманауи ісікке қарсы вакциналар
Заманауи ісікке қарсы вакциналар Дезинфекционные мероприятия при новой коронавирусной инфекции (2019-nCoV)
Дезинфекционные мероприятия при новой коронавирусной инфекции (2019-nCoV) Лечение генерализованных пародонтитов
Лечение генерализованных пародонтитов