Содержание
- 2. Введение Актуальность данной темы обусловлена тем, что заболеваемость инфекционным мононуклеозом за последнее десятилетие возросла более, чем
- 3. 1. Эпидемиология, этиология и патогенез инфекционного мононуклеоза Инфекционный мононуклеоз– это острое вирусное заболевание, которое характеризуется лихорадкой,
- 4. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр (ВЭБ), который является представителем онкогенных ДНК-содержащих вирусов. Вирус относится к
- 5. Продуктивный репликативный (литический) вариант развития патологического процесса характерен для острого инфекционного мононуклеоза. Происходит репликация вирусной ДНК,
- 6. 2. Клиническая картина и классификация инфекционного мононуклеоза Инкубационный период- от 4 до 7 недель. Заболевание начинается
- 7. Синдром поражения лимфатических узлов Синдром проявляется преимущественным увеличением передне- и заднешейных лимфоузлов. Часто регистрируют генерализованную лимфаденопатию
- 8. Синдром экзантемы Экзантема при инфекционном мононуклеозе регистрируется у 10-18% больных. Сыпь пятнисто-папулезная, реже геморрагическая с локализацией
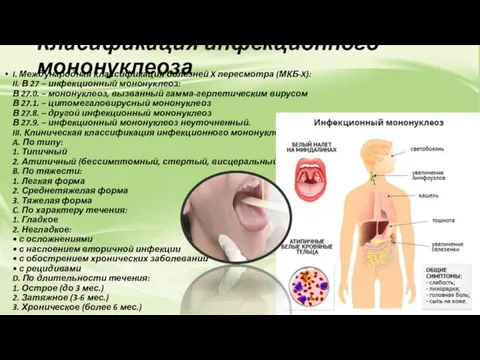
- 9. Класификация инфекционного мононуклеоза I. Международная классификация болезней X пересмотра (МКБ-X): II. В 27 – инфекционный мононуклеоз:
- 10. 3.Диагностика инфекционного мононуклеоза у детей Диагностика инфекционного мононуклеоза производится путем сбора анамнеза, клинического осмотра, лабораторных и
- 11. По показаниям применяются методы инструментальной диагностики (таблица 3). Таблица 3. Методы инструментальной диагностики
- 12. Специальные методы диагностики при инфекционном мононуклеозе осуществляются при наличии показаний: - Исследование системы гемостаза время в
- 13. 4. Лечение инфекционного мононуклеоза у детей Лечение инфекционного мононуклеоза проводится в амбулаторных условиях и условиях стационара.
- 14. Лечение инфекционного мононуклеоза включает: Режим. Диета. Методы медикаментозного лечения: - средства этиотропной терапии; - средства симптоматической
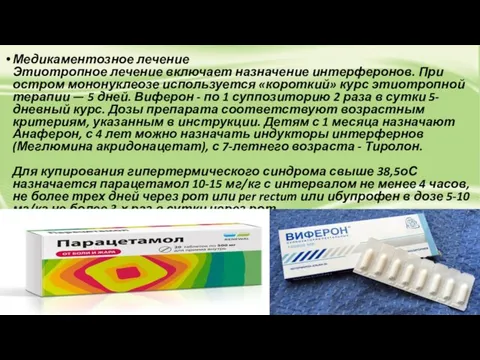
- 15. Медикаментозное лечение Этиотропное лечение включает назначение интерферонов. При остром мононуклеозе используется «короткий» курс этиотропной терапии —
- 16. При инфекционном мононуклеозе противопоказаны следующие антибиотики: - ампициллин – в связи с частым появлением сыпи и
- 17. Заключение Обобщая изложенное, можно сделать следующие выводы: 1)Инфекционный мононуклеоз – это острое вирусное заболевание, которое характеризуется
- 19. Скачать презентацию
Введение
Актуальность данной темы обусловлена тем, что заболеваемость инфекционным мононуклеозом за последнее
Введение
Актуальность данной темы обусловлена тем, что заболеваемость инфекционным мононуклеозом за последнее
Клинические проявления инфекционного мононуклеоза разнообразны, что создает трудности в своевременной и правильной его верификации, а также при дифференциально-диагностическом разграничении от заболеваний, сопровождающихся мононуклеозоподобным синдромом.
Важность проблемы изучения инфекционного мононуклеоза обусловлена высокой распространенностью, специфической тропностью возбудителя (вируса Эпштейна-Барра — ВЭБ) к иммунокомпетентным клеткам, трудностями ранней диагностики и дифференциальной диагностики, особенностями течения инфекции у детей на разных этапах онтогенеза, отсутствием средств специфической профилактики и этио-тропной терапии.
Цель реферата – изучить особенности инфекционного мононуклеоза у детей.
1. Эпидемиология, этиология и патогенез инфекционного мононуклеоза
Инфекционный мононуклеоз– это острое вирусное
1. Эпидемиология, этиология и патогенез инфекционного мононуклеоза
Инфекционный мононуклеоз– это острое вирусное
Инфицированность вирусом Эпштейна-Барр составляет около 90% населения в возрасте старше 40 лет, 50% населения переносит инфекционный мононуклеоз в детском и подростковом возрасте. Первичное инфицирование может произойти в 2-3 месяца с развитием синдромокомплекса инфекционного мононуклеоза у детей в возрасте 6 месяцев. К концу 1-го года жизни антитела находят у 17% детей.
У лиц старше 30-40 лет заболевание встречается не более чем в 1% случаев. В 60%-80% случаев первичная ВЭБ инфекция характеризуется асимптомной сероконверсией инфицирования. У остальных 20%-30% инфицированных может развиться клинически манифестный острый мононуклеоз. У детей первых двух лет жизни доля латентных форм достигает 90%, с 2 до 10 лет она снижается до 30%-50%.
Источником инфекции является больной человек, в том числе со стёртыми формами болезни, и вирусоноситель. От больного человека к здоровому возбудитель передаётся воздушно-капельным путём, чаще всего со слюной, возможна передача инфекции при переливании крови.
Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр (ВЭБ), который является представителем онкогенных
Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр (ВЭБ), который является представителем онкогенных
Определены 2 штамма ВЭБ по способности их к трансформации В-лимфоцитов (тип А и тип В), неразличимые серологически, но специфически идентифицируемые цитотоксическими Т- лимфоцитами. ВЭБ сферической формы диаметром 120-150 нм, имеет сложную антигенную структуру. В процессе репликации вируса экспрессируется свыше 70 различных вирусспецифических белков.
Определены группы иммуногенных белков, выявление антител к которым позволяет дифференцировать стадию инфекции: ЕА – ранний антиген, включает белки р54, р138; EBNA-1 – ядерный антиген, белок р72; VCA – капсидный антиген, включает комплекс белков р150, р18, р23; LMP – латентный мембранный белок, gp125.
На стадии инфицирования через входные ворота вирус с помощью рецептора CD21 ВЭБ адсорбируется на клетках эпителия назофарингеального отдела, слюнных желез, инфицирует В- лимфоциты, Т-лимфоциты, натуральные киллеры, макрофаги, нейтрофилы, эндотелиоциты.
Цитотоксические клетки лизируют инфицированные ВЭБ В-лимфоциты, что приводит к выделению большого количества антигенов вируса и освобождение липопротеидов, цитокинов, вызывающих лихорадочную реакцию, и, возможно, оказывающих токсическое действие на печень, что определяет появление первых клинических симптомов заболевания с поражением лимфоидных органов.
Продуктивный репликативный (литический) вариант развития патологического процесса характерен для острого инфекционного
Продуктивный репликативный (литический) вариант развития патологического процесса характерен для острого инфекционного
Происходит репликация вирусной ДНК, продукция вирусных гликопротеидов, при этом частицы вируса созревают, высвобождаются из клетки, в результате чего клетка погибает. Клинически это проявляется рецидивом инфекционного мононуклеоза.
Внедрение вируса ДНК в клетки хозяина делает его недосягаемым для иммунного контроля и является одним из основных механизмов развития хронического течения ВЭБ-инфекции.
Персистенция ВЭБ в латентной форме в трансформированных В-лимфоцитах при первичной ВЭБ-инфекции приводит к постоянному носительству вируса с небольшим числом латентно инфицированных В-клеток, циркулирующих у серопозитивных лиц.
Факторы, способствующие угнетению Т-клеточного иммунитета, позволяют клеткам вновь активировать литический вариант развития патологического процесса.
2. Клиническая картина и классификация инфекционного мононуклеоза
Инкубационный период- от 4 до
2. Клиническая картина и классификация инфекционного мононуклеоза
Инкубационный период- от 4 до
Лимфопролиферативный синдром сочетает синдром поражения рото-, носоглотки, синдром поражения лимфатических узлов (лимфаденопатия), синдром гепатоспленомегалии (спленомегалия, гепатомегалия).
Синдром поражения рото-, носоглотки. Одним из ранних проявлений лимфопролиферативного синдрома является фарингит с гипертрофией лимфоидной ткани носоглотки, которая проявляется затруднением носового дыхания, аденоидитом, храпом во сне.
Тонзиллит является характерным симптомом инфекционного мононуклеоза и отражает проявление лимфопролиферативного синдрома. Характерна яркая гиперемия слизистой оболочки мягкого неба, гиперплазия лимфоидных фолликулов задней стенки глотки. Тонзиллит может быть катаральным, лакунарным или язвенно-некротическим и характеризуется длительным (до 7-14 дней) сохранением налетов. В ряде случаев отмечают фибринозный характер налетов. Наличие гнойных, фибринозных, язвенно-некротических налетов на миндалинах, как правило, обусловлено вирусно-бактериальной микст-инфекцией.
Синдром поражения лимфатических узлов
Синдром проявляется преимущественным увеличением передне- и заднешейных лимфоузлов.
Синдром поражения лимфатических узлов Синдром проявляется преимущественным увеличением передне- и заднешейных лимфоузлов.
Синдром гепатоспленомегалии У больных острым инфекционным мононуклеозом спленомегалия развивается в половине случаев со второй недели заболевания, сохраняется длительно.
Синдром цитолиза печеночных клеток и нарушения пигментного (билирубинового) обмена печени. Поражение печени может сопровождаться цитолитическим синдромом с развитием гиперферментемии (повышение аланинаминотрансминазы, аспартатаминотрансминазы), однако уровень ее редко превышает показатели нормы более чем в 10 раз. Нарушение пигментного (билирубинового) обмена печени, клинически проявляющееся желтухой.
Синдром экзантемы
Экзантема при инфекционном мононуклеозе регистрируется у 10-18% больных. Сыпь пятнисто-папулезная,
Синдром экзантемы Экзантема при инфекционном мононуклеозе регистрируется у 10-18% больных. Сыпь пятнисто-папулезная,
Таблица 1. Клинические критерии диагностики инфекционного мононуклеоза
Класификация инфекционного мононуклеоза
I. Международная классификация болезней X пересмотра (МКБ-X):
II. В
Класификация инфекционного мононуклеоза
I. Международная классификация болезней X пересмотра (МКБ-X): II. В
3.Диагностика инфекционного мононуклеоза у детей
Диагностика инфекционного мононуклеоза производится путем сбора анамнеза,
3.Диагностика инфекционного мононуклеоза у детей
Диагностика инфекционного мононуклеоза производится путем сбора анамнеза,
Эпидемиологические критерии диагностики инфекционного мононуклеоза: - Наличие в окружении больного ребенка, лиц с подобным заболеванием, или с подтвержденным диагнозом «Инфекционный мононуклеоз». - Анализ степени контакта с лицами с подобными заболеваниями; - Контакт с больным типичными и атипичными формами инфекционного мононуклеоза или вирусовыделителем; - Контакт с больным, имеющим длительную лихорадку с неуточненным диагнозом; - Гемотрансфузии в течение 6 мес. В таблице 2 представлены критерии лабораторного подтверждения диагноза инфекционного мононуклеоза.
По показаниям применяются методы инструментальной диагностики (таблица 3).
Таблица 3. Методы инструментальной
По показаниям применяются методы инструментальной диагностики (таблица 3).
Таблица 3. Методы инструментальной
Специальные методы диагностики при инфекционном мононуклеозе осуществляются при наличии показаний:
- Исследование
Специальные методы диагностики при инфекционном мононуклеозе осуществляются при наличии показаний: - Исследование
4. Лечение инфекционного мононуклеоза у детей
Лечение инфекционного мононуклеоза проводится в амбулаторных
4. Лечение инфекционного мононуклеоза у детей
Лечение инфекционного мононуклеоза проводится в амбулаторных
Лечение инфекционного мононуклеоза включает:
Режим. Диета.
Методы медикаментозного лечения:
- средства этиотропной терапии;
-
Лечение инфекционного мононуклеоза включает: Режим. Диета. Методы медикаментозного лечения: - средства этиотропной терапии; -
Медикаментозное лечение
Этиотропное лечение включает назначение интерферонов. При остром мононуклеозе используется
Медикаментозное лечение Этиотропное лечение включает назначение интерферонов. При остром мононуклеозе используется
При инфекционном мононуклеозе противопоказаны следующие антибиотики:
- ампициллин – в связи с
При инфекционном мононуклеозе противопоказаны следующие антибиотики: - ампициллин – в связи с
Заключение
Обобщая изложенное, можно сделать следующие выводы:
1)Инфекционный мононуклеоз – это острое вирусное
Заключение
Обобщая изложенное, можно сделать следующие выводы: 1)Инфекционный мононуклеоз – это острое вирусное













 Отравляющие и АОХВ общеядовитого и удушающего действия. Клиника, диагностика, лечение. Лекция № 9
Отравляющие и АОХВ общеядовитого и удушающего действия. Клиника, диагностика, лечение. Лекция № 9 ЭЭГ в норме и патологии. Нейротерапия. Лекция 3
ЭЭГ в норме и патологии. Нейротерапия. Лекция 3 Менингеальный синдром в клинике инфекционных болезней. Менингококковая инфекция
Менингеальный синдром в клинике инфекционных болезней. Менингококковая инфекция Венозный возврат (ВВ) – приток венозной крови к сердцу
Венозный возврат (ВВ) – приток венозной крови к сердцу Лекции по фармакологии
Лекции по фармакологии Бауыр ауруындағы синдромдар
Бауыр ауруындағы синдромдар Влияние вредных факторов на репродуктивную систему человека
Влияние вредных факторов на репродуктивную систему человека Медико–социальная работа с детьми–сиротами
Медико–социальная работа с детьми–сиротами Исследование мочи
Исследование мочи Клінічна анатомія порожнини живота. Клінічна анатомія очеревини. Кишкові шви. Ентероанастомози
Клінічна анатомія порожнини живота. Клінічна анатомія очеревини. Кишкові шви. Ентероанастомози Оказание неотложной помощи детям
Оказание неотложной помощи детям Определение понятия психосоматики
Определение понятия психосоматики Ботулизм
Ботулизм Орбита флегмонасы, орбита веналарының тромбофлебиті, периоститтер этиологиясы, клиникасы, жедел көмек көрсету
Орбита флегмонасы, орбита веналарының тромбофлебиті, периоститтер этиологиясы, клиникасы, жедел көмек көрсету Дисбиоз кишечника. Как поставить диагноз практическому врачу
Дисбиоз кишечника. Как поставить диагноз практическому врачу Background and precancerous diseases of female genital. Malignant neoplasms of female genital organs
Background and precancerous diseases of female genital. Malignant neoplasms of female genital organs Τουριστικες επιχειρησεις. Ειδικά πρωτόκολλα υγειονομικού
Τουριστικες επιχειρησεις. Ειδικά πρωτόκολλα υγειονομικού Базовая сердечно-легочная реанимация Basis Life Support (BLS)
Базовая сердечно-легочная реанимация Basis Life Support (BLS) Опасность получения ожогов. Первая медицинская помощь
Опасность получения ожогов. Первая медицинская помощь Эндокардит. Миокардит. Перикардит. Инфаркт миокарда
Эндокардит. Миокардит. Перикардит. Инфаркт миокарда Оперативная хирургия желудка
Оперативная хирургия желудка Важнейшие семейства – источники лекарственного растительного сырья
Важнейшие семейства – источники лекарственного растительного сырья Организация работы детской поликлиники и стационара. Функции, структуры, штаты. Качественный и количественный показатель работы
Организация работы детской поликлиники и стационара. Функции, структуры, штаты. Качественный и количественный показатель работы Ас қорыту жүйесінің жасқа сай анатомиялық-физиологиялық ерекшеліктері
Ас қорыту жүйесінің жасқа сай анатомиялық-физиологиялық ерекшеліктері Инфекционная ринотрахеит и парагрипп-3
Инфекционная ринотрахеит и парагрипп-3 Вакцинопрофилактика в общественном здравоохранении
Вакцинопрофилактика в общественном здравоохранении Мониторинг отправки структурированных электронных медицинских документов
Мониторинг отправки структурированных электронных медицинских документов Pancreatic Cancer
Pancreatic Cancer