Содержание
- 2. Предрасполагающие факторы 1. Артериальная гипертензия. 2. Гиподинамия. 3. Ожирение. 4. Курение. 5. Эмоциональные (стрессы). 6. Физические
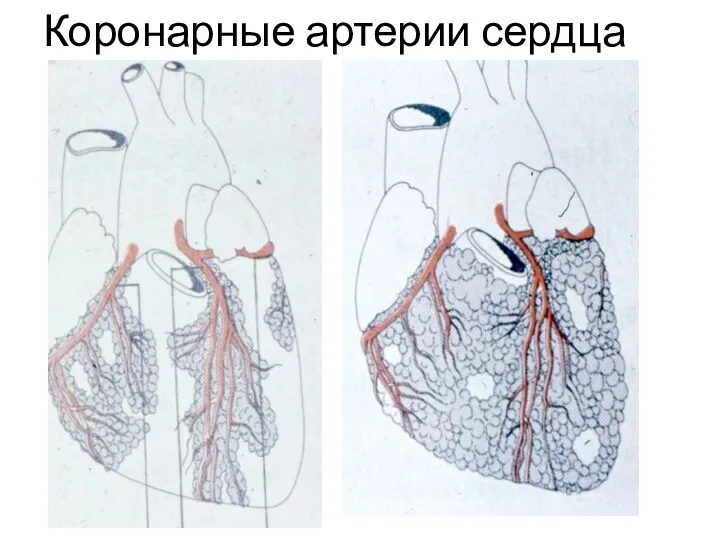
- 3. Коронарные артерии сердца
- 4. Частота поражения коронарных артерий сердца 1. Участок нисходящей передней ветви на расстоянии 1,5-2 см от устья.
- 5. Клинико-анатомические формы ишемической болезни сердца Острая ИБС: 1. Острый инфаркт миокарда 2. Нестабильная стенокардия 3. Внезапная
- 6. Причины острых форм ишемической болезни сердца Очаговое сужение коронарной артерии бляшкой при резко возросшей потребности в
- 7. Причины острых форм ишемической болезни сердца 3. Острые изменения в бляшках – кровоизлияние, трещины в бляшке,
- 8. Причины острых форм ишемической болезни сердца 4. Коронарный тромбоз: чаще покрывает разрушающуюся бляшку, способствуя более или
- 9. Патогенез При изменениях в бляшке – контакт тромбоцитов с содержимым бляшки и субэндотелиальным коллагеном, выделение тканевого
- 10. NB. Возникновение любой из этих причин клинически соответствует началу классического болевого синдрома Искажать клинику и анатомию
- 12. Стадии острого инфаркта миокарда 1. Донекротическая - до 18 часов после возникновения клинических проявлений. 2. Некротическая
- 13. Морфологическая диагностика инфаркта миокарда Гистологически изменения в миокарде выявляются не ранее чем через 6 часов от
- 14. Последовательность изменений в миокарде и крови при инфаркте Повреждение – 30 минут Обратимые изменения Только ультраструктурные
- 15. Последовательность изменений в миокарде и крови при инфаркте 30 минут – 3 часа – необратимые изменения
- 16. Последовательность изменений в миокарде и крови при инфаркте 3-4 часа – 12 часов Ультраструтурные (маргинация хроматина
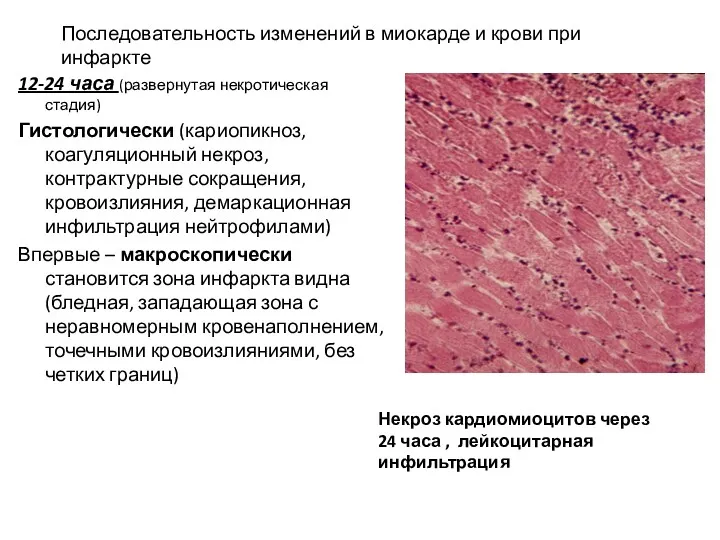
- 17. Последовательность изменений в миокарде и крови при инфаркте Некроз кардиомиоцитов через 24 часа , лейкоцитарная инфильтрация
- 18. Последовательность изменений в миокарде и крови при инфаркте 24 - 72 часа (развернутая некротическая стадия) Гистологически:
- 19. Последовательность изменений в миокарде и крови при инфаркте 72 ч – 7 суток (начало стадии организации)
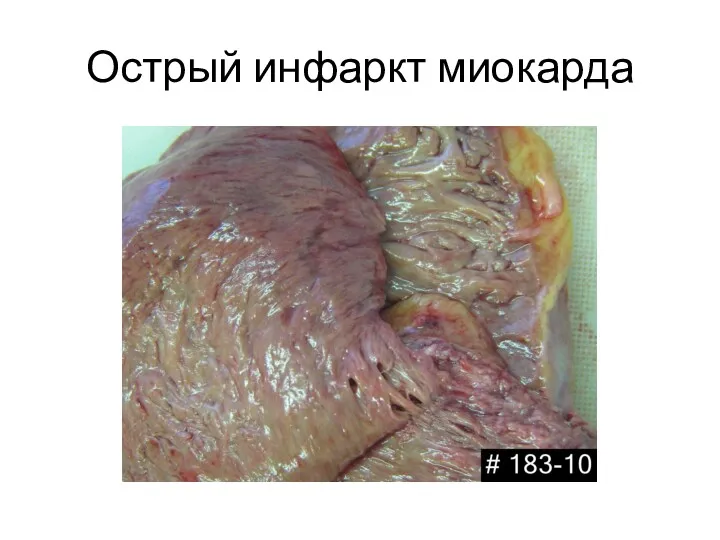
- 20. Острый инфаркт миокарда
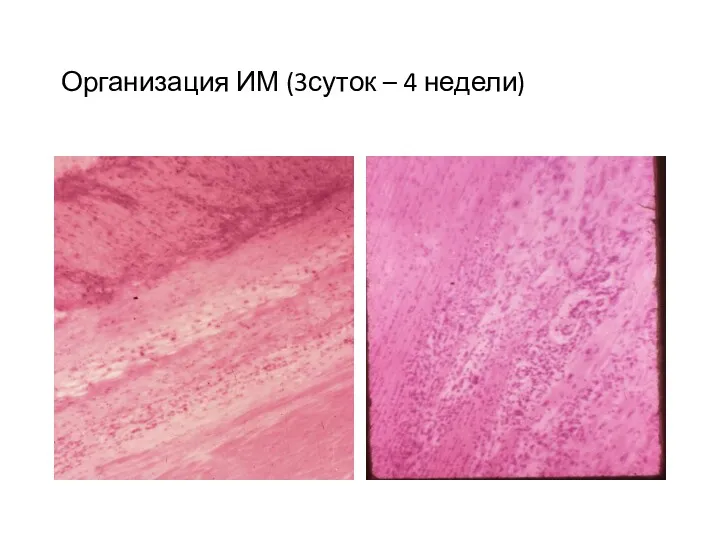
- 21. Организация ИМ (3суток – 4 недели)
- 22. Последовательность изменений в миокарде и крови при инфаркте 7 -10 суток (начало стадии организации) Гистологически: активная
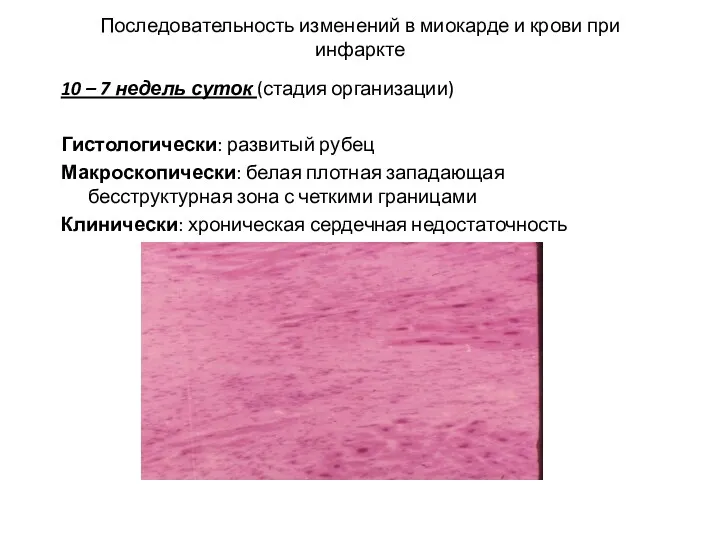
- 23. Последовательность изменений в миокарде и крови при инфаркте 10 – 7 недель суток (стадия организации) Гистологически:
- 24. Классификация ИМ 1. По размерам – микроскопические, мелкоочаговые, крупноочаговые, тотальные. 2. По отношению к стенке сердца
- 25. Осложнения ИМ 1. Кардиогенный шок 2.Острая сердечная недостаточность 3. Аритмии – мерцание и трепетание предсердий, асистолия,
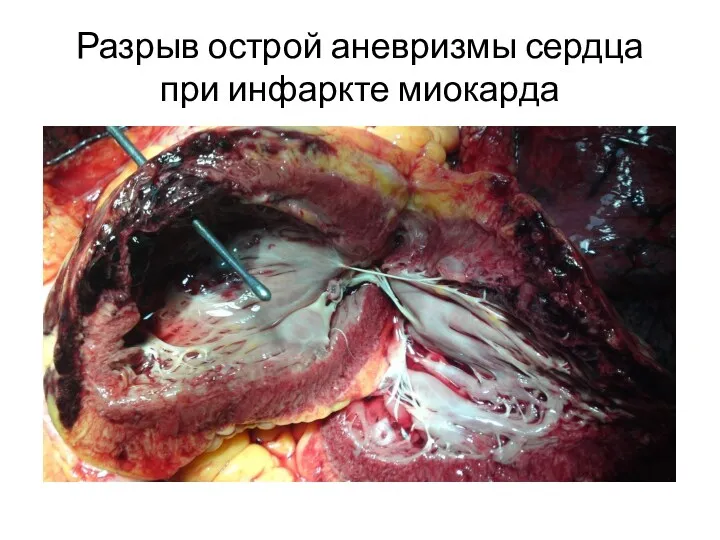
- 26. Разрыв острой аневризмы сердца при инфаркте миокарда
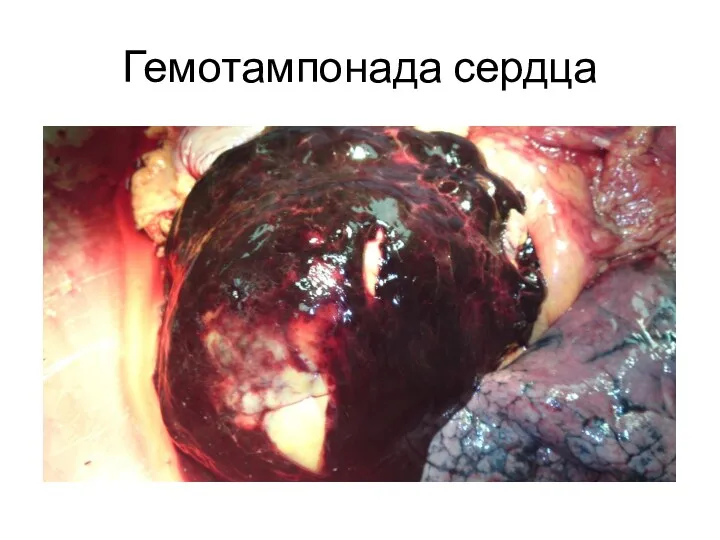
- 27. Гемотампонада сердца
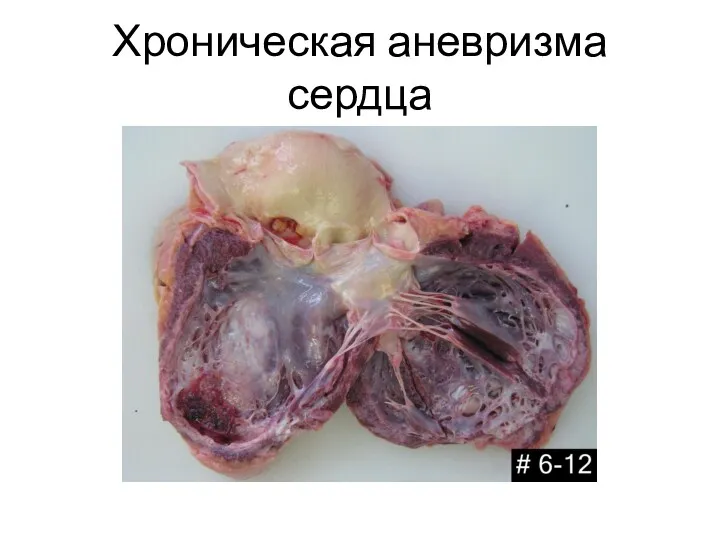
- 29. Хроническая аневризма сердца
- 31. Скачать презентацию




















 Вегетативные дисфункции у детей
Вегетативные дисфункции у детей Питание детей с муковисцидозом
Питание детей с муковисцидозом Травма головы
Травма головы Дене шынықтыру мен спорт
Дене шынықтыру мен спорт Іріңді-септикалық инфекциялар кезінде алдын алу және эпидемияға қарсы шаралар.Күйік бөлімшелеріндегі инфекциялық бақылау
Іріңді-септикалық инфекциялар кезінде алдын алу және эпидемияға қарсы шаралар.Күйік бөлімшелеріндегі инфекциялық бақылау Определение и оценка физического развития
Определение и оценка физического развития Возрастные особенности опорно-двигательной системы
Возрастные особенности опорно-двигательной системы Тканевая совместимость и переливание крови
Тканевая совместимость и переливание крови Антитела, строение и функции
Антитела, строение и функции Дыхание в необычных условиях
Дыхание в необычных условиях Дегенерация сетчатки глаза
Дегенерация сетчатки глаза Заболевания щитовидной железы
Заболевания щитовидной железы Злокачественные опухоли и их профилактика
Злокачественные опухоли и их профилактика Печеночная кома. Интенсивная терапия
Печеночная кома. Интенсивная терапия Роль формулярной системы в повышении эффективности использования лекарственных средств
Роль формулярной системы в повышении эффективности использования лекарственных средств Новые подходы в организации и проведении предварительных и периодических медицинских осмотров
Новые подходы в организации и проведении предварительных и периодических медицинских осмотров Антигипертензивные препараты при беременности. Влияние на мать и плод
Антигипертензивные препараты при беременности. Влияние на мать и плод Технология сестринских манипуляций. Сестринский процесс в организации питания больных
Технология сестринских манипуляций. Сестринский процесс в организации питания больных Аномалии развития почек
Аномалии развития почек Неврология, психиатрия және наркология. Шизофрения
Неврология, психиатрия және наркология. Шизофрения Электрофорез белков сыворотки крови
Электрофорез белков сыворотки крови Локализованные формы рака молочной железы. Тактика лечения. Прогноз
Локализованные формы рака молочной железы. Тактика лечения. Прогноз Молекулярні хвороби та методи їх діагностики. (Лекція 8)
Молекулярні хвороби та методи їх діагностики. (Лекція 8) Травматические вывихи
Травматические вывихи Цитостатикалық ем
Цитостатикалық ем Рожа - инфекционная болезнь
Рожа - инфекционная болезнь Холера. Клиническая картина
Холера. Клиническая картина Механизмы трофического действия физических упражнений
Механизмы трофического действия физических упражнений