Слайд 2

Обеспечение проходимости дыхательных путей
Прием Сафара
Воздуховод
Надгортанный воздуховод
Ларингеальная маска
Ларингеальная трубка
Интубационная трубка
Слайд 3

Слайд 4
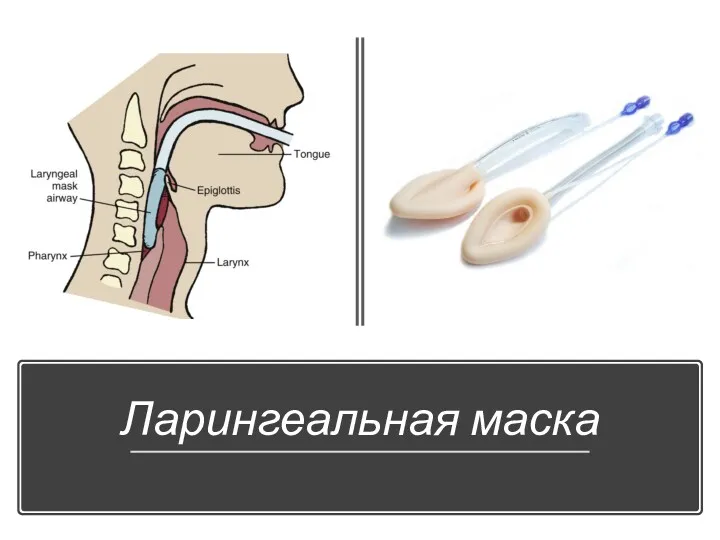
Слайд 5
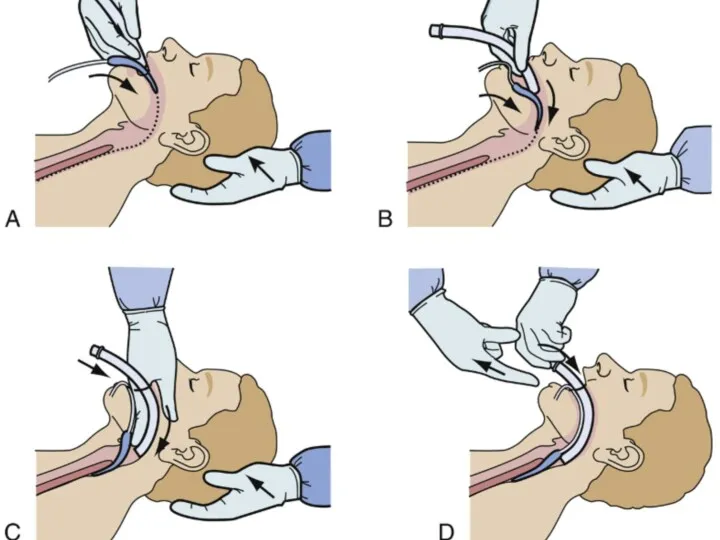
Слайд 6
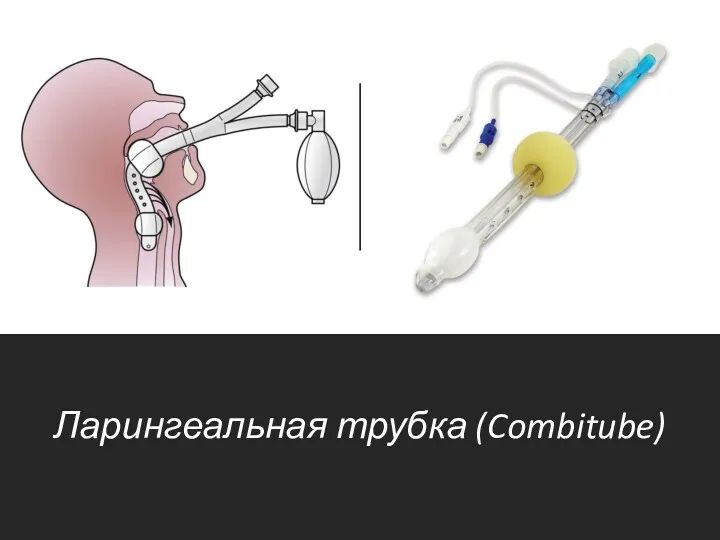
Ларингеальная трубка (Combitube)
Слайд 7

Чеклист для НИВЛ
У пациента симптомы дыхательной недостаточности?
РаО2/FiO2 < 200 и/или PaCO2
> 45 мм рт ст?
Если ДА на оба вопроса, то нужно ответить на следующие вопросы:
ДН, которая угрожает жизни в настоящий момент?
Жизнеугрожающее циркуляторное заболевание (шок)?
Кома, ажитация, судороги?
Невозможно профилактизировать аспирацию?
Рвота?
Отек гортани, травмы лица, операции на шее или голове недавно?
Если ответ НЕТ на все вопросы – пациент кандидат для НИВЛ
Слайд 8

Показания к ИВЛ
Оперативные вмешательства (использование миорелаксантов, операции на животе, положение Тренделенбурга
и т.д.)
Нарушения уровня сознания (< 9 баллов GCS)
Неэффективность «самостоятельного» дыхания (РаО2<60 mmHg, PaCO2>50 mmHg, тахипноэ >35, участие вспомогательной мускулатуры)
Отсутствие «самостоятельного» дыхания
Гиповолемический шок (кровопотеря более 30 мл/кг)
Профилактика аспирации
Слайд 9
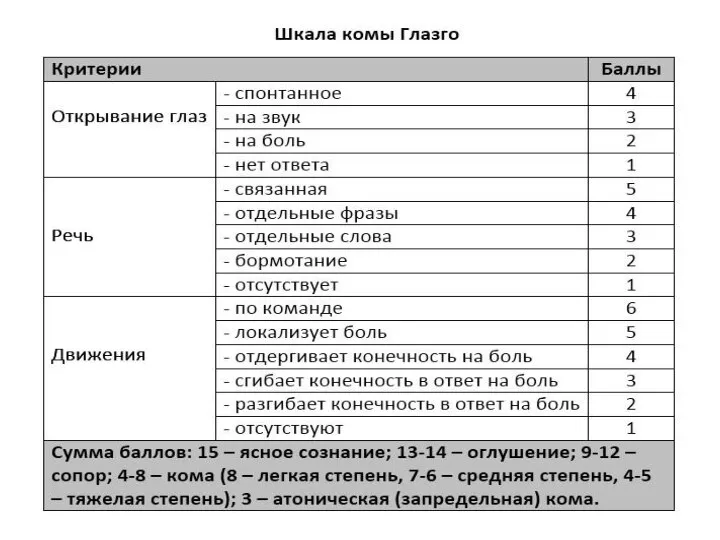
Слайд 10
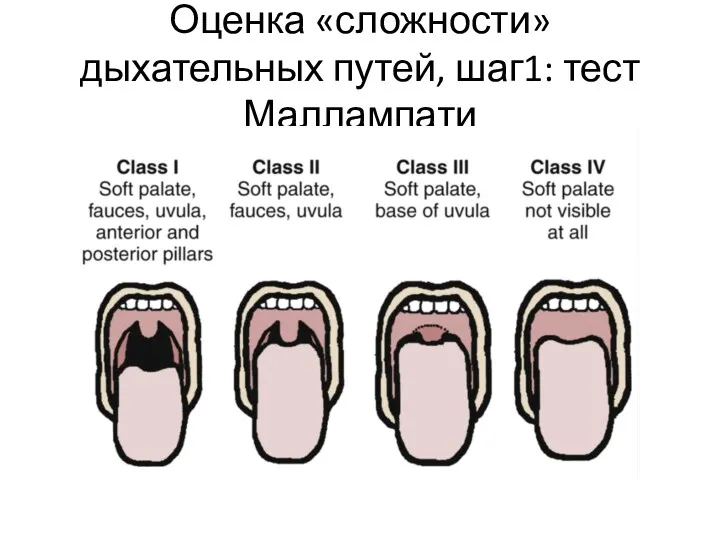
Оценка «сложности» дыхательных путей, шаг1: тест Маллампати
Слайд 11
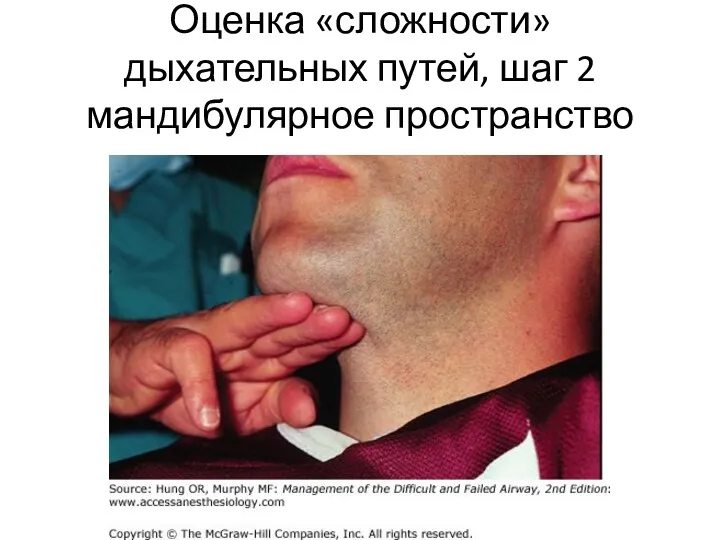
Оценка «сложности» дыхательных путей, шаг 2 мандибулярное пространство
Слайд 12

Оценка «сложности» дыхательных путей, шаг 3 работа атланто-окципитального сочленения
Слайд 13
ПРОВЕРЬТЕ НАЛИЧИЕ НЕОБХОДИМОГО ОБОРУДОВАНИЯ И РАСХОДНЫХ МАТЕРИАЛОВ!!!
Слайд 14
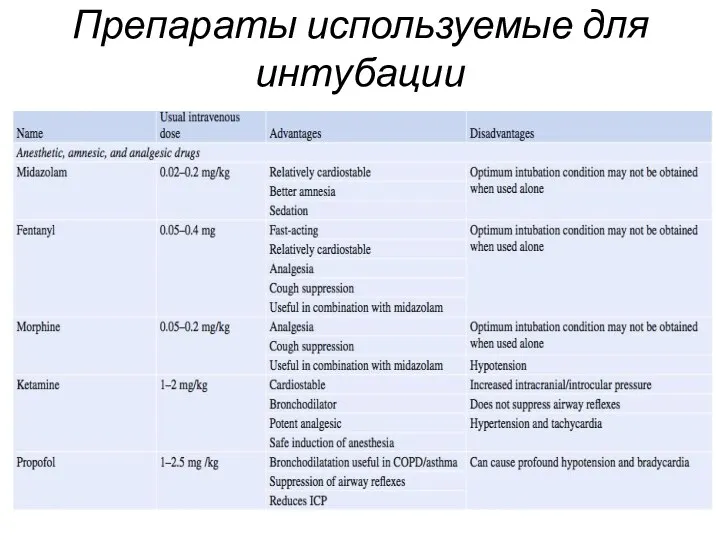
Препараты используемые для интубации
Слайд 15
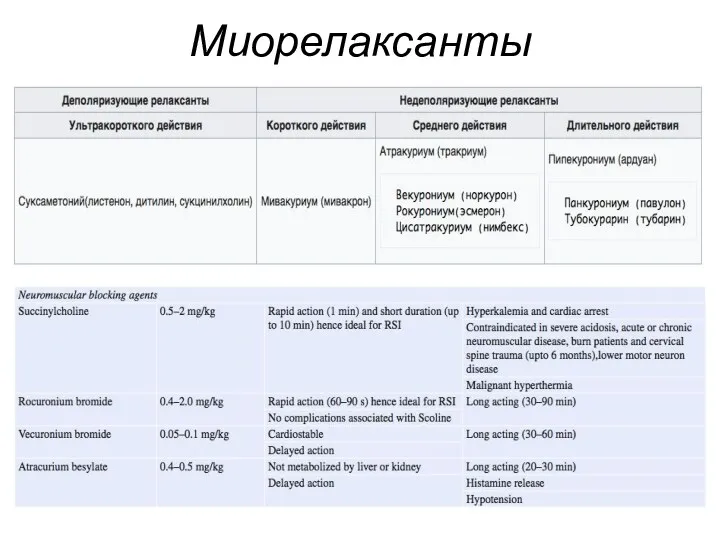
Слайд 16

Противопоказания к использованию Cукцинилхолина (Листенон*)
Гиперкалиемия
Ожоги
Глаукома
Злокачественная гипертермия
Закрытоугольная глаукома
Проникающие травмы глаза
Миастения
Острая печеночная недостаточность
Слайд 17
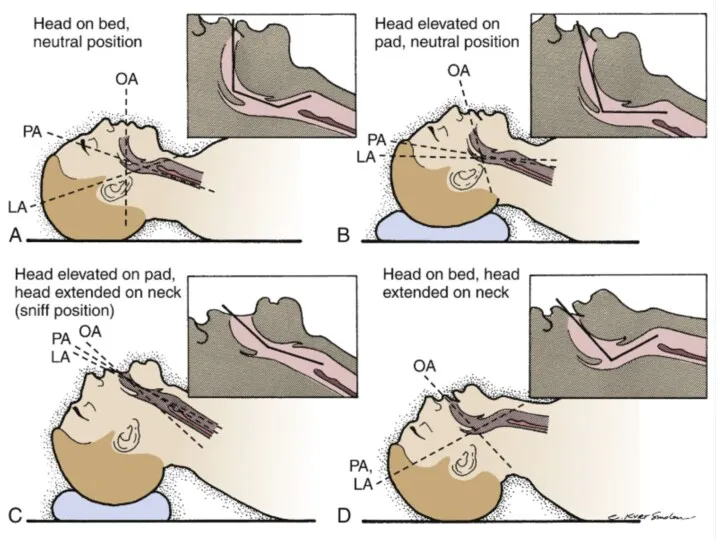
Слайд 18

Rapid Sequence Induction
Преоксигенация (100% О2 5 глубоких вдохов или 2 –
3 минуты обычного “дыхания”)
Индукция (для индукции используют Рокуроний (1 мг/кг) или Листенон (2 мг/кг))
Прием Селлика (выполняет ассистент)
Масочную вентиляцию не проводить!
Ларингоскопия и интубация трахеи
Только после интубации прекращение приема Селлика
Оценка положения интубационной трубки
Слайд 19
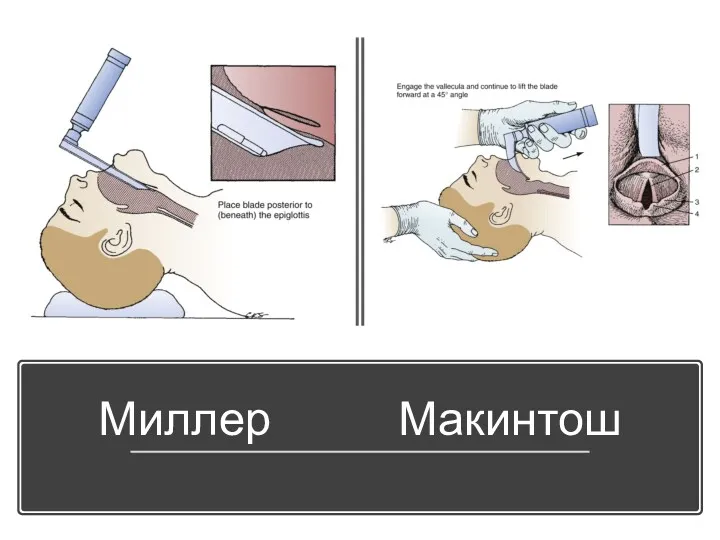
Слайд 20
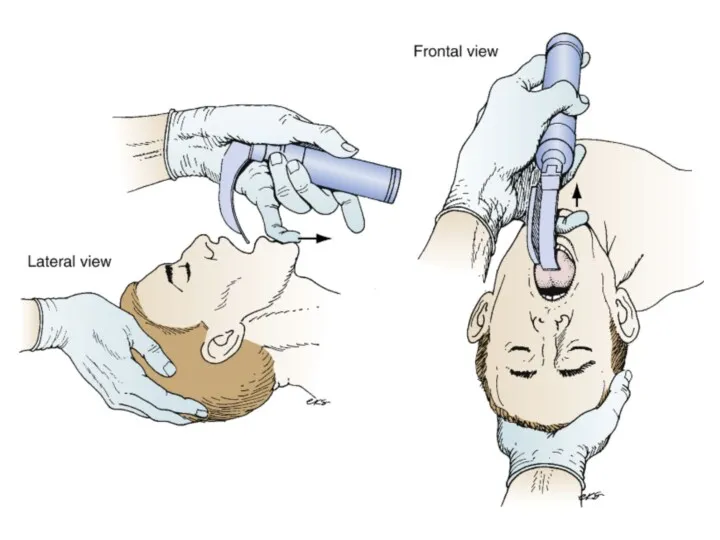
Слайд 21
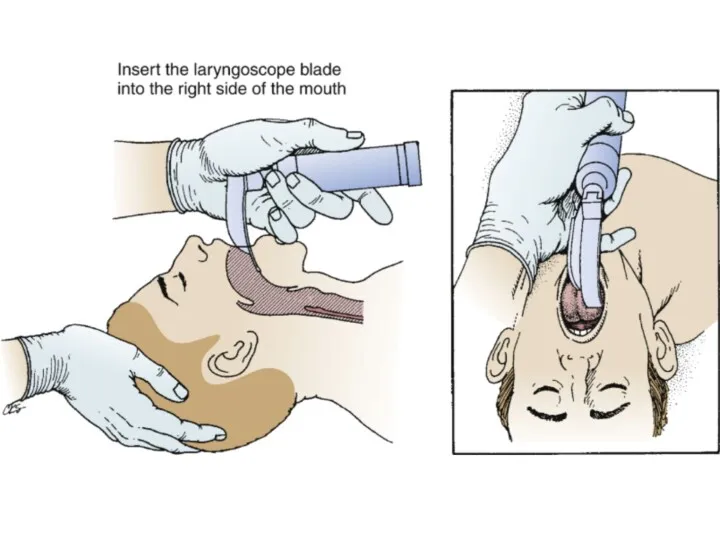
Слайд 22
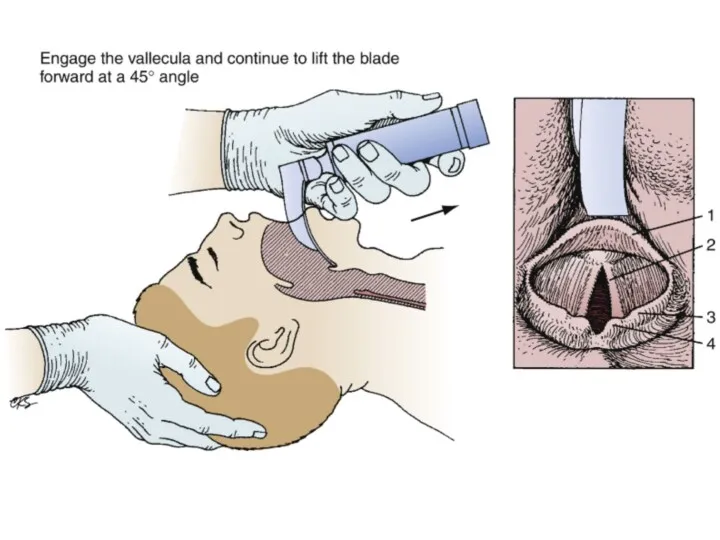
Слайд 23
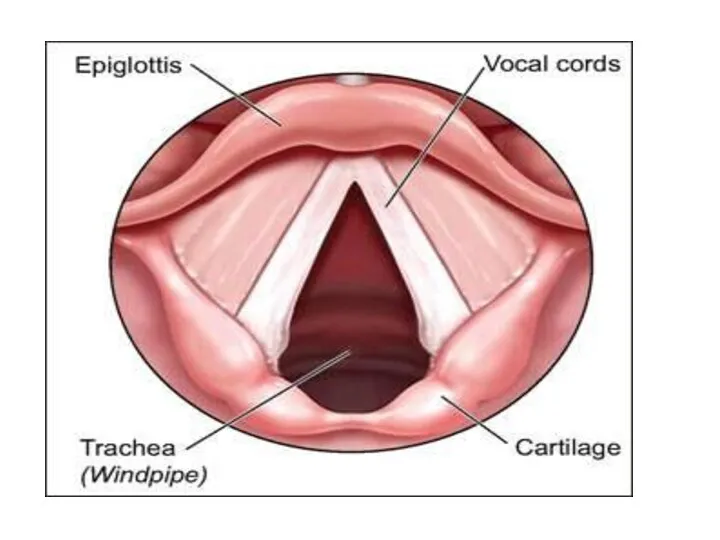
Слайд 24
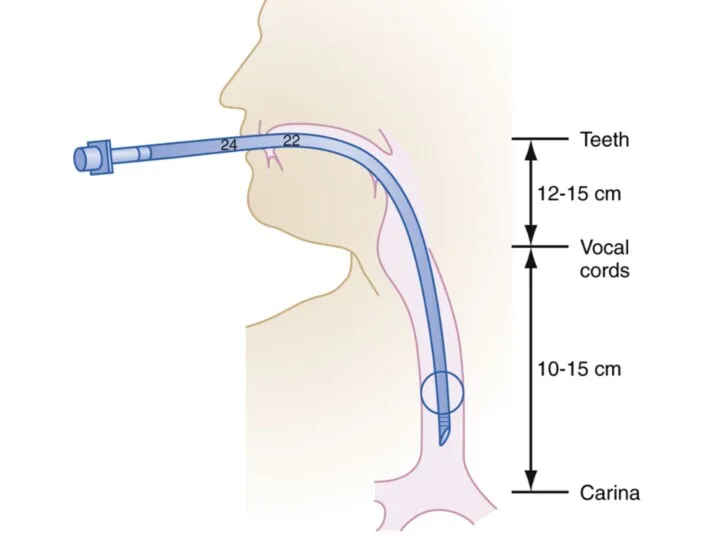
Слайд 25

Слайд 26
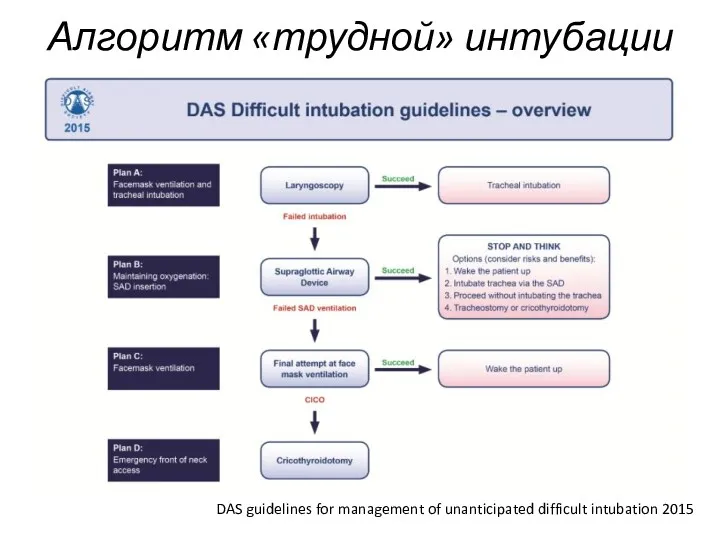
Алгоритм «трудной» интубации
DAS guidelines for management of unanticipated difficult intubation 2015
Слайд 27

Критерии «готовности» к экстубации
Стабилизация состояния пациента
Наличие «спонтанного» дыхания
Уровень сознания (>13 баллов
GCS)*
Минимальная вазопрессорная поддержка или ее отсутствие
РаО2/FiO2 > 200, PEEP < 5 cmH20, FiO2 < 0,3
Т тела < 38 С, рН > 7.3, гемоглобин > 80 г/л
Слайд 28

Шкала FOUR (Full Outline of UnResponsiveness)
Точнее детализируется неврологический статус
Позволяет оценить рефлексы
ствола мозга
Применима у детей и взрослых
Позволяет диагностировать синдром «запертого» человека
Простота оценки
Слайд 29
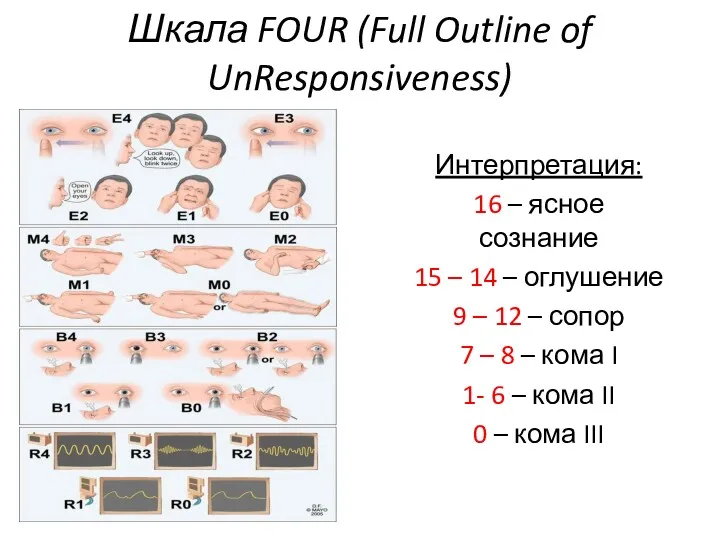
Шкала FOUR (Full Outline of UnResponsiveness)
Интерпретация:
16 – ясное сознание
15 – 14
– оглушение
9 – 12 – сопор
7 – 8 – кома I
1- 6 – кома II
0 – кома III
Слайд 30

Spontaneous Breathing Trial (SBT)
1 – й способ: Спонтанное дыхание через Т
– образный коннектор увлажненным О2
2 – й способ: PS 5-7 cm H2O, PEEP 5 cm H20
Продолжительность теста 30 – 120 ’
В случае если пациент «провалил» тест, требуется дополнительная оценка состояние и проведение следующего теста только через 24 часа!





























 Лимфобластный лейкоз
Лимфобластный лейкоз Современные стандарты лабораторной диагностики воспалительных ревматических заболеваний
Современные стандарты лабораторной диагностики воспалительных ревматических заболеваний Самай төменгі жақ буынын диагностикалау әдістері
Самай төменгі жақ буынын диагностикалау әдістері Пиелонефрит беременных
Пиелонефрит беременных Инфекционные болезни. Корь
Инфекционные болезни. Корь Гастроэнтеролог деонтологиясы
Гастроэнтеролог деонтологиясы Тканевая инженерия
Тканевая инженерия Препараты стероидных гормонов, их синтетических заменителей и антагонистов
Препараты стероидных гормонов, их синтетических заменителей и антагонистов Сосудистые заболевания головного мозга
Сосудистые заболевания головного мозга Клиническая фармация в аллергологии
Клиническая фармация в аллергологии Патогенность микроорганизмов. (Лекция 8)
Патогенность микроорганизмов. (Лекция 8) Острый коронарный синдром с подъемом сегмента S-T
Острый коронарный синдром с подъемом сегмента S-T Шовные материалы
Шовные материалы Рак стравоходу, шлунка, товстого кишечника, печінки і підшлункової залозии. Сучасні підходи до формування груп ризику
Рак стравоходу, шлунка, товстого кишечника, печінки і підшлункової залозии. Сучасні підходи до формування груп ризику Filling’s material: permanent & temporary Active voice
Filling’s material: permanent & temporary Active voice Биомеханика тела медсестры и пациента
Биомеханика тела медсестры и пациента Ринолалия
Ринолалия Межлекарственные взаимодействия. Персонализированный выбор лекарственных средств
Межлекарственные взаимодействия. Персонализированный выбор лекарственных средств Организация онкологической помощи населению. Причины, клиническая картина опухолей
Организация онкологической помощи населению. Причины, клиническая картина опухолей Первая помощь при кровотечениях
Первая помощь при кровотечениях Неправильні положення та аномалії розвитку жіночих статевих органів
Неправильні положення та аномалії розвитку жіночих статевих органів Белки, жиры и углеводы …
Белки, жиры и углеводы … Беременность и новорожденный. Интереснейшие факты про беременность
Беременность и новорожденный. Интереснейшие факты про беременность Лимфедема нижних конечностей
Лимфедема нижних конечностей Гипоталамус –гипофиз –бүйрекүсті безі жүйесі
Гипоталамус –гипофиз –бүйрекүсті безі жүйесі Ультразвуковая диагностика при подозрении на опухоль щитовидной железы
Ультразвуковая диагностика при подозрении на опухоль щитовидной железы Пиелонефрит
Пиелонефрит Цветотерапия, как метод нетрадиционной медицины
Цветотерапия, как метод нетрадиционной медицины