Содержание
- 2. Классификация БА. Международная классификация болезней X пересмотра РРО. Руководство по диагностике, лечению и профилактике бронхиальной астмы.
- 3. Ключевые положения: У 90% детей имеет место аллергическая форма бронхиальной астмы; Классификация по тяжести БА обеспечивает
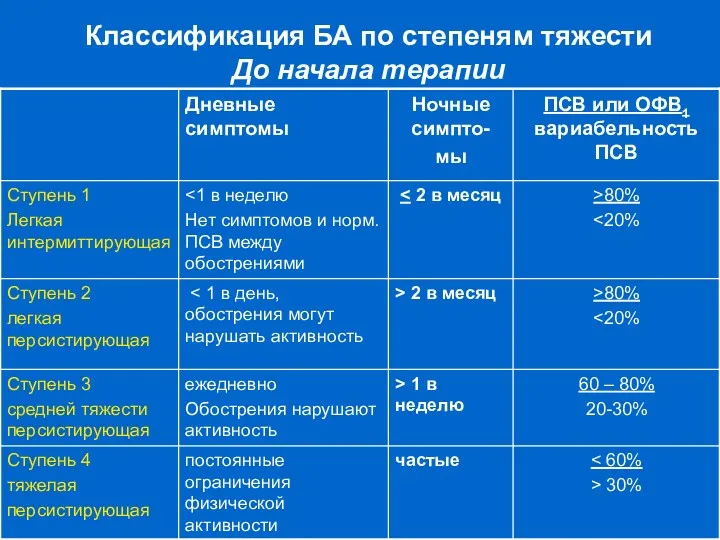
- 4. Классификация БА по степеням тяжести До начала терапии
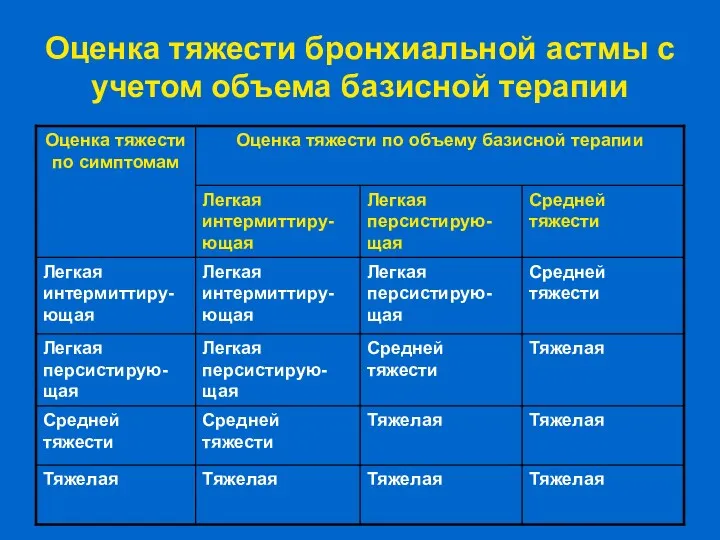
- 5. Оценка тяжести бронхиальной астмы с учетом объема базисной терапии
- 6. Под наблюдением специалистов Астма-центра ДГП №1 (Астрахань, 2009г.) Дети с бронхиальной астмой (до 18 лет) -
- 7. Недостатки классификации БА по степени тяжести Адаптировано из GINA 2007: www.ginasthma.org Степень тяжести БА зависит не
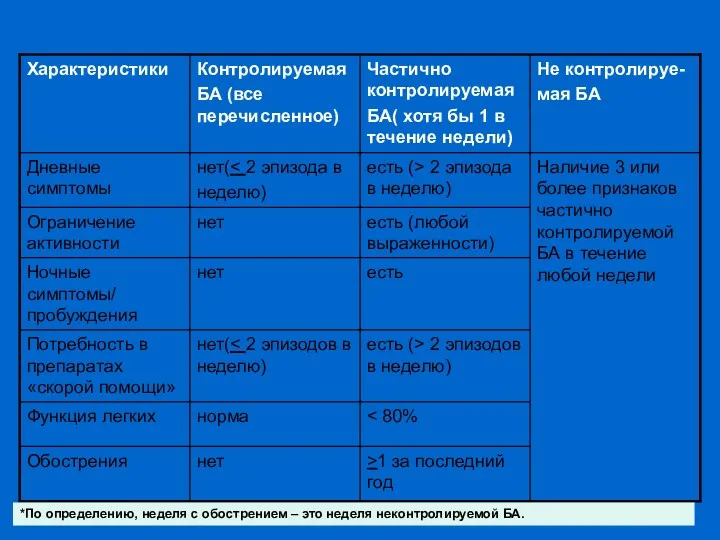
- 8. Критерии контроля над БА GINA 2007: “Целью лечения является достижение и поддержания клинического контроля над бронхиальной
- 9. GINA 2007: Уровни контроля над БА *По определению, неделя с обострением – это неделя неконтролируемой БА.
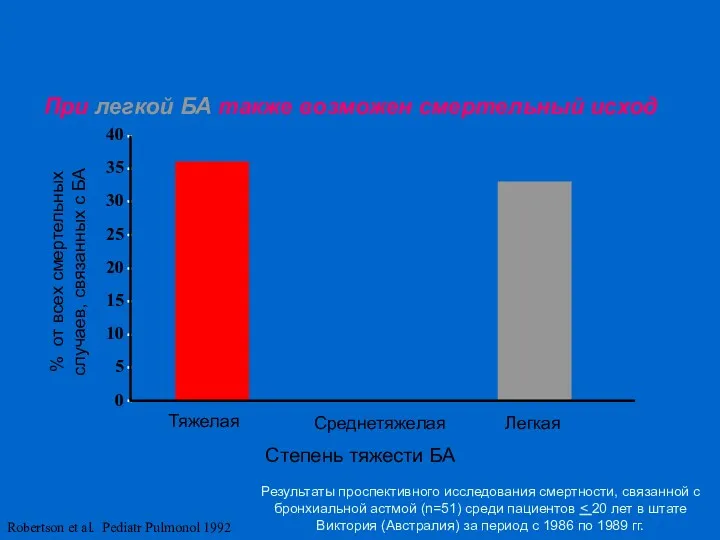
- 10. Почему уровень контроля над астмой может быть более важным для пациентов, чем степень тяжести? Степень тяжести
- 11. Robertson et al. Pediatr Pulmonol 1992 Результаты проспективного исследования смертности, связанной с бронхиальной астмой (n=51) среди
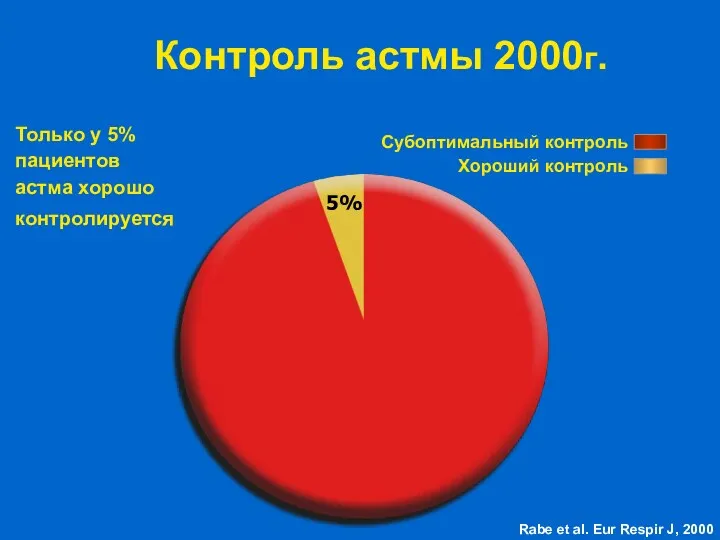
- 12. Контроль астмы 2000г. Субоптимальный контроль Хороший контроль Только у 5% пациентов астма хорошо контролируется Rabe et
- 13. У большинства детей астма не контролируется 28% страдали от ночных проявлений астмы в течение последнего месяца
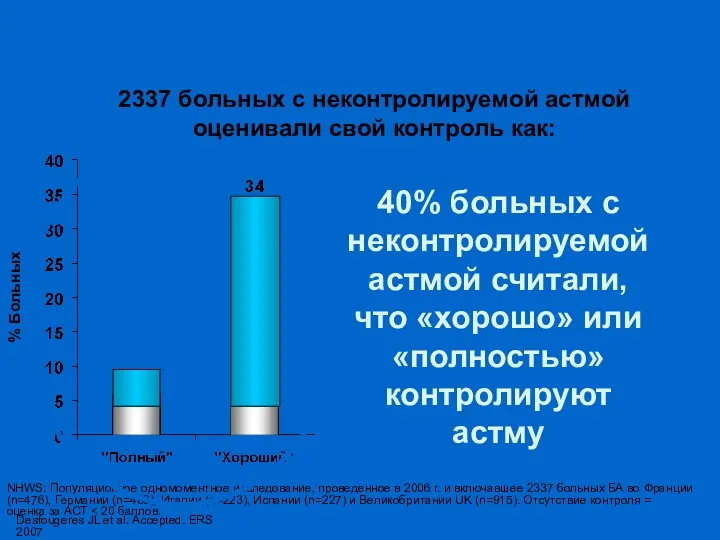
- 14. Больные переоценивают свой контроль над БА Desfougeres JL et al. Accepted. ERS 2007 NHWS: Популяционное одномоментное
- 15. Причины неудовлетворительного контроля астмы Низкая частота назначения ингаляционных ГКС и комбинированных препаратов больным со среднетяжелым течением
- 16. Оценка контроля над БА в реальной практике Оценка может включать 2 простых шага: 1. Заподозрить отсутствие
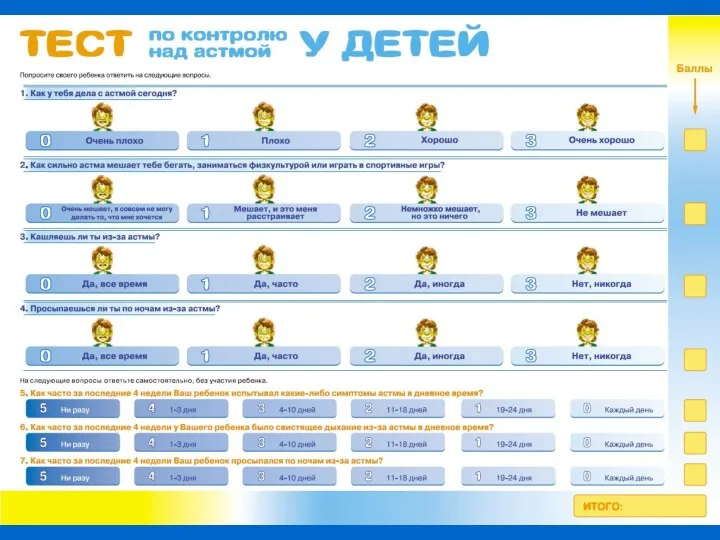
- 17. Тест по контролю над астмой у детей - Апробирован педиатрами и ведущими специалистами в области бронхиальной
- 19. Пример заполнения детского АСТ… …Ребенком 2 1 1 1
- 21. Что означает итоговый балл? 19 ИЛИ МЕНЬШЕ - астма контролируется недостаточно эффективно Обсудите результаты Теста по
- 22. Тест позволяет быстро и точно оценить уровень контроля над астмой в условиях приема участкового врача (особенно
- 23. Оценка контроля астмы, понятная для пациента и родителя Возможна оценка уровня контроля над астмой дома или
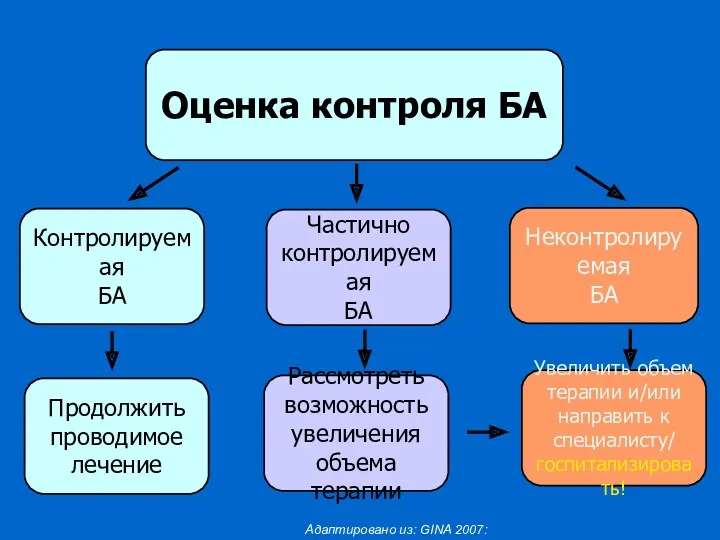
- 24. Оценка контроля БА Контролируемая БА Частично контролируемая БА Неконтролируемая БА Продолжить проводимое лечение Рассмотреть возможность увеличения
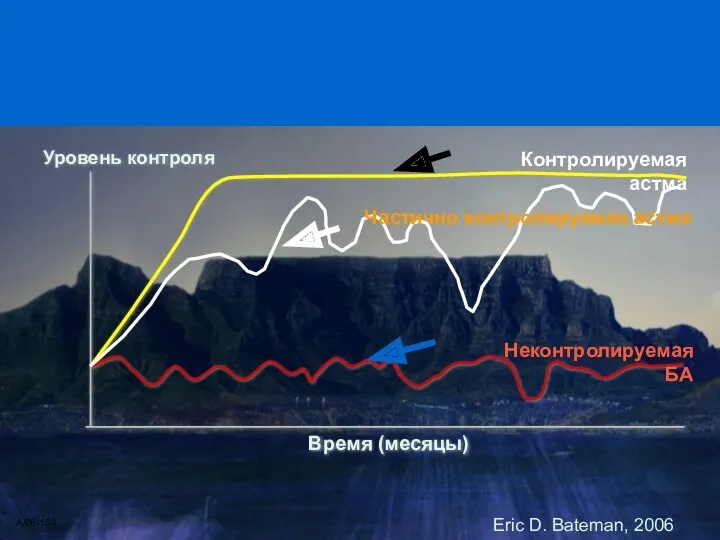
- 25. Уровень контроля Время (месяцы) Неконтролируемая БА Частично контролируемая астма A/06/154 Eric D. Bateman, 2006 Цель лечения
- 26. СПАСИБО ЗА ВНИМАНИЕ
- 27. Принципы лечения: устранение воздействия причинных факторов (элиминационные мероприятия); превентивная и длительная фармакотерапия; фармакотерапия острого периода болезни;
- 28. Элиминация Мероприятия для снижения воздействия аллергенов клещей домашней пыли; Мероприятия по элиминации тараканов; Мероприятия по снижению
- 29. Превентивная и длительная (базисная) противовоспалительная терапия базисная терапия определяется индивидуально с учетом тяжести заболевания на момент
- 30. К средствам базисной терапии относятся: глюкокортикостероиды (ингаляционные и системные); пролонгированные β2агонисты в комбинации с ингаляционными глюкокортикостероидами;
- 31. Ингаляционные глюкокортикостероиды (ИГКС) действуют в основном локально, обладают выраженной противовоспалительной активностью; способны подавлять как острое, так
- 32. Современные ИГКС Беклометазон ДАИ (беклазон Эко, кленил, кленил джет, беклазон Эко Легкое Дыхание) по 50, 100
- 33. Системные глюкокортикостероиды показаны при тяжелых или длительных обострениях, в основном короткими курсами (3–5 дней); после достижения
- 34. Кромоны Кромоглициевая кислота (cromoglicic acid) – ДАИ (интал,5 мг) раствор для ингаляций (20 мг), глазные капли,
- 35. Пролонгированные теофиллины используют в комплексе противовоспалительной терапии для предупреждения возникновения приступов бронхиальной астмы, особенно ночных; назначения
- 36. Антитела к иммуноглобулину E Действие препарата омализумаб (ксолар), содержащего антиIgE антитела, основано на связывании свободноциркулирующих IgE
- 37. Основные группы бронхолитиков, применяемых при бронхиальной астме у детей Для снятия у больных бронхиальной астмой остро
- 38. Аллергенспецифическая иммунотерапия (АСИТ) АСИТ – этиопатогенетический метод, введение в возрастающих концентрациях специфического аллергена или аллергенов, к
- 39. Тактика при достижении контроля заболевания После достижения контроля заболевания базисная терапия может быть изменена не менее
- 41. Скачать презентацию





























 Обезвреживание аммиака. Остаточный азот крови. Биохимия полости рта. Лекция 7
Обезвреживание аммиака. Остаточный азот крови. Биохимия полости рта. Лекция 7 Основные факторы, влияющие на вес и здоровье
Основные факторы, влияющие на вес и здоровье Рахит тәріздес ауру. Д гипервитаминозы
Рахит тәріздес ауру. Д гипервитаминозы Анатомия носа и придаточных пазух. Фурункул, травмы носа. (Лекция 2)
Анатомия носа и придаточных пазух. Фурункул, травмы носа. (Лекция 2) Заболевания, передающиеся половым путём
Заболевания, передающиеся половым путём Аритмия сердца
Аритмия сердца Хроническая сердечная недостаточность
Хроническая сердечная недостаточность Деятельность общественных организаций по оказанию медико-социальной помощи инвалидам
Деятельность общественных организаций по оказанию медико-социальной помощи инвалидам Декларация целей и задач Министерства здравоохранения Ульяновской области на 2019 год
Декларация целей и задач Министерства здравоохранения Ульяновской области на 2019 год Фармацевтикалық өндірістегі еңбек гигиенасы және өнеркәсіптік санитарияның мазмұны мен міндеттері
Фармацевтикалық өндірістегі еңбек гигиенасы және өнеркәсіптік санитарияның мазмұны мен міндеттері Дифференциальная диагностика шумов в сердце (клапанные и не клапанные)
Дифференциальная диагностика шумов в сердце (клапанные и не клапанные) Профессиональные заболевания медицинских работников
Профессиональные заболевания медицинских работников Адам эмбриогенезі. Дамудың қауіпті кезеңдері
Адам эмбриогенезі. Дамудың қауіпті кезеңдері Патофизиология белой крови
Патофизиология белой крови Лечение шизофрении
Лечение шизофрении Өмір сүру дағдысының екіншілік ИЖЖ қалыптасуындағы рөлі
Өмір сүру дағдысының екіншілік ИЖЖ қалыптасуындағы рөлі Атипичные формы косоглазия
Атипичные формы косоглазия Периодонтит временных зубов у детей
Периодонтит временных зубов у детей Диспансеризация населения
Диспансеризация населения Лекарственные средства, применяемые при хронической и острой сердечно-сосудистой недостаточности
Лекарственные средства, применяемые при хронической и острой сердечно-сосудистой недостаточности О чём говорит этикетка на минеральной воде
О чём говорит этикетка на минеральной воде Острое инфекционное зооантропонозное заболевание сальмонеллез
Острое инфекционное зооантропонозное заболевание сальмонеллез Основные принципы организации хранения ЛС для медицинского применения
Основные принципы организации хранения ЛС для медицинского применения Патология аноректальной зоны
Патология аноректальной зоны Аномалии конституции (диатез) у детей
Аномалии конституции (диатез) у детей Язвенная болезнь желудка и двенадцатиперстной кишки
Язвенная болезнь желудка и двенадцатиперстной кишки Психостимуляторы, ноотропы, аналептики, адаптогены
Психостимуляторы, ноотропы, аналептики, адаптогены Самоконтроль занимающихся физическими упражнениями и спортом
Самоконтроль занимающихся физическими упражнениями и спортом