Содержание
- 2. Комы у больных СД Острые осложнения СД – это угрожающие жизни состояния, обусловленные значительными изменениями уровня
- 3. Классификация ком при СД Гипергликемические Диабетический кетоацидоз ( кома) Гиперосмолярная кома Молочнокислый ацидоз Гипогликемические Гипогликемическая кома
- 4. Диабетический кетоацидоз и кетоацидотическая кома Это требующая экстренной госпитализации острая декомпенсация СД с гипергликемией (>13 ммоль/л*
- 5. Диабетический кетоацидоз и кетоацидотическая кома Основная причина – абсолютная или выраженная относительная инсулиновая недостаточность
- 6. Провоцирующие факторы: Интеркуррентные заболевания: острые воспалительные процессы обострения хронических заболеваний инфекционные болезни; Нарушения режима лечения: пропуск
- 7. продолжение Недостаточный контроль (и самоконтроль) уровня глюкозы крови Хирургические вмешательства и травмы Беременность Несвоевременная диагностика сахарного
- 8. Диабетический кетоацидоз и кетоацидотическая кома Профилактика: назначение доз инсулина, адекватных уровню гликемии обучение б-х СД распознаванию
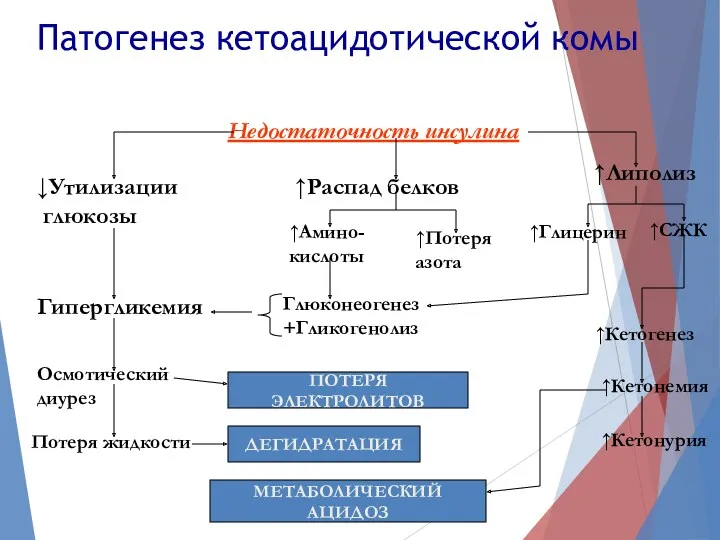
- 9. Патогенез кетоацидотической комы Недостаточность инсулина ↓Утилизации глюкозы ↑Липолиз ↑Распад белков ↑Амино- кислоты ↑Потеря азота ↑Глицерин ↑СЖК
- 10. Кетоновые тела Липолиз – основной резервный энергетический механизм. Массивное поступление липидов в печень→жировая инфильтрация и гепатомегалия
- 11. Кетоновые тела КТ усугубляют ИР, сгущают кровь КТ действуют на дыхательный и сосудодвигательный центры Появляются выраженные
- 12. Гипокалиемия Увеличивается диурез, что проводит к потере Na с мочой и выведению К из клетки в
- 13. Гипокалиемия При гипокалиемии ( Изменения на ЭКГ: расширение и уплощение зубца Т, появление зубца U.
- 14. Уровень сознания Гипергликемия, дегидратация, гипоксия и ацидоз приводят к нарушению сознания в связи с истощением компенсаторных
- 15. Клиническая картина Начинающийся кетоацидоз (декомпенсация СД ) Прекома Кома
- 16. Степени тяжести ДКА
- 17. Степени тяжести ДКА (продолжение)
- 18. Клиническая картина: Признаки дегидратации (нарастающая сухость кожи и слизистых оболочек, языка, ↓тургора, тонуса глазных яблок) Полиурия
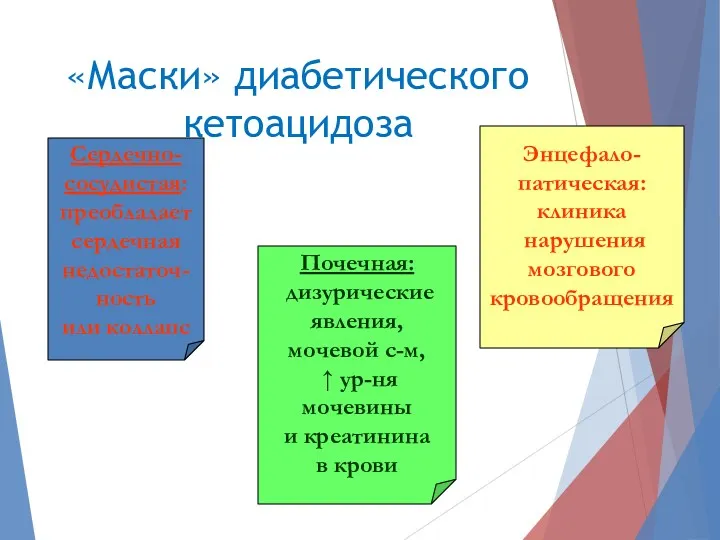
- 19. «Маски» диабетического кетоацидоза Сердечно- сосудистая: преобладает сердечная недостаточ- ность или коллапс Почечная: дизурические явления, мочевой с-м,
- 20. Дифференциальная диагностика кетоацидотических состояний В норме при дефиците углеводистой пищи печень из ацетил-КоА синтезирует кетоновые тела
- 21. Дифференциальная диагностика: Кетоацидотические состояния (метаболи-ческие комы) могут развиваться вне связи с сахарным диабетом: Хронический алкоголизм (абстинентный
- 22. Лабораторная диагностика кетоацидоза и кетоацидотической комы Общий клинический анализ крови: Лейкоцитоз (не всегда указывает на инфекцию)
- 23. Важнейшие дифференциально-диагностические лабораторные критерии
- 24. Лечение кетоацидоза Основные компоненты лечения : устранение инсулиновой недостаточности, борьба с дегидратацией и гиповолемией, восстановление электролитного
- 25. На догоспитальном этапе или в приемном отделении: 1. анализ глюкозы крови 2. анализ мочи на ацетон
- 26. В реанимационном отделении или отделении интенсивной терапии (лечение ДКА легкой степени проводится в эндокринологическом / терапевтическом
- 27. Инструментальные исследования и мероприятия катетеризация центральной вены. почасовой контроль диуреза; контроль центрального венозного давления (ЦВД) (или
- 28. Лечение кетоацидоза: регидратация: 0,9% раствор NaCl (при уровне натрия плазмы 0,45% раствор NaCl – гипотонический (при
- 29. Скорость регидратации: 1-й час – 1000 мл физ. раствора (1-й л за 1 ч); 2-й и
- 30. Скорость регидратации: Скорость регидратации: 1 л в 1-й час (с учетом жидкости, введенной на догоспитальном этапе),
- 31. Осложнения лечения кетоацидоза Гипергидратация (слишком быстрая регидратация) может привести к острой ЛЖ недостаточности, отеку легких (РДСв),
- 32. ОТЕК МОЗГА Представляет наибольшую опасность, так как почти в 90% заканчивается летально Часто встречается у детей
- 33. ОТЕК ЛЕГКИХ (РДСв) РДСв («шоковое легкое») – острое диффузное инфильтративное повреждение легких с тяжелой артериальной гипоксемией
- 34. Инсулинотерапия – режим малых доз В первый час – 10-12 Ед инсулина короткого действия в/в струйно
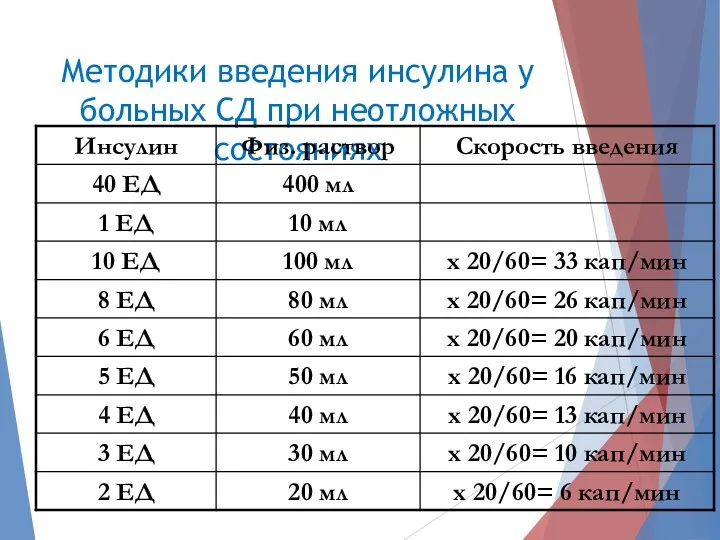
- 35. Методики введения инсулина у больных СД при неотложных состояниях Непрерывная инфузия с помощью инфузомата (50 Ед
- 36. Методики введения инсулина у больных СД при неотложных состояниях
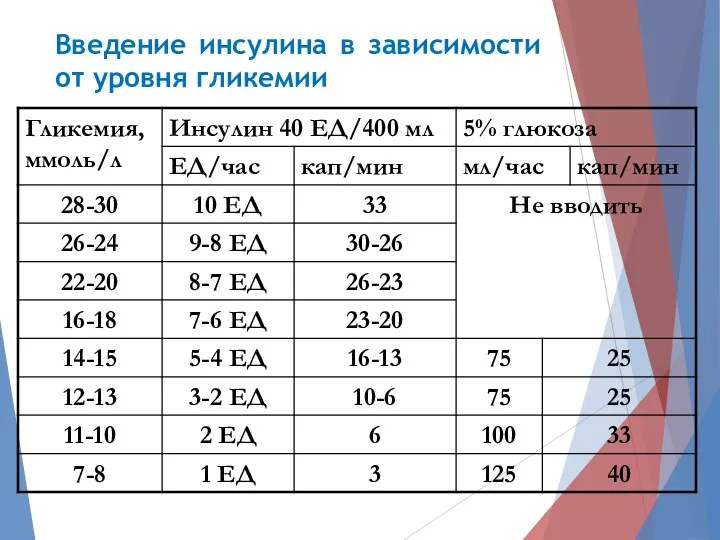
- 37. Введение инсулина в зависимости от уровня гликемии
- 38. Восстановление запасов глюкозы в организме Представляет собой заключительный этап лечения кетоацидотической комы При достижении уровня гликемии
- 39. Инсулинотерапия – режим малых доз Если в первые 2-3 часа гликемия не снижается, то следующую дозу
- 40. Инсулинотерапия – режим малых доз
- 41. Инсулинотерапия – режим малых доз После стабилизации уровня гликемии на уровне не выше 10-12 ммоль/л, нормализации
- 42. продолжение Введение 5% раствора глюкозы необходимо продолжать до тех пор пока больной начнет принимать пищу, это
- 43. Восстановление электролитных нарушений
- 44. продолжение При уровне К Если уровень К неизвестен, то в/в инфузию препаратов К начинают не позднее
- 45. Коррекция метаболического ацидоза Этиологическим лечением метаболического ацидоза при кетоацидотической коме является инсулинотерапия. Показания к введению бикарбоната
- 46. Показания к введению бикарбоната натрия: рН крови уровень стандартного бикарбоната При рН 6,9 – 7,0 вводят
- 47. Отрицательное влияние бикарбоната натрия Отрицательное инотропное действие на миокард Снижает чувствительность к катехоламинам Высокий риск гипокалиемии,
- 48. Другие препараты при ДКА Наиболее частая сопутствующая терапия – антибиотики широкого спектра действия Предупреждающие процесс микротромбообразования
- 49. Питание пациента после выведения из кетоацидотической комы После улучшения состояния, восстановления сознания, способности глотать (при отсутствии
- 50. Критерии разрешения кетоацидоза Глюкоза плазмы
- 52. Скачать презентацию












































 UD-8000 UD-800. Differences. Strategies
UD-8000 UD-800. Differences. Strategies Антигены и антитела. HLA система
Антигены и антитела. HLA система Гендік инженерия. Тұқымқуалайтын аурулардың профилактикасы
Гендік инженерия. Тұқымқуалайтын аурулардың профилактикасы Реабилитация при невритах, невралгиях
Реабилитация при невритах, невралгиях Изучение мнения пациентов об имидже врача
Изучение мнения пациентов об имидже врача Новое в оказании медицинской помощи, в трудовых отношениях для организаций отдыха и оздоровления детей
Новое в оказании медицинской помощи, в трудовых отношениях для организаций отдыха и оздоровления детей Аномалии мочевого пузыря и урахуса
Аномалии мочевого пузыря и урахуса ЦПР - Анализ 17-18 и МЕТОДЫ
ЦПР - Анализ 17-18 и МЕТОДЫ Опухоли и опухолеподобные образования яичников
Опухоли и опухолеподобные образования яичников Система управління якістю в охороні здоров’я. Тема №6
Система управління якістю в охороні здоров’я. Тема №6 Науқастың әртүрлі функциональді қалыптары: Симс,арқалық,іштік,Фаулер
Науқастың әртүрлі функциональді қалыптары: Симс,арқалық,іштік,Фаулер Бактериальные инфекции
Бактериальные инфекции Кламмерная система в стоматологии
Кламмерная система в стоматологии Қазақ халық медицинасы
Қазақ халық медицинасы Дәрігердің кәсіптік деформациясы
Дәрігердің кәсіптік деформациясы Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Часть 4
Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Часть 4 Аурудыњ жалпы концепциясы
Аурудыњ жалпы концепциясы Операция удаления зуба
Операция удаления зуба Расстройства кровообращения
Расстройства кровообращения Токсикомания. Синдром психической зависимости
Токсикомания. Синдром психической зависимости Современный подход к проблеме реабилитации в процессе занятий лечебной физической культурой
Современный подход к проблеме реабилитации в процессе занятий лечебной физической культурой Химиотерапевтические средства: антибиотики
Химиотерапевтические средства: антибиотики Описторхоз. Характеристика гельминтов
Описторхоз. Характеристика гельминтов Первая медицинская помощь
Первая медицинская помощь Организация работы прививочного кабинета поликлиники
Организация работы прививочного кабинета поликлиники Психотропные средства
Психотропные средства Моделирование и омоложение лица
Моделирование и омоложение лица Когнитивные нарушения: терминология, терапия, профилактика
Когнитивные нарушения: терминология, терапия, профилактика