Содержание
- 2. Przypadek 1 Pacjentka lat 54, zgłasza bóle stawów kolanowych, nadgarstkowych, stawów MCPII (śródręczno-paliczkowych II) obustronnie i
- 3. Prawidłowa wstępna diagnoza: choroba zwyrodnieniowa stawów dna moczanowa reumatoidalne zapalenie stawów łuszczycowe zapalenie stawów reaktywne zapalenie
- 4. Kryteria klasyfikacyjne RZS (wg ACR / EULAR z 2010r.) Ocenie powinni być poddani pacjenci: z co
- 5. Kryteria klasyfikacyjne RZS (wg ACR / EULAR z 2010r.) Zajęcie stawów (obrzęk lub bolesność uciskowa) 1
- 6. Kryteria klasyfikacyjne RZS (wg ACR / EULAR z 2010r.) Serologia (co najmniej 1 pkt. niezbędny do
- 7. Kryteria klasyfikacyjne RZS (wg ACR / EULAR z 2010r.) Czas trwania objawów synovitis (bólu, obrzęku, bolesności
- 8. Stosując kryteria klasyfikacyjne RZS wg ACR/EULAR z 2010r. przy ocenie zajęcia stawów 3 punkty możemy uzyskać
- 9. Cechy bólu „zapalnego”: zmniejsza się po odpoczynku występuje w pierwszej połowie nocy zmniejsza się w trakcie
- 10. We wczesnym RZS zajęte są głównie stawy: nadgarstkowe MCP i PIP barkowe łokciowe biodrowe Prawidłowa odpowiedź
- 11. Typowe deformacje w RZS to: palce butonierkowate deformacje typu łabędziej szyi ulnaryzacja palców rąk płaskostopie poprzeczne
- 12. Inne objawy kliniczne w RZS guzki reumatoidalne zanik mięśni – międzykostnych i glistowatych podwichnięcie zęba obrotnika
- 13. Powikłania układowe w RZS: zapalenie naczyń - vasculitis - skóra, narządy wewnętrzne amyloidoza reaktywna - biopsja
- 14. Typowe zmiany radiologiczne w RZS to: osteofity nadżerki geody z otoczką sklerotyczną ankylozy włoknisto-kostne wyrośla kostne
- 15. Niezależne czynniki złego rokowania w RZS wg EULAR to: obecność czynnika reumatoidalnego lub przeciwciał anty-CCP (ACPA)
- 16. Przypadek 2 U pacjentki lat 48, od 3 lat leczonej metotreksatem w dawce 15mg/tydzień w trakcie
- 17. Proponowane leki do wyboru to: cyklosporyna sulfasalazyna infliksymab leflunomid anakinra Prawidłowa odpowiedź to: A. 1,3 B.
- 18. Celowany syntetyczny lek modyfikujący przebieg choroby w reumatoidalnym zapaleniu stawów to: cyklosporyna metotreksat tofacytynib leflunomid anakinra
- 19. Leczenie RZS NLPZ nie łączyć różnych NLPZ Leki modyfikujące przebieg choroby (LMPCh) syntetyczne (sLMPCh) konwencjonalne (ksLMPCh)
- 20. Leczenie RZS Konwencjonalne syntetyczne LMPCh (ksLMPCh) MTX - (10-30mg/tydzień) sulfasalazyna EN - (2-3g/dobę) leflunomid (Arava) -
- 21. Leczenie RZS Celowane syntetyczne LMPCh (ksLMPCh) tofacytynib - wybiórczy inhibitor kinaz janusowych (JAK3 i JAK1)
- 22. Lekiem biologicznym skierowanym przeciwko TNF-α jest: tocilizumab abatacept certolizumab rytuksymab anakinra
- 23. Który z wymienionych leków biologicznych skierowanych przeciwko TNF-α musi być stosowany łącznie z metotreksatem: infliksymab adalimumab
- 24. Lekiem biologicznym skierowanym przeciwko IL-6 jest: certolizumab abatacept tocilizumab rytuksymab anakinra
- 25. Który z wymienionych leków biologicznych może być stosowany w chorobie nowotworowej: infliksymab adalimumab golimumab etanercept rytuksymab
- 26. Biologiczne LMPCh - Leki anty-TNF-α: infliksymab (Remicade) chimeryczne ludzko-mysie przeciwciała monoklonalne anty-TNF-α (wlewy i.v. 3mg/kg m.c.)
- 27. Biologiczne LMPCh - inne: anakinra (Kineret) antaganista receptora IL-1β (1-2 mg/kg s.c. 1 x dziennie) obecnie
- 28. W leczeniu pacjenta z reumatoidalnym zapaleniu stawów współistniejącym z zapaleniem naczyń zastosujesz: cyklosporynę cuprenil cyklofosfamid leflunomid
- 29. W leczeniu pacjenta z reumatoidalnym zapaleniu stawów współistniejącym z amyloidozą zastosujesz: cyklosporynę cuprenil cyklofosfamid leflunomid kolchicynę
- 30. Remisję reumatoidalnego zapalenia stawów według EULAR stwierdza się gdy DAS jest mniejsze niż: 1,6 2,6 3,2
- 31. Remisję reumatoidalnego zapalenia stawów według EULAR stwierdza się gdy DAS28 jest mniejsze niż: 2,6 2,8 3,2
- 32. Kryteria poprawy wg EULAR (DAS28) Lutt J.R. Drugs 2008; 68: 591-606
- 33. Aktywność choroby (wg DAS i DAS28) Sesin C.A., Bingham C.O. Semin. Arthritis Rheum. 2005; 35: 185-196
- 34. ACR 20 (ACR 50, ACR 70) zmniejszenie o 20% (50%, 70%): liczby bolesnych i obrzękniętych stawów
- 35. Przypadek 3 U pacjenta lat 25, od ponad 6 miesięcy utrzymują się bóle okolicy L-S kręgosłupa
- 36. Prawidłowa wstępna diagnoza to: choroba Forestiera spondyloza zesztywniające zapalenie stawów kręgosłupa dyskopatia choroba Scheuermanna
- 37. Zmodyfikowane nowojorskie kryteria rozpoznawcze ZZSK (1984r.): Kryteria kliniczne Ból ok. L-S >3 m-cy, zmniejszający się po
- 38. Bez sacroiliitis nie możemy rozpoznać ZZSK ! Okresy rtg w stawach krzyżowo-biodrowych. Okres 0. Prawidłowe rtg.
- 39. W leczeniu pacjenta z postacią osiową zesztywniającego zapalenia stawów kręgosłupa zastosujesz jako lek pierwszego rzutu: sulfasalazynę
- 40. W leczeniu pacjenta z obwodową postacią zesztywniającego zapalenia stawów kręgosłupa zastosujesz jako lek pierwszego rzutu: sulfasalazynę
- 41. W leczeniu pacjenta z zesztywniającym zapaleniem stawów kręgosłupa i współistniejącym nieswoistym zapaleniem jelit lub nawracającym zapaleniem
- 42. Przypadek 4 57-letni mężczyzna zgłasza epizody bólów i obrzęków stawów śródstopno-palcowych (zwłaszcza I-szego) i skokowych. Zajęty
- 43. Prawidłowa wstępna diagnoza: choroba zwyrodnieniowa stawów reumatoidalne zapalenie stawów dna moczanowa łuszczycowe zapalenie stawów reaktywne zapalenie
- 44. Rozpoznanie dny moczanowej wymaga koniecznie stwierdzenia: obecności kryształów kwasu moczowego w płynie stawowym podwyższonego stężania kwasu
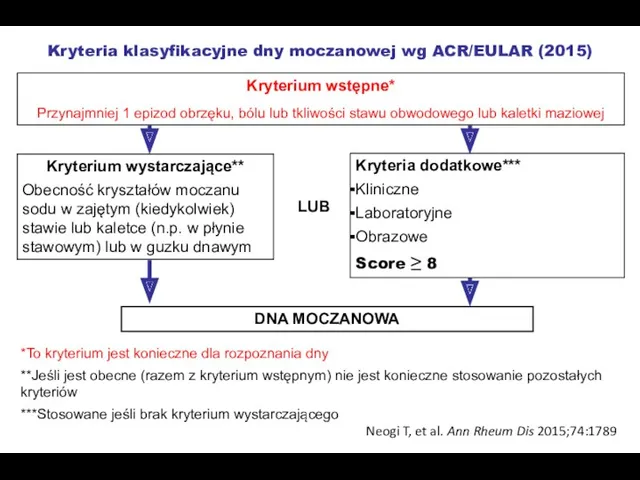
- 45. Kryteria klasyfikacyjne dny moczanowej wg ACR/EULAR (2015) *To kryterium jest konieczne dla rozpoznania dny **Jeśli jest
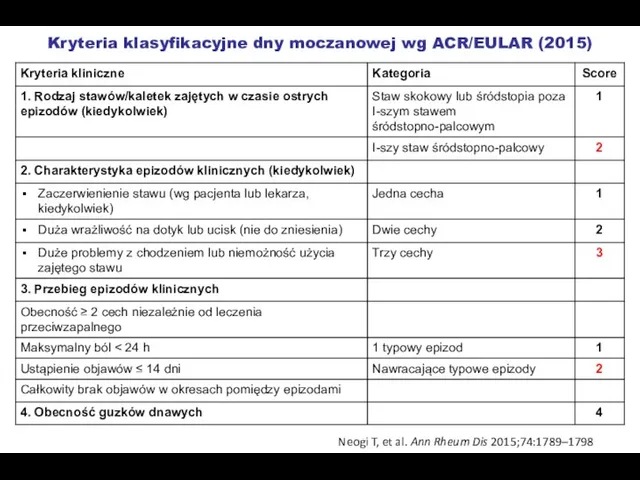
- 46. Kryteria klasyfikacyjne dny moczanowej wg ACR/EULAR (2015) Neogi T, et al. Ann Rheum Dis 2015;74:1789–1798
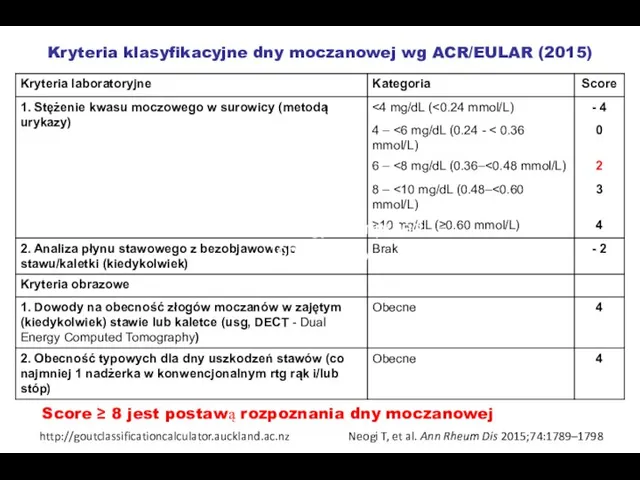
- 47. Kryteria klasyfikacyjne dny moczanowej wg ACR/EULAR (2015) Neogi T, et al. Ann Rheum Dis 2015;74:1789–1798 Score
- 48. W leczeniu ostrego napadu dny moczanowej stosuje się: diklofenak kolchicynę allopurynol urykazę glikokortykosteroidy Prawidłowa odpowiedź to:
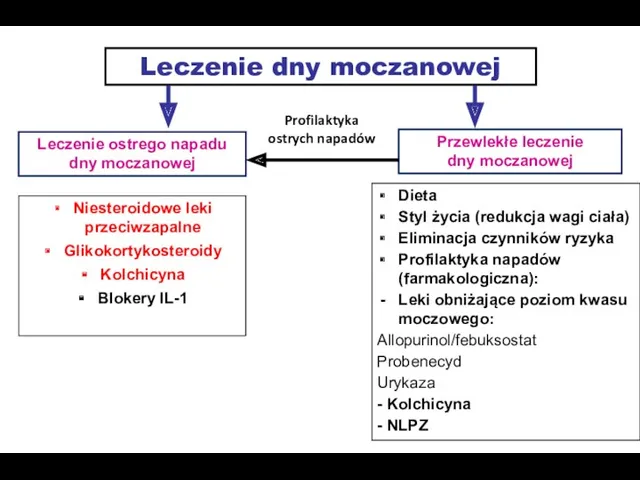
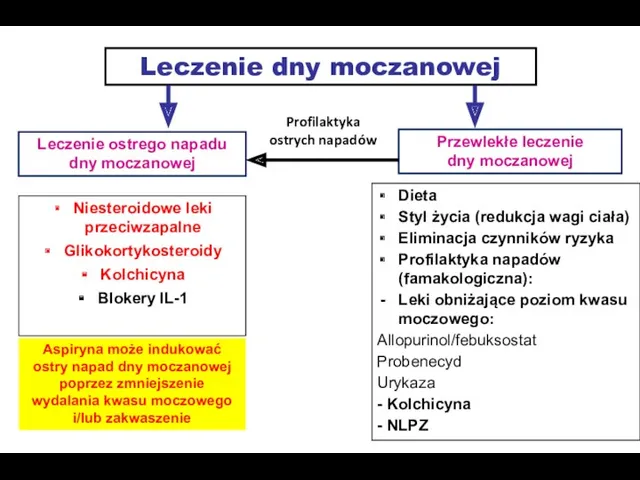
- 49. Leczenie dny moczanowej Leczenie ostrego napadu dny moczanowej Niesteroidowe leki przeciwzapalne Glikokortykosteroidy Kolchicyna Blokery IL-1 Przewlekłe
- 50. Leczenie dny moczanowej Leczenie ostrego napadu dny moczanowej Niesteroidowe leki przeciwzapalne Glikokortykosteroidy Kolchicyna Blokery IL-1 Przewlekłe
- 51. Przypadek 5 34-letnia kobieta zgłasza okresowe bielenie i sinienia palców rąk pod wpływem zimna. Dolegliwości występują
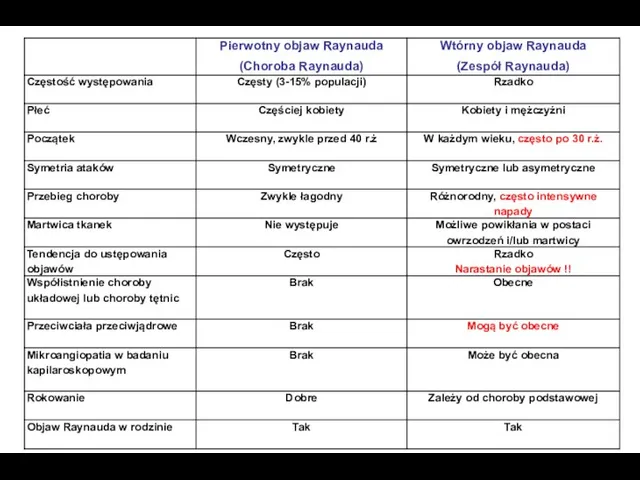
- 52. Prawidłowa wstępna diagnoza: Pierwotny zespół Raynauda (choroba Raynauda) Wtórny zespół Raynauda Twardzina układowa Toczeń rumieniowaty układowy
- 54. Przypadek 6 48-letnia kobieta zgłasza okresowe bielenie i sinienie palców rąk oraz nawracające owrzodzenia opuszek palców
- 55. Prawidłowa wstępna diagnoza: Pierwotny zespół Raynauda (choroba Raynauda) Wtórny zespół Raynauda Twardzina układowa Toczeń rumieniowaty układowy
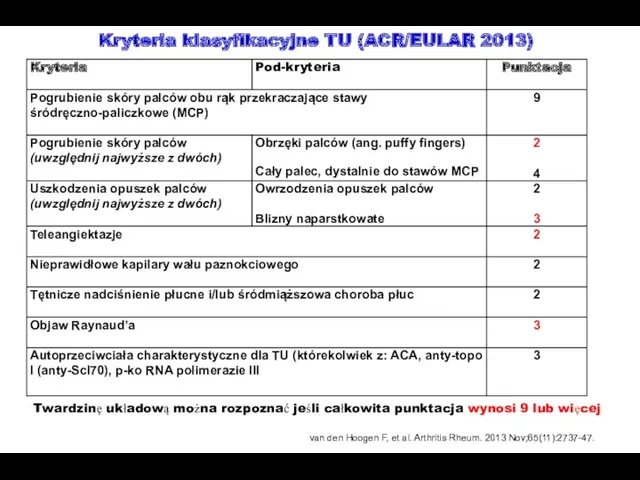
- 56. Kryteria klasyfikacyjne TU (ACR/EULAR 2013) Twardzinę układową można rozpoznać jeśli całkowita punktacja wynosi 9 lub więcej
- 57. W leczeniu twardzinowego przełomu nerkowego stosuje się: cyklofosfamid metotreksat inhibitory enzymu konwertującego angiotensynę antagonistów endoteliny (np.
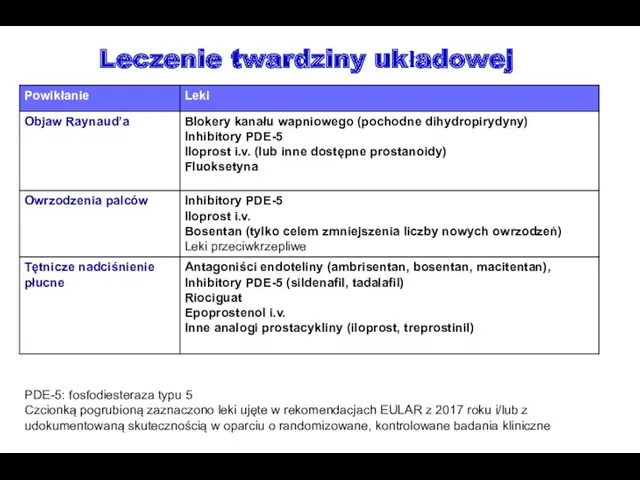
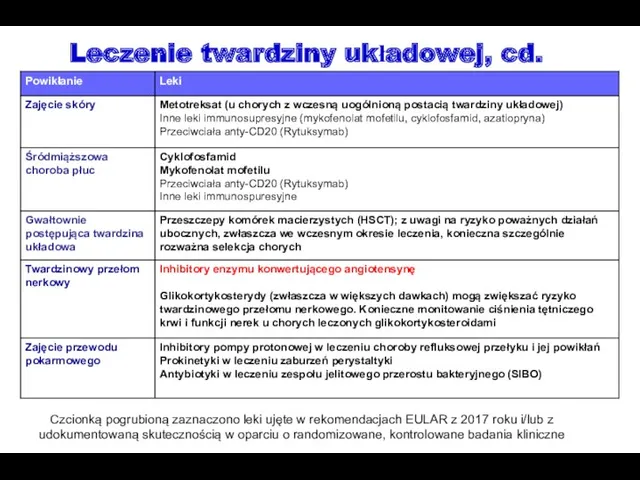
- 58. Leczenie twardziny układowej PDE-5: fosfodiesteraza typu 5 Czcionką pogrubioną zaznaczono leki ujęte w rekomendacjach EULAR z
- 59. Leczenie twardziny układowej, cd. Czcionką pogrubioną zaznaczono leki ujęte w rekomendacjach EULAR z 2017 roku i/lub
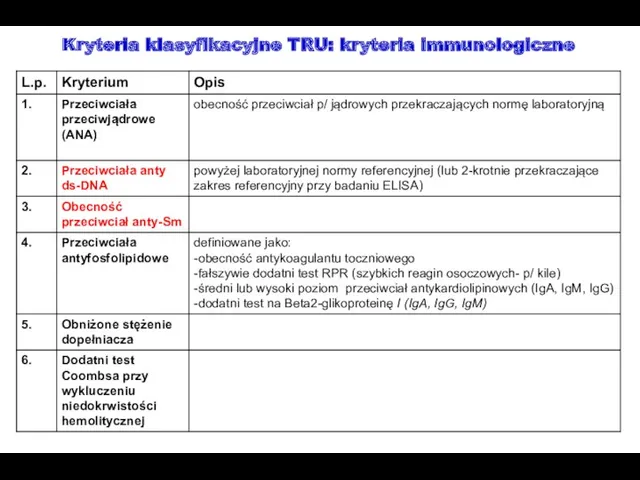
- 60. Wskaż przeciwciała charakterystyczne dla tocznia rumieniowatego układowego: przeciwciała przeciwjądrowe (ANA) przeciwciała przeciwko dwuniciowemu DNA (anty-dsDNA, anty-nDNA)
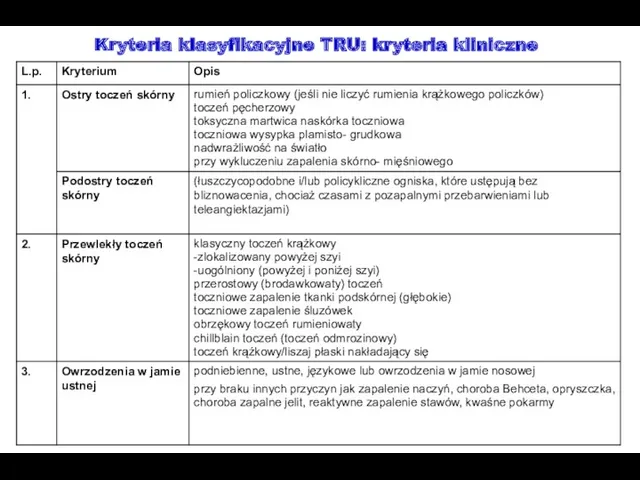
- 61. Kryteria klasyfikacyjne TRU: kryteria kliniczne
- 62. Kryteria klasyfikacyjne TRU: kryteria kliniczne, cd
- 63. Kryteria klasyfikacyjne TRU: kryteria kliniczne, cd
- 64. Kryteria klasyfikacyjne TRU: kryteria immunologiczne
- 66. Скачать презентацию




















































 Эндокринологическая аллея. Остановка Музей изобразительных искусств
Эндокринологическая аллея. Остановка Музей изобразительных искусств Cтандарты в производстве медицинских изделий
Cтандарты в производстве медицинских изделий Язвенная болезнь желудка и 12-перстной кишки
Язвенная болезнь желудка и 12-перстной кишки Поражение мозжечка
Поражение мозжечка Фагоцитоз. Микрофаги и макрофаги
Фагоцитоз. Микрофаги и макрофаги Аяқ іріңі жаралары бар науқастарды емдеуде, озонды оттегі қоспаларын пайдалану тиімділігін бағалау
Аяқ іріңі жаралары бар науқастарды емдеуде, озонды оттегі қоспаларын пайдалану тиімділігін бағалау Информация для младшего мед. персонала противотуберкулёзного стационара
Информация для младшего мед. персонала противотуберкулёзного стационара Гипогликемия и гипергликемия у новорожденных
Гипогликемия и гипергликемия у новорожденных Гигиенические требования к выбору и планировке больничного участка. Системы строительства больниц, их преимущества и недостатки
Гигиенические требования к выбору и планировке больничного участка. Системы строительства больниц, их преимущества и недостатки Легионеллы. Морфология
Легионеллы. Морфология Стоматология. Жалобы на эстетический дефект
Стоматология. Жалобы на эстетический дефект Патологиялық анатомия. Ісіктер жөнінде жалпы ілім
Патологиялық анатомия. Ісіктер жөнінде жалпы ілім Местная хирургическая патология и ее лечение (раны)
Местная хирургическая патология и ее лечение (раны) Поздний гестоз беременных
Поздний гестоз беременных Врожденный сифилис
Врожденный сифилис Caries
Caries Туберкулинодиагностика
Туберкулинодиагностика Технология гомеопатических таблеток
Технология гомеопатических таблеток Оказание медицинской помощи при одноплодных родах в затылочном предлежании во внебольничных условиях
Оказание медицинской помощи при одноплодных родах в затылочном предлежании во внебольничных условиях Проблема биосовместимости (лекция 3)
Проблема биосовместимости (лекция 3) Суппозитории
Суппозитории Өкпе туберкулезінің рентгенодиагностикасы
Өкпе туберкулезінің рентгенодиагностикасы Гепатит В
Гепатит В Научно – обоснованная медицинская практика. Поиск доказательной информации. Базы данных
Научно – обоснованная медицинская практика. Поиск доказательной информации. Базы данных Гематологиялық анализаторлар. Анализ нәтижелеріне талдау жасау
Гематологиялық анализаторлар. Анализ нәтижелеріне талдау жасау Ротавирусы. Энтеровирусы. Рабдовирусы. Тогавирусы
Ротавирусы. Энтеровирусы. Рабдовирусы. Тогавирусы Орталық жүйке жүйесінің ноцецептивтік жүйесі. Неврологиядағы ауырсыну синдромы
Орталық жүйке жүйесінің ноцецептивтік жүйесі. Неврологиядағы ауырсыну синдромы Владимир Петрович Филатов 1875 – 1956
Владимир Петрович Филатов 1875 – 1956