Содержание
- 2. Малярия – паразитарная тропическая болезнь, характеризующаяся: трансмиссивным механизмом передачи возбудителя приступами лихорадки, анемией и увеличением селезенки.
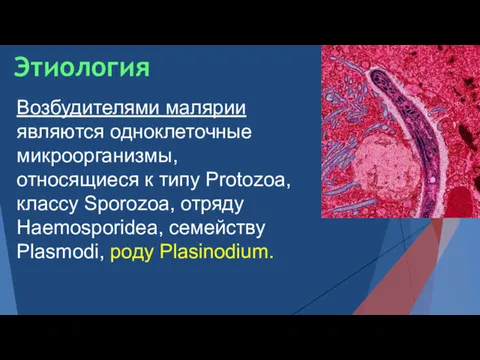
- 3. Возбудителями малярии являются одноклеточные микроорганизмы, относящиеся к типу Protozoa, классу Sporozoa, отряду Haemosporidea, семейству Plasmodi, poдy
- 4. Наиболее широко распространены Plasmodium falciparum и Plasmodium vivax, а самым смертоносным типом является Plasmodium falciparum. У
- 5. Источник инфекции – больной человек или паразитоноситель. Пути заражения : главный – трансмиссивный (через укусы комаров),
- 6. Жизнедеятельность паразитов малярии в организме комаров возможна при температуре воздуха 16 о С и выше. Восприимчивость
- 7. Внешний вид комара рода Anopheles
- 8. Патогенез Жизненный цикл малярийных плазмодиев имеет две стадии: половую, или спорогонию - протекает в организме самки
- 9. Шизогония Шизонты - делящиеся формы плазмодия Мерозонты – растущие формы плазмодия Развитие малярийных плазмодиев в организме
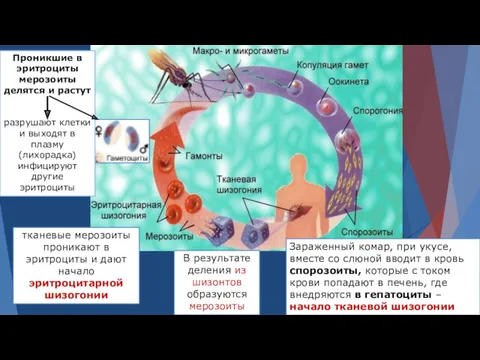
- 10. 1) Тканевая (экзоэритроцитарная) шизогония Шизонты быстро растут, ядра их многократно делятся и в результате образуется от
- 11. 2) Эритроцитариая шизогония происходит после проникновения мерозоитов в эритроциты. Проникшие в клетки мерозоиты растут, размножаются в
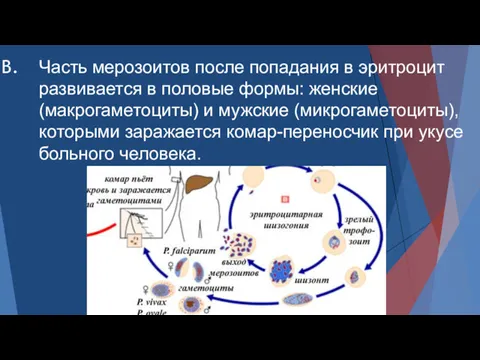
- 12. Часть мерозоитов после попадания в эритроцит развивается в половые формы: женские (макрогаметоциты) и мужские (микрогаметоциты), которыми
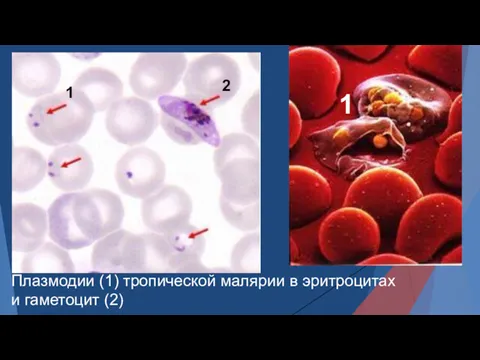
- 13. Плазмодии (1) тропической малярии в эритроцитах и гаметоцит (2) 1 2 1
- 14. 2. Спорогония В организме комара возбудитель малярии претерпевает сложное многостадийное развитие, начинающееся оплодотворением и заканчивающееся формированием
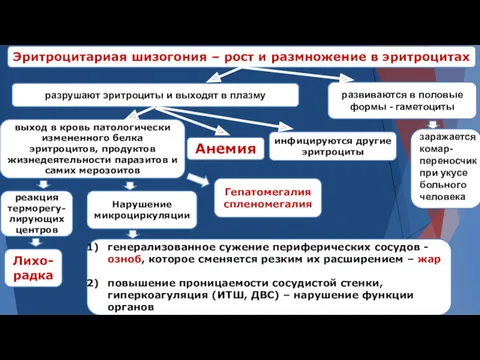
- 15. разрушают эритроциты и выходят в плазму Эритроцитариая шизогония – рост и размножение в эритроцитах развиваются в
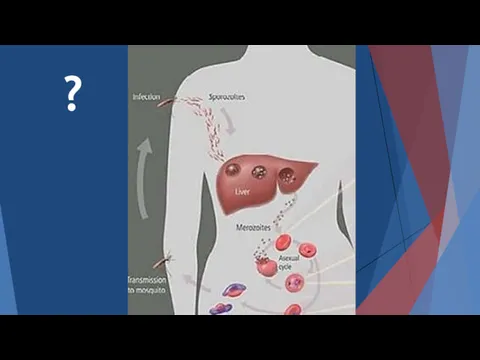
- 16. Зараженный комар, при укусе, вместе со слюной вводит в кровь спорозоиты, которые с током крови попадают
- 17. ?
- 18. Клиника Малярия относится к полициклическим инфекциям, в ее течении выделяют 4 периода: инкубационный (первичный латентный) от
- 19. Симптомы малярии Общие симптомы: приступы лихорадки , увеличение селезенки анемия
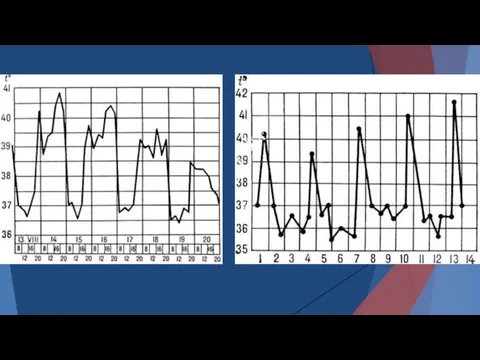
- 20. Период первичных острых проявлений характеризуется приступами лихорадки периодически повторяющихся каждые 48-72 часа, в зависимости от вида
- 22. Стадия жара: температура 39-40°С, чувство жара, головокружение, рвота, возбуждение, беспокойство, спутанность сознания, судороги При осмотре: лицо
- 23. Стадия потоотделения: температура тела критически снижается до нормальных показателей, потоотделение, самочувствие улучшается, исчезают боли. После приступа
- 24. Типичные малярийные пароксизмы разделяются промежутками нормальной температуры, при 3-хдневной малярии: повторяются через день, начинаются в первой
- 25. Типичные малярийные пароксизмы разделяются промежутками нормальной температуры, повторяются через день, при четырехдневной малярии – через 2
- 26. Вторым типичным признаком малярии является увеличение и болезненность печени и селезенки. Селезенка в свежих случаях малярии
- 28. Латентный вторичный период Обычно у каждого больного регистрируются 10–12 острых приступов, после чего инфекция затухает и
- 29. Осложнения Наиболее частое осложнение трехдневной малярии - вторичная гипохромная анемия, разрыв селезенки. При четырехдневной малярии нередко
- 30. Диагностика. Показания к обследованию на малярию: прибывшие в течение последних 3 лет из эндемичных по малярии
- 31. Опорные признаки малярии: Приступообразная лихорадка с ознобами и потливостью; Гепатоспленомегалия и анемия; Эпиданамнез (пребывание в эндемичной
- 32. Лабораторная диагностика Обнаружение эритроцитарных паразитов в толстой капле или мазке крови. Забор крови производится как во
- 33. При изготовлении толстых капель палец поворачивают проколом вниз. К выступающим каплям крови прикасаются предметным стеклом, на
- 34. Серологическая диагностика малярии. Малярийные антитела появляются в крови после 2-3-го приступа, достигают максимального уровня на 4-6
- 35. Геморрагические лихорадки - это острые инфекционные заболевания вирусной природы, характеризующиеся токсикозом, лихорадкой и геморрагическим синдромом.
- 36. ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ Геморрагическая лихорадка с почечным синдромом (ГЛПС), или “мышиная” лихорадка - острое
- 37. Возбудителем является вирус Hantaan (по названию реки Хантаан, протекающей на Корейском полуострове) РНК-содержащий вирус Хантавирусы способны
- 38. Источник инфекции (Европа) – лесные мышевидные грызуны (рыжая и красная полевка) Вирус передается от грызуна к
- 39. Заражение человека происходит при контакте с выделениями (калом, мочой, слюной) грызунов. Пути заражения: воздушно-пылевой (вдыхание вируса
- 40. С наступлением холодов грызуны переселяются в жилые помещения, места хранения продуктов, фуража, поэтому заражение становится возможным
- 41. Инкубационный период ГЛПС длится от 4 до 49 дней, чаще 14-21 день. В течении болезни выделяют
- 42. 1. Лихорадочный период (1—3-й день болезни) Болезнь начинается остро с озноба. Температура тела повышается до 39-40°С
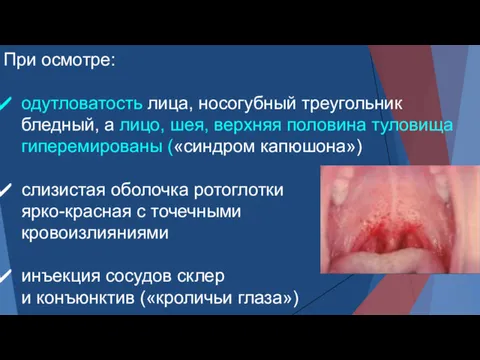
- 43. При осмотре: одутловатость лица, носогубный треугольник бледный, а лицо, шея, верхняя половина туловища гиперемированы («синдром капюшона»)
- 44. 2. Олигурический период. Характеризуется снижением лихорадки на 4-7 день Самочувствие ухудшается! Рвота и боли в животе
- 45. Симптомы патологии почек: Постоянные боли в пояснице – от ноющих до резких. Положительный симптом поколачивания в
- 46. Геморрагический синдром: петехиальная сыпь на коже груди, в области подмышечных впадин, на внутренней поверхности плеч (полосы
- 48. Симптомы поражения нервной системы: выраженная головная боль, оглушенность или беспокойство, бредовые состояния, галлюцинации. Причина таких изменений
- 49. 3. Полиурический период. Характеризуется постепенным восстановлением диуреза. Больным становится легче, симптомы болезни ослабевают и регрессируют. Количество
- 50. 4. Период реконвалесценции. К 4й недели болезни количество выделяемой мочи приходит к норме. Нормализации показателей мочевины
- 51. Осложнения : специфические - ИТШ, ДВС-синдром, азотемическая уремия, отек легких, отек головного мозга, кровоизлияния в мозг,
- 53. Диагностические критерии Эпиданамнез, сезонность. Характерное сочетание картины острого лихорадочного заболевания, протекающего с поражением почек (развитием ОПН)
- 54. Диагностика ГЛПС: Инструментальное исследование почек (УЗИ) – диффузные изменения паренхимы, выраженный отек паренхимы, венозный застой коркового
- 55. Лихорадка Эбола (геморрагическая лихорадка Эбо́ла) – острая вирусная болезнь, вызванная вирусом Эбола, коэффициент летальности вспышек которой
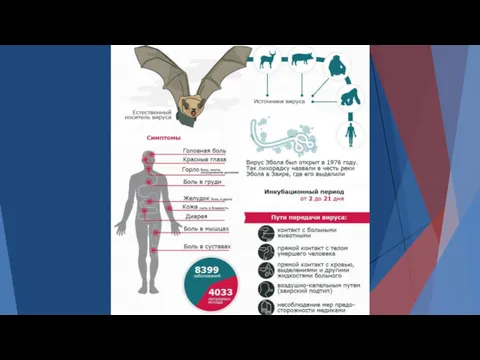
- 56. Эболавирус (Filoviridae Первая вспышка этой инфекции была зафиксирована в Заире в 1976 году. С тех пор
- 57. Вспышки Лихорадка Эбола происходят, главным образом, в отдаленных селениях Центральной и Западной Африки, в районах влажных
- 58. Распространение, пути передачи Вирус Эбола передается в человеческую популяцию при тесном контакте с кровью, различными выделениями
- 60. Заражение от человека к человеку происходит: 1) через небольшие повреждения на коже и слизистых: контакт с
- 61. Лихорадка Эбола - клиника Инкубационный период обычно — 6 дней (в это время человек не опасен
- 62. Продромальный период отсутствует. Болезнь начинается остро с быстрым повышением температуры, часто с ознобом. С первых дней
- 63. Вирус Эбола проникает в организм и поражает каждый орган и ткань за исключением костей и скелетных
- 64. Во второй фазе ДВС-синдрома кровь уже просто не сворачивается, ни при каких обстоятельствах, поскольку биологических веществ,
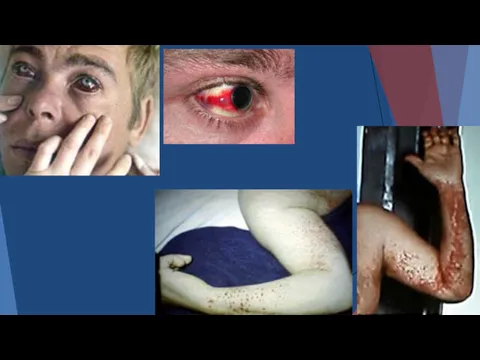
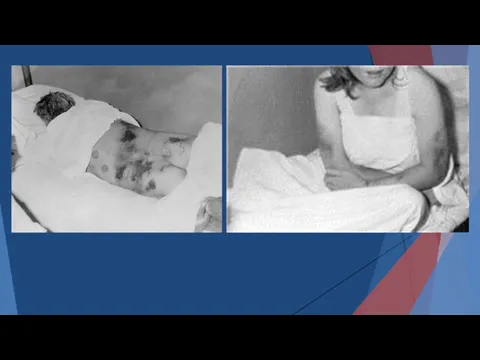
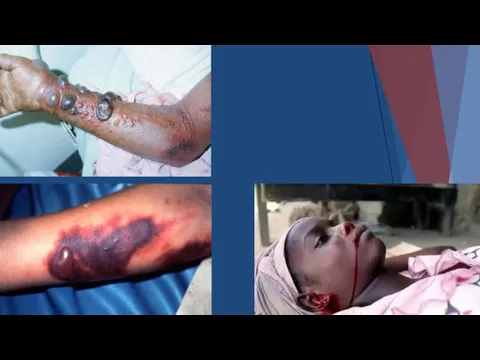
- 65. Кожа и слизистые оболочки покрываются багрово-красными пятнами от кровоизлияний в подкожную клетчатку. Кровоизлияния имеют вид характерной
- 69. Причинами летального исхода, который обычно наступает на второй неделе заболевания у 90% больных, являются внутренние кровотечения
- 71. Скачать презентацию
























































 Клиническая фармакология средств, применяемых в эндокринологии. СРСП
Клиническая фармакология средств, применяемых в эндокринологии. СРСП Классы рекомендаций и уровни доказательств
Классы рекомендаций и уровни доказательств Нейрохирургическое лечение новообразований головного мозга
Нейрохирургическое лечение новообразований головного мозга Особенности питания лиц пожилого возраста
Особенности питания лиц пожилого возраста Остеопороз
Остеопороз Детское зубное протезирование
Детское зубное протезирование СРИ: Целевая экспертиза качества медицинской помощи (ЦЭКМП)
СРИ: Целевая экспертиза качества медицинской помощи (ЦЭКМП) Средства для ингаляционного и неингаляционного наркоза
Средства для ингаляционного и неингаляционного наркоза Биотестирование
Биотестирование Заболевания гипоталамо-гипофизарной системы. Акромегалия. Синдром несахарного диабета
Заболевания гипоталамо-гипофизарной системы. Акромегалия. Синдром несахарного диабета Міндетті әлеуметтік медициналық сақтандыру дегеніміз не
Міндетті әлеуметтік медициналық сақтандыру дегеніміз не Критические периоды в ходе онтогенеза человека. Пагубное влияние на развитие плода лекарственных препаратов, алкоголя, никотина
Критические периоды в ходе онтогенеза человека. Пагубное влияние на развитие плода лекарственных препаратов, алкоголя, никотина Физкультура при заболеваниях суставов
Физкультура при заболеваниях суставов Физическая реабилитация при оперативных вмешательствах на органах брюшной полости
Физическая реабилитация при оперативных вмешательствах на органах брюшной полости Кеудеішілік лимфа түйіндері туберкулезінің салыстырмалы диагностикасы
Кеудеішілік лимфа түйіндері туберкулезінің салыстырмалы диагностикасы Общая патология. Здоровье и болезнь. Гомотоксикология
Общая патология. Здоровье и болезнь. Гомотоксикология Food-borne disease
Food-borne disease Кровотечения. Первая помощь при кровотечениях
Кровотечения. Первая помощь при кровотечениях Мигрень. Диагностика. Лечение. Профилактика
Мигрень. Диагностика. Лечение. Профилактика Сосудистые заболевания и мальформации головного мозга
Сосудистые заболевания и мальформации головного мозга Рентгеновская семиотика
Рентгеновская семиотика Комплексное лечение больного туберкулезом
Комплексное лечение больного туберкулезом Строение молочных зубов
Строение молочных зубов Инфекции мочевыводящих путей у детей
Инфекции мочевыводящих путей у детей Клинико-морфологическая классификация гломерулонефритов
Клинико-морфологическая классификация гломерулонефритов Методы оценки физического состояния человека
Методы оценки физического состояния человека Оценить эффективность комбинированной терапии (бетаблокатор+ингибитор апф) у пациентов в возрасте 18-55 лет с І и ІІ степенью АГ
Оценить эффективность комбинированной терапии (бетаблокатор+ингибитор апф) у пациентов в возрасте 18-55 лет с І и ІІ степенью АГ Массивная кровопотеря и геморрагический шок в акушерстве
Массивная кровопотеря и геморрагический шок в акушерстве