Методика обследования хирургических больных. Операция, предоперационный и послеоперационный период презентация
Содержание
- 2. ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ — выполнение специального механического воздействия на органы или ткани с лечебной или диагностической целью.
- 3. этапы лечения хирургического больного: предоперационная подготовка, хирургическая операция, лечение в послеоперационном периоде.
- 4. Предоперационный период — время с момента постановки диагноза, требующего операции, и принятия решения о выполнении оперативного
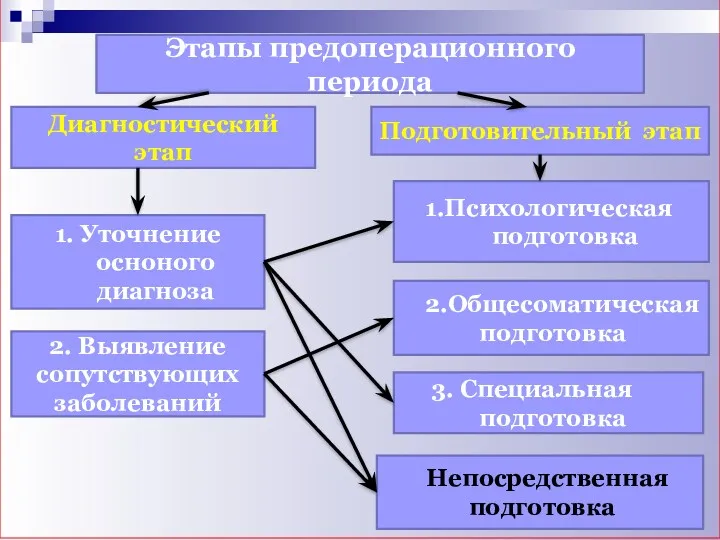
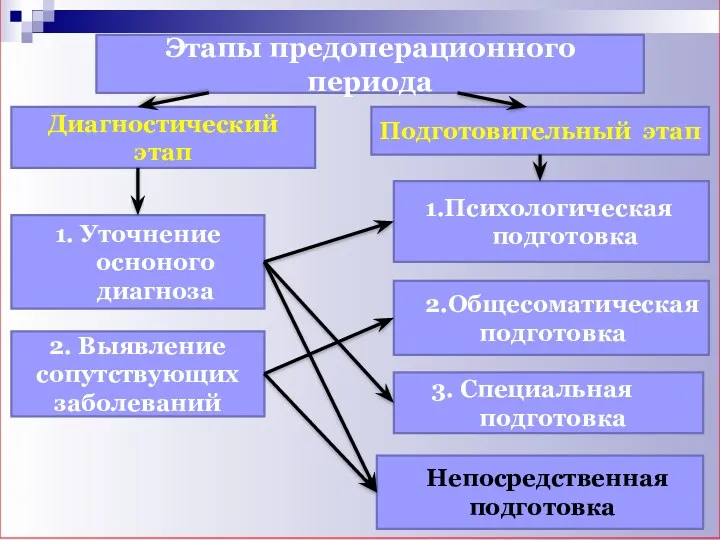
- 5. Этапы предоперационного периода Диагностический этап Подготовительный этап 1. Уточнение осноного диагноза 1.Психологическая подготовка 2. Выявление сопутствующих
- 6. Сестринский процесс при подготовке больных к операции Организационная структура сестринского процесса: Сестринское обследование пациента Диагностирование его
- 7. Сестринский процесс при подготовке больных к операции Основные задачи : А) Обследование пациента с целью идентификации
- 8. Основные жалобы: Жалобы на боли: локализация боли; иррадиация (место отражения боли); время появления (днём, ночью); длительность
- 9. Жалобы, связанные с нарушением функций органов имеют особенности, обусловленные характером самого поражённого органа или системы Жалобы
- 10. Аnamnesis morbi Начало заболевания: когда и как началось заболевание (постепенно, внезапно), первые его проявления, предполагаемая причина
- 11. Хирургический и анестезиологический анамнез 1. Определение наличия в анамнезе хирургических вмешательств (причина хирургических вмешательств, были ли
- 12. Аnamnesis vitae краткие биографические данные характер роста и развития больного условия быта и труда, питания. перенесённые
- 13. Психоэмоциональное обследование Задача медсестры - определение связанных с операцией ощущений, эмоций, поведения пациента, которые могут помочь
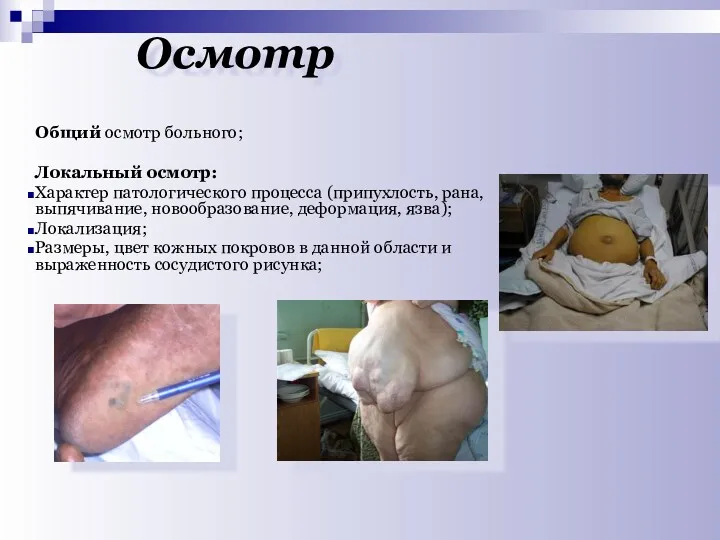
- 14. Осмотр Общий осмотр больного; Локальный осмотр: Характер патологического процесса (припухлость, рана, выпячивание, новообразование, деформация, язва); Локализация;
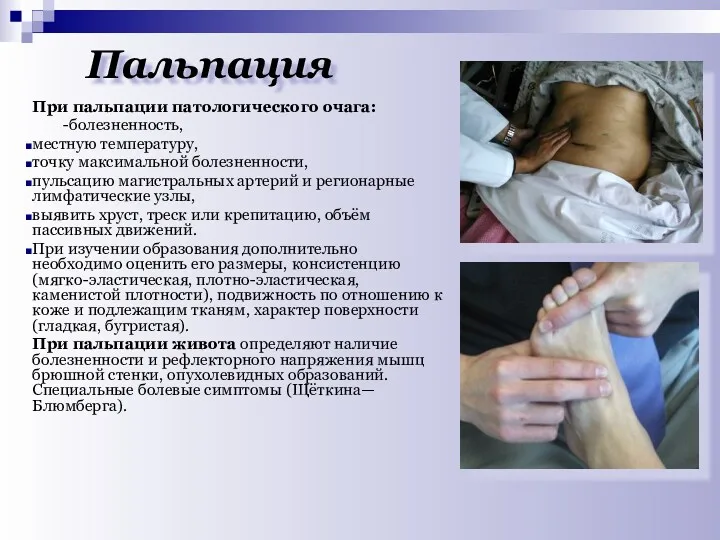
- 15. Пальпация При пальпации патологического очага: -болезненность, местную температуру, точку максимальной болезненности, пульсацию магистральных артерий и регионарные
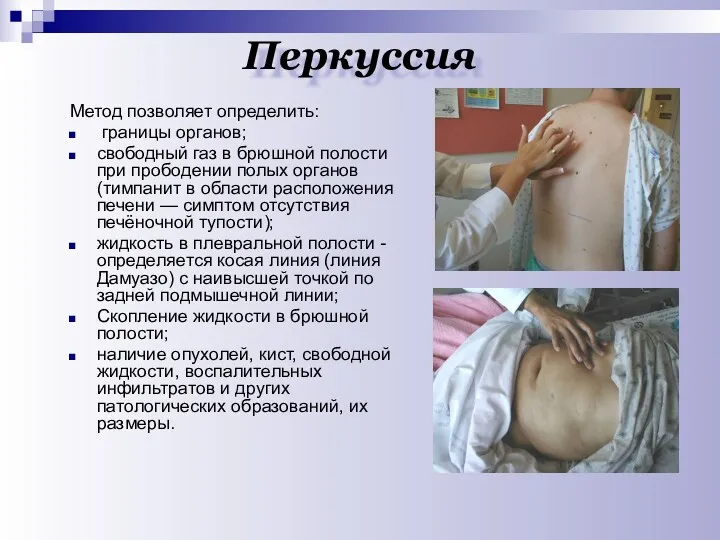
- 16. Перкуссия Метод позволяет определить: границы органов; свободный газ в брюшной полости при прободении полых органов (тимпанит
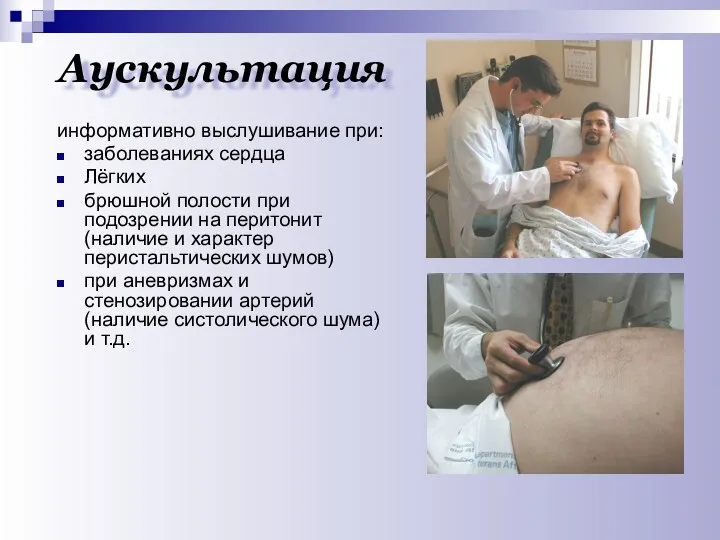
- 17. Аускультация информативно выслушивание при: заболеваниях сердца Лёгких брюшной полости при подозрении на перитонит (наличие и характер
- 18. Назначая больному специальные методы обследования, следует руководствоваться принципами: инструментальное исследование не должно быть опаснее болезни; следует
- 19. Последовательность применения диагностических методов Применяя различные специальные методы, врач должен чётко соблюдать принцип: от простого —
- 20. Лабораторные методы клинические анализы биохимические анализы цитологическое исследование гистологическое исследование бактериологическое исследование серологические и иммунологические методы
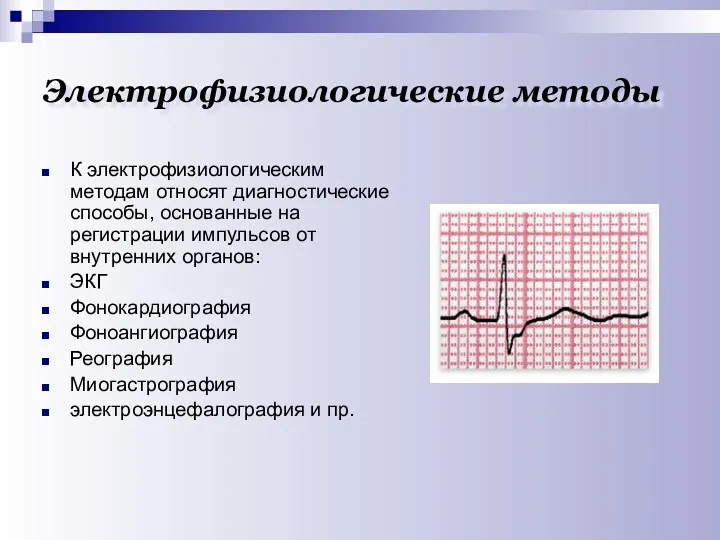
- 21. Электрофизиологические методы К электрофизиологическим методам относят диагностические способы, основанные на регистрации импульсов от внутренних органов: ЭКГ
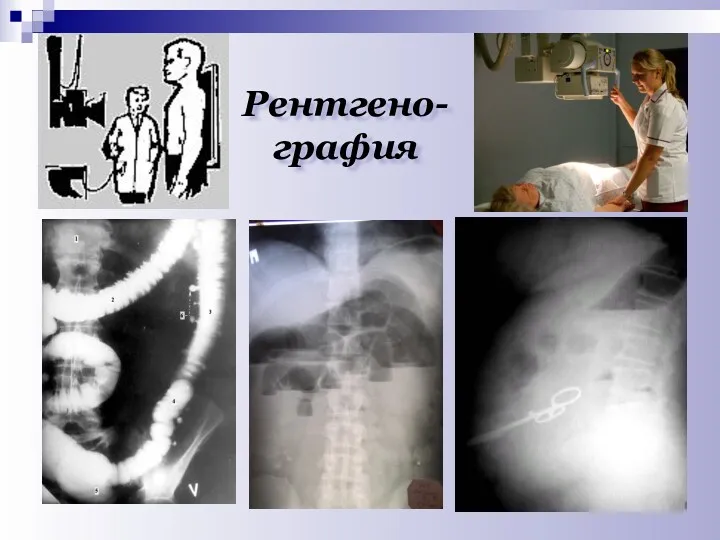
- 22. Рентгено-графия
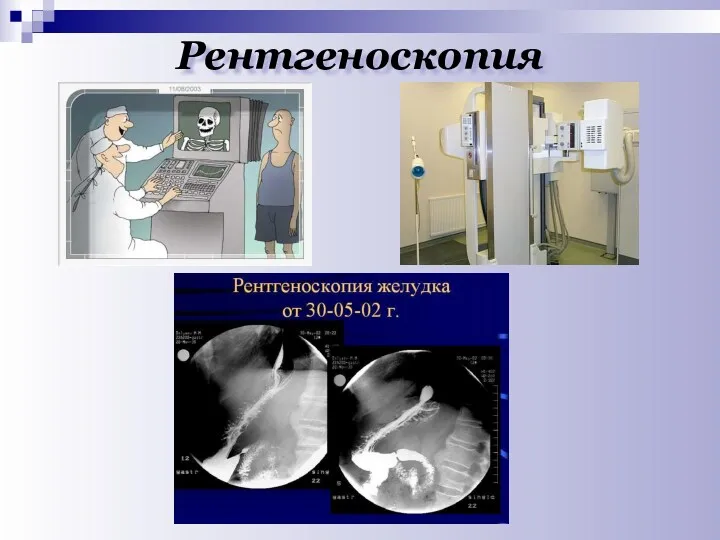
- 23. Рентгеноскопия
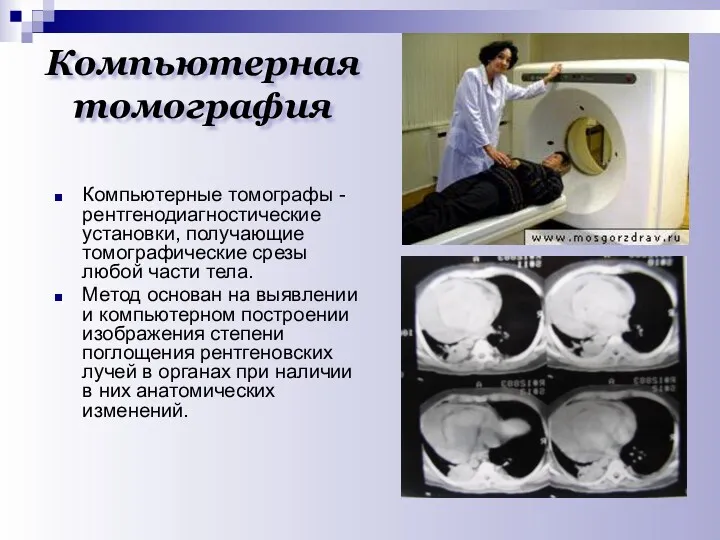
- 24. Компьютерная томография Компьютерные томографы - рентгенодиагностические установки, получающие томографические срезы любой части тела. Метод основан на
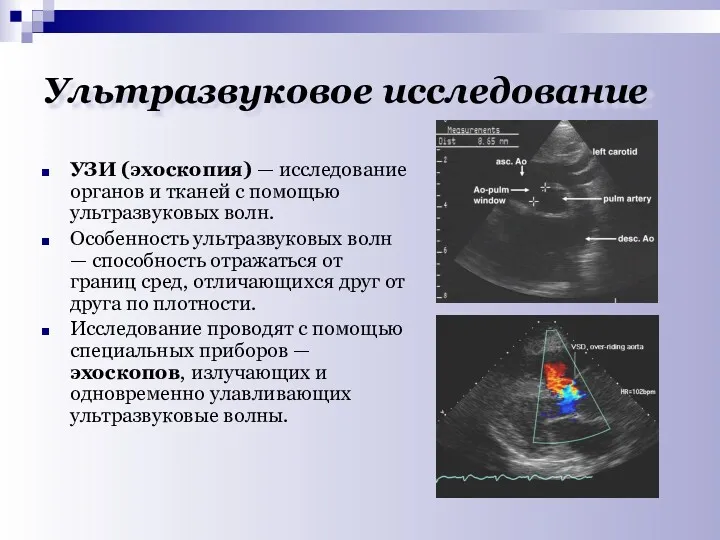
- 25. Ультразвуковое исследование УЗИ (эхоскопия) — исследование органов и тканей с помощью ультразвуковых волн. Особенность ультразвуковых волн
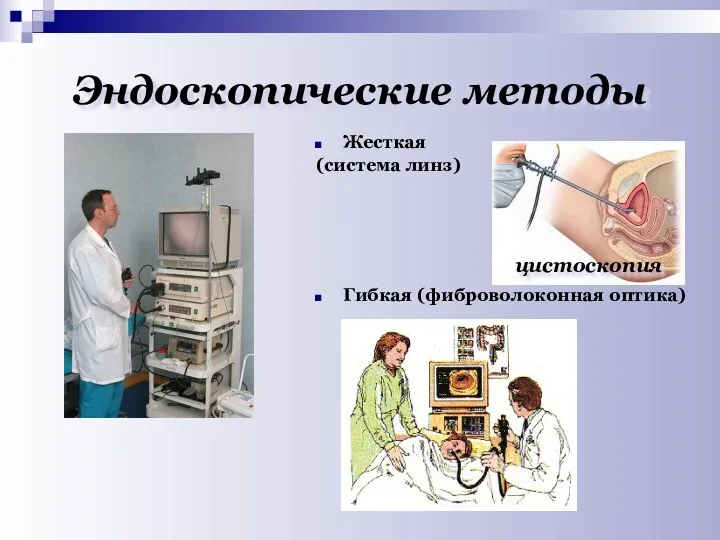
- 26. Эндоскопические методы Жесткая (система линз) Гибкая (фиброволоконная оптика) цистоскопия
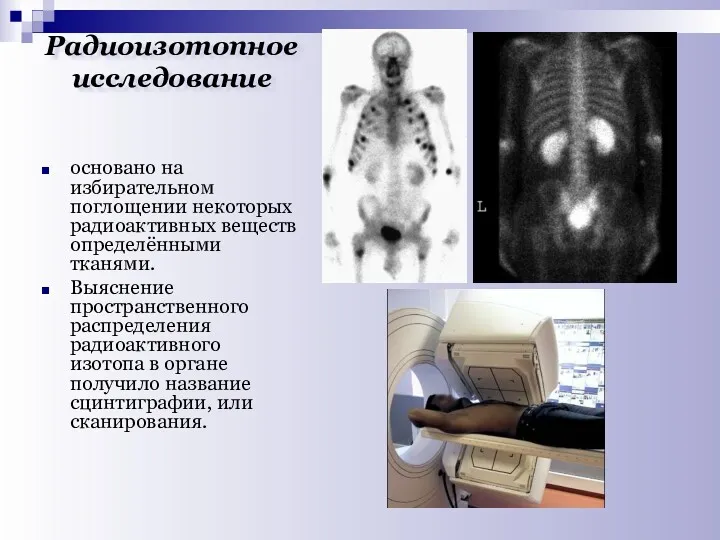
- 27. Радиоизотопное исследование основано на избирательном поглощении некоторых радиоактивных веществ определёнными тканями. Выяснение пространственного распределения радиоактивного изотопа
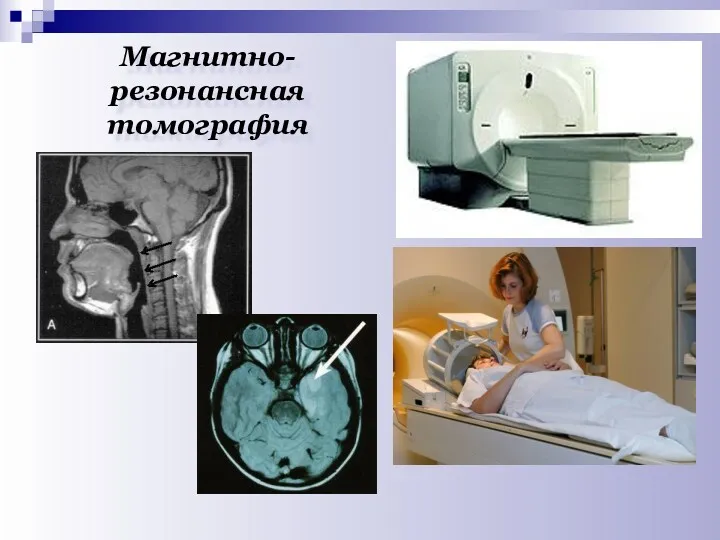
- 28. Магнитно-резонансная томография
- 29. Стандартный минимум обследования перед операцией: клинический анализ крови; биохимический анализ крови (содержание общего белка, билирубина, активность
- 30. Этапы предоперационного периода Диагностический этап Подготовительный этап 1. Уточнение осноного диагноза 1.Психологическая подготовка 2. Выявление сопутствующих
- 31. ПСИХОЛОГИЧЕСКАЯ ПОДГОТОВКА Основная задача м/с минимизировать проявление тревоги у пациента, путем создания для него приемлемой психотерапевтической
- 32. Обучение пациента в дооперационном периоде 1. Информирование пациента о предстоящем вмешательстве и наши ожидания объема его
- 33. Соматическая подготовка улучшение сосудистой деятельности, коррекция нарушений микроциркуляции с помощью сердечно-сосудистых средств, препаратов, улучшающих микроциркуляцию; борьба
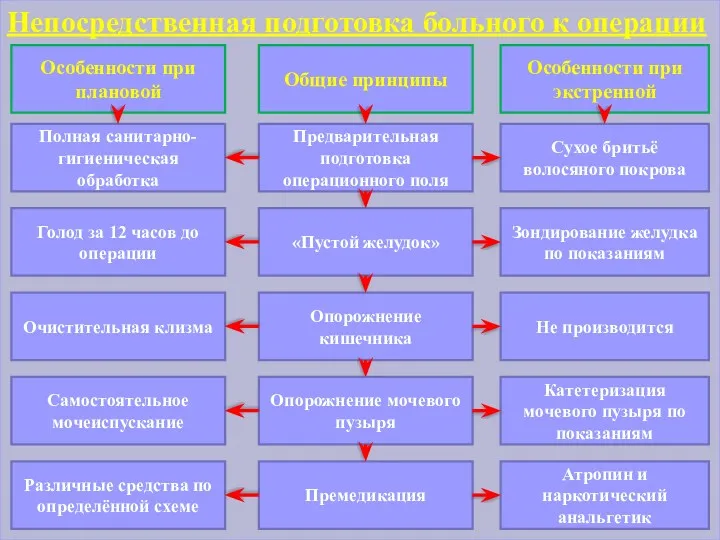
- 34. Непосредственная подготовка больного к операции Особенности при плановой Общие принципы Особенности при экстренной Полная санитарно- гигиеническая
- 35. Показания к операции Жизненные показания: Асфиксия Продолжающееся кровотечение. Острые заболевания органов брюшной полости воспалительного характера. Гнойно-воспалительные
- 36. Противопоказания к операции Абсолютные противопоказания: Острая сердечная, дыхательная и сосудистая недостаточность (шок), инфаркт миокарда, инсульт, печёночно-почечная
- 37. Относительные противопоказания: Со стороны сердечно - сосудистой системы: гипертоническая болезнь, ишемическая болезнь сердца, хроническая сердечная недостаточность,
- 38. Основные виды хирургических вмешательств Классификация по срочности выполнения: экстренные - выполняемые в течение 2 часов с
- 39. Классификация по цели выполнения Диагностические операции Биопсия. Эксцизионная биопсия - удаление образования целиком. Инцизионная биопсия -
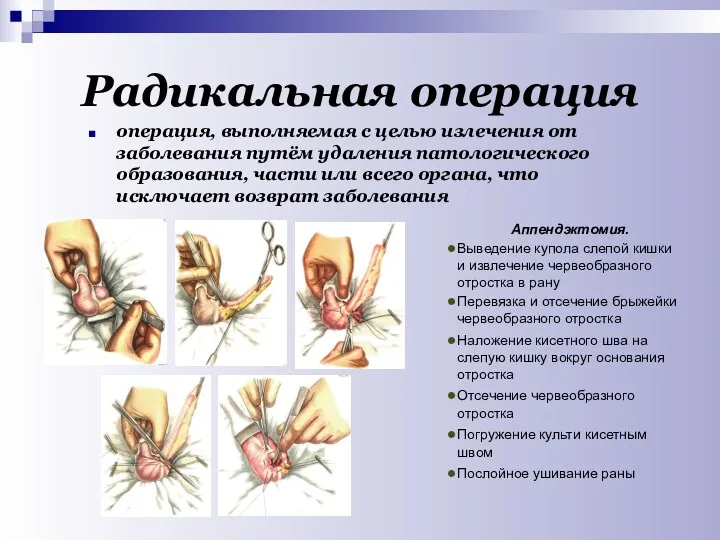
- 40. Радикальная операция операция, выполняемая с целью излечения от заболевания путём удаления патологического образования, части или всего
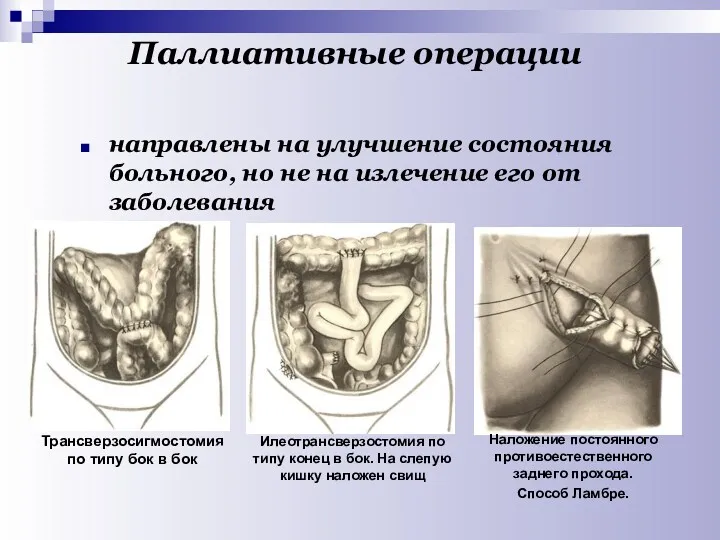
- 41. Паллиативные операции направлены на улучшение состояния больного, но не на излечение его от заболевания Трансверзосигмостомия по
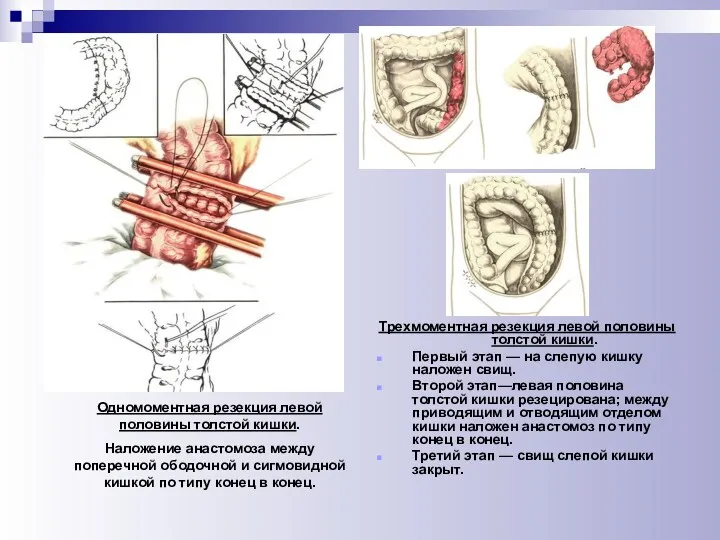
- 42. Хирургические вмешательства могут быть: Одномоментными - операции, при которых сразу за одно вмешательство выполняют несколько последовательных
- 43. Одномоментная резекция левой половины толстой кишки. Наложение анастомоза между поперечной ободочной и сигмовидной кишкой по типу
- 44. Сочетанными (симультанными) называют операции, выполняемые одновременно на двух и более органах по поводу двух и более
- 45. Классификация операций по степени инфицированности: Асептические - чистые операции Условно асептические - операции с вероятным инфицированием
- 46. Типичные операции выполняют по чётко разработанным схемам, методикам оперативного вмешательства. Атипичные ситуации возникают в случае необычного
- 47. Специальные операции - нет типичного рассечения тканей, большой раневой поверхности, обнажения повреждённого органа; используют специальный технический
- 48. ЭТАПЫ ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА: Оперативный доступ. Оперативный приём. Завершение операции.
- 49. Различные положения больного на операционном столе: а — при операциях на промежности; б — при операциях
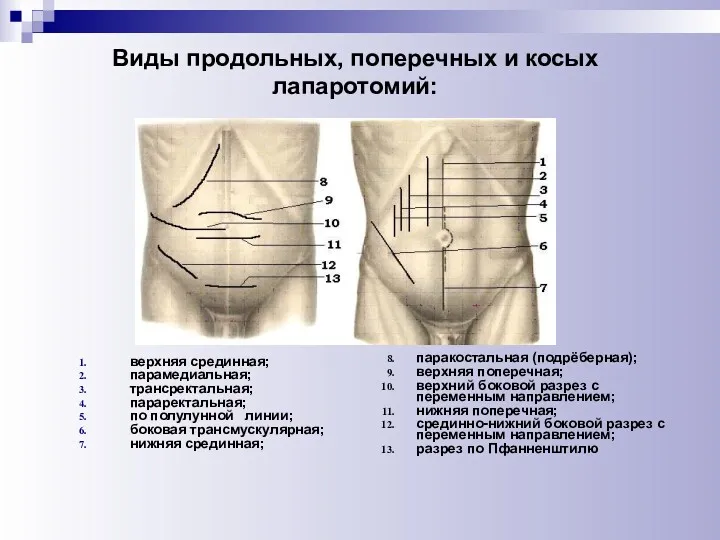
- 50. Виды продольных, поперечных и косых лапаротомий: верхняя срединная; парамедиальная; трансректальная; параректальная; по полулунной линии; боковая трансмускулярная;
- 51. Основные требования, предъявляемые к оперативному доступу: Доступ должен быть настолько широким, чтобы обеспечить удобное выполнение оперативного
- 52. Оперативный приём — основной этап операции, во время которого осуществляют необходимое диагностическое или лечебное воздействие. По
- 53. Завершение операции послойное зашивание раны наглухо (иногда с выполнением специального косметического шва); послойное зашивание раны с
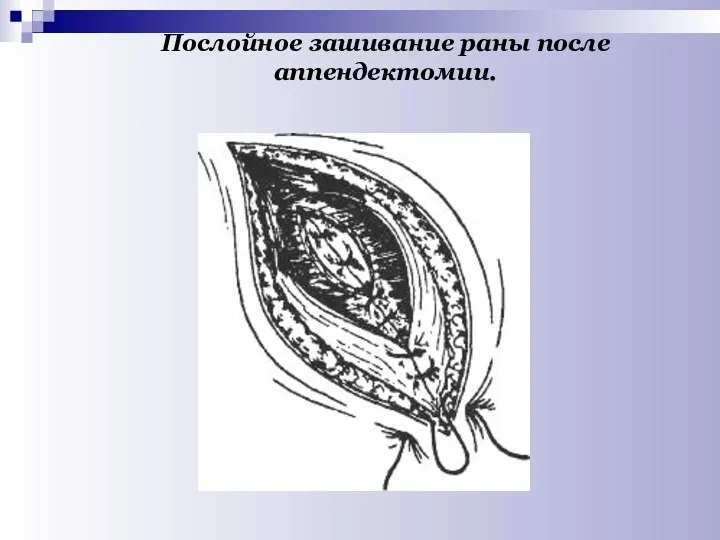
- 54. Послойное зашивание раны после аппендектомии.
- 55. Предупреждение инфицирования ран во время операции предварительное мытье кожи раствором аммиака, диэтиловым эфиром Обработка операционного поля
- 56. ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД Основная цель— способствовать процессам регенерации и адаптации, происходящим в организме больного, а также предупреждать,
- 57. Физиологические фазы послеоперационного периода: Катаболическая – 5-7 дней обратного развития – 3-5 дней Анаболическая – 3-4
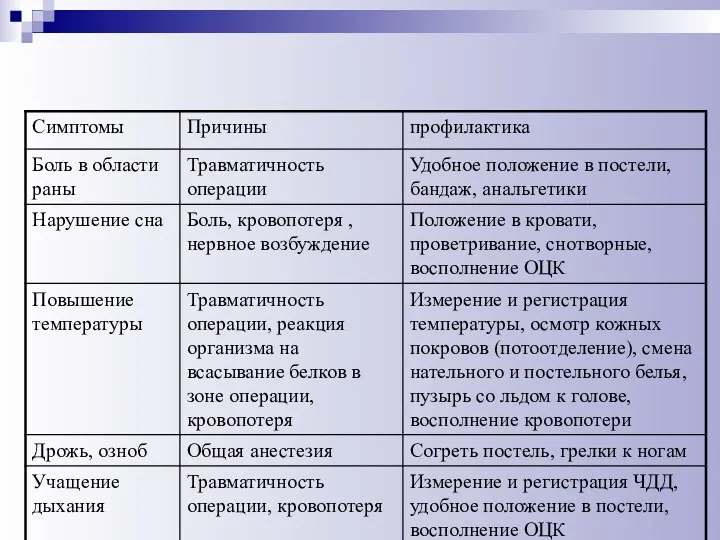
- 58. Интенсивная терапия при неосложнённом послеоперационном периоде борьба с болью (придание правильного положения в постели, ношение бандажа,
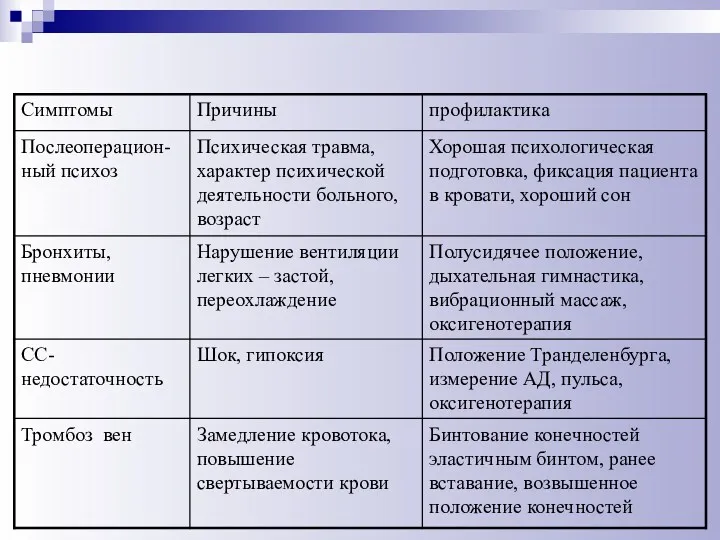
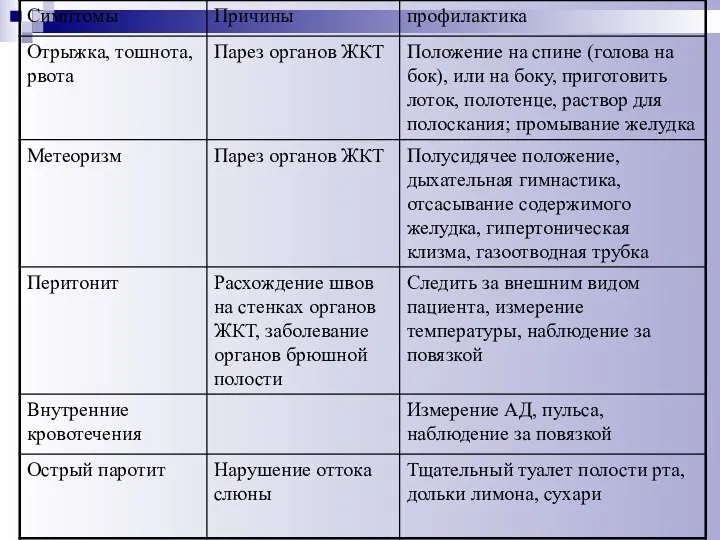
- 60. Принципы профилактики тромбоэмболических осложнений: ранняя активизация больных; воздействие на возможный источник (например, лечение тромбофлебита); обеспечение стабильной
- 61. Принципы профилактики осложнений со стороны дыхательной системы: ранняя активизация больных; антибиотикопрофилактика; адекватное положение в постели; дыхательная
- 62. Принципы профилактики и борьбы с парезом кишечника: ранняя активизация больных; рациональный режим питания; дренирование желудка; перидуральная
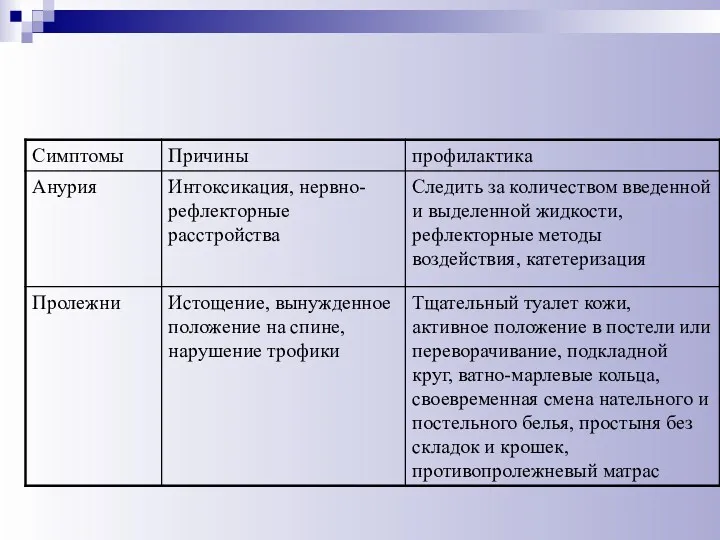
- 63. Профилактика пролежней: ранняя активизация (по возможности ставить, сажать пациентов или хотя бы поворачивать с боку на
- 64. Лечение пролежней: Стадия ишемии - кожу обрабатывают камфорным спиртом вызывающим расширение сосудов и улучшение кровотока в
- 65. Поздние осложнения возможны осложнения со стороны органов, на которых выполнялась операция (болезнь оперированного желудка, постхолецистэктомический синдром,
- 66. Сестринский процесс в послеоперационном периоде Цель м/с: «помочь больному вернуться к безопасному физиологическому уровню. В раннем
- 67. Сестринский диагноз Дефицит объема жидкостей, связанных с кровопотерей, выходом жидкости из дренажей, послеоперационной рвотой. Запретом перорального
- 68. Ожидаемые результаты Проведение мониторинга объема вводимых и выводимых жидкостей у больного, сбалансированный прием и выведение; артериальное
- 69. Выполнение плана Важное сестринское вмешательство в палате ОРИТ- режим бодорствования. Цель: придать больному подвижность (в пределах
- 70. Ответы на вопросы В послеоперационный период все должно быть направлено на восстановление физиологических функций пациента, на
- 71. Что представляет собой послеоперационный режим? Каждый больной получает от врача особое разрешение на перемену режима: в
- 72. Как осуществляется уход и наблюдение за больным после местной анестезии? Следует иметь в виду, что некоторые
- 73. Как осуществляется уход и наблюдение за больным после общего наркоза? Больного после наркоза укладывают в теплую
- 74. Как осуществляется уход и наблюдение за больным после общего наркоза? Сразу же после операции на область
- 75. Как осуществляется уход и наблюдение за больным после общего наркоза? Холод успокаивает боли, предупреждает ряд осложнений,
- 76. Как осуществляется уход и наблюдение за больным после общего наркоза? До тех пор, пока больной не
- 77. Как осуществляется уход за больным при возникновении после наркоза рвоты? В первые 2—3 часа после наркоза
- 78. Как осуществляется уход за больным при возникновении после наркоза рвоты? По окончании рвоты рот протирают влажным
- 79. Как осуществляется профилактика осложнений со стороны органов дыхания в послеоперационный период? Важным для предупреждения легочных осложнений
- 80. Как осуществляется профилактика осложнений со стороны органов дыхания в послеоперационный период? Для профилактики осложнений со стороны
- 81. Как осуществляется профилактика осложнений со стороны органов дыхания в послеоперационный период? Медицинская сестра должна терпеливо разъяснять
- 82. Какие медикаментозные средства назначаются для усиления глубины дыхания? Введение наркотических и болеутоляющих средств имеет большое значение
- 83. Как осуществляется уход за больным после операции на органах брюшной полости? После операции на органах брюшной
- 84. Как осуществляется уход за больным после операции на органах брюшной полости? Такое положение (положение Фаулера) способствует
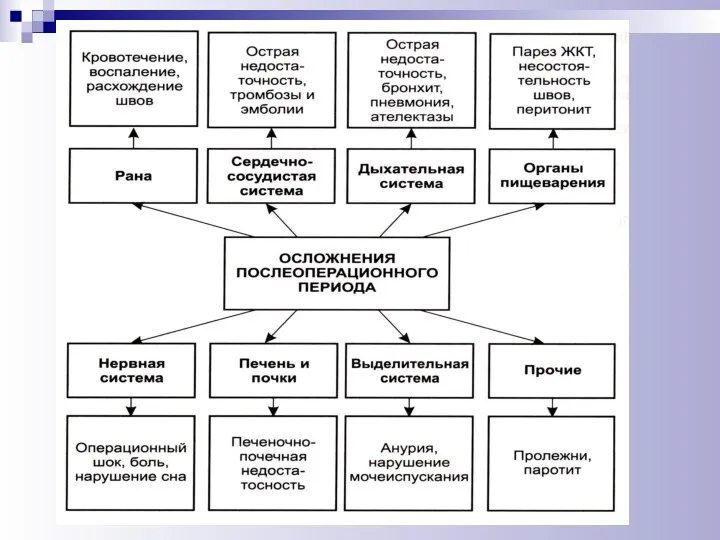
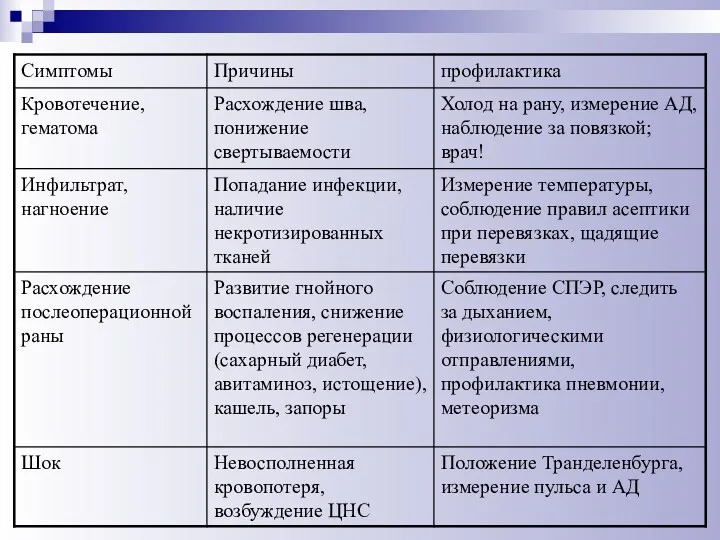
- 85. ОСНОВНЫЕ ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ И ИХ ПРОФИЛАКТИКА Возможные осложнения после операции со стороны органов и систем разделяются
- 86. ОСНОВНЫЕ ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ И ИХ ПРОФИЛАКТИКА ПОЗДНИЕ послеоперационные осложнения могут возникнуть после выписки из ЛПУ со
- 94. Скачать презентацию

































































 Специфика инхаус в фармацевтической компании
Специфика инхаус в фармацевтической компании Эвтаназия
Эвтаназия Острые воспалительные заболевания органов малого таза
Острые воспалительные заболевания органов малого таза Роль среднего медицинского персонала, в профилактике кишечных инфекций
Роль среднего медицинского персонала, в профилактике кишечных инфекций Кровоснабжение головного мозга
Кровоснабжение головного мозга История неврологии
История неврологии Особенности сестринского обследования и ухода, при остром лейкозе у детей
Особенности сестринского обследования и ухода, при остром лейкозе у детей Постинъекционные осложнения. Роль средних медицинских работников в профилактике и лечении данной патологии
Постинъекционные осложнения. Роль средних медицинских работников в профилактике и лечении данной патологии Заболевания щитовидной железы и беременность
Заболевания щитовидной железы и беременность Митохондриальные болезни или опять во всем виноваты женщины
Митохондриальные болезни или опять во всем виноваты женщины Неврологиялық науқастарды реабилитациялау негіздері
Неврологиялық науқастарды реабилитациялау негіздері Дистрофии. Паранхиматозные дистрофии
Дистрофии. Паранхиматозные дистрофии Оригинальные препараты. Бренды и дженерики
Оригинальные препараты. Бренды и дженерики Острые лейкозы у детей
Острые лейкозы у детей Здоровье лиц пожилого и старческого возраста
Здоровье лиц пожилого и старческого возраста Речь и ее развитие в онтогенезе
Речь и ее развитие в онтогенезе Сүйек сыну. Буын шығу соғып алу. Сіңір созылу
Сүйек сыну. Буын шығу соғып алу. Сіңір созылу Үйреншікті жүктілікті тастау. Жүктіліктен тыс тексеріс жүктілікті жүргізу
Үйреншікті жүктілікті тастау. Жүктіліктен тыс тексеріс жүктілікті жүргізу Балалардағы бронх демікпесі
Балалардағы бронх демікпесі Зондирование
Зондирование Адренергические средства
Адренергические средства Личностные особенности пациентов с различными хроническими соматическими заболеваниями
Личностные особенности пациентов с различными хроническими соматическими заболеваниями Алкоголизм, алкогольные психозы
Алкоголизм, алкогольные психозы Внутриутробное развитие организма. Развитие после рождения
Внутриутробное развитие организма. Развитие после рождения Complicated cataract
Complicated cataract АИВ-инфекция және жүктілік
АИВ-инфекция және жүктілік Реєстрація лікарських засобів. Фармацевтична розробка
Реєстрація лікарських засобів. Фармацевтична розробка Учение об инфекции. Патогенность и вирулентность микробов
Учение об инфекции. Патогенность и вирулентность микробов