Содержание
- 2. История Возбудителями туберкулеза у человека является М. tuberculosis (более 90% всех случаев туберкулезной инфекции) М. tuberculosis)
- 3. Морфология Микобактерии туберкулеза - грамположительные прямые или слегка изогнутые палочки. Сложный химический комплекс с высоким содержанием
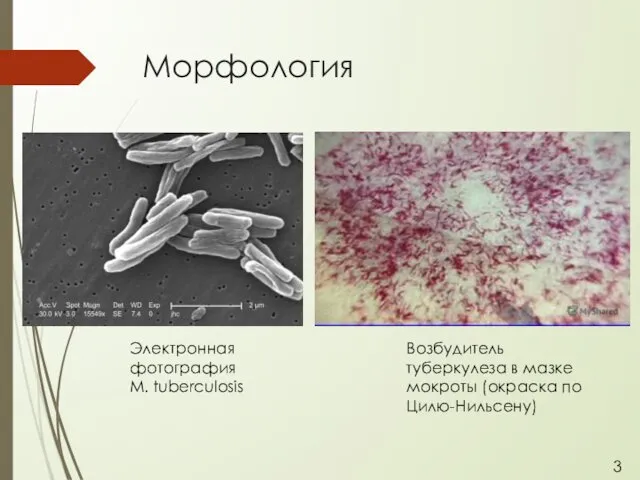
- 4. Морфология Электронная фотография M. tuberculosis Возбудитель туберкулеза в мазке мокроты (окраска по Цилю-Нильсену) 3
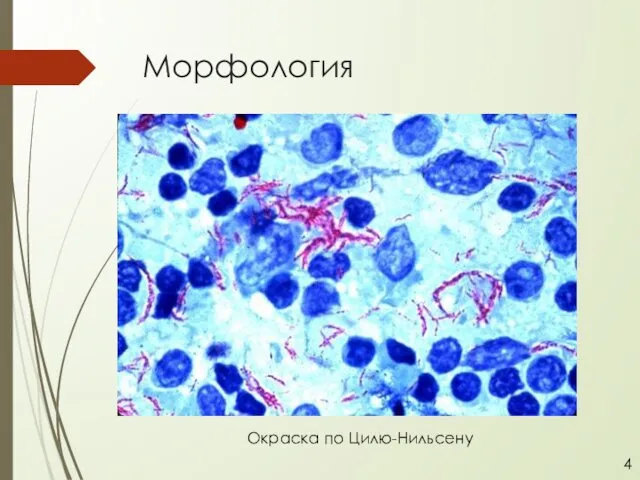
- 5. Морфология 4 Окраска по Цилю-Нильсену
- 6. Культуральные свойства Для культивирования туберкулезных микобактерии в лабораторных условиях используют специальные питательные среды, содержащие яйца, глицерин,
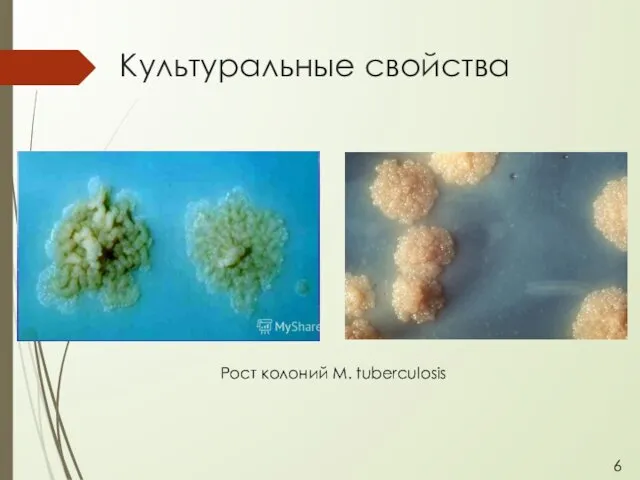
- 7. Культуральные свойства Рост колоний M. tuberculosis 6
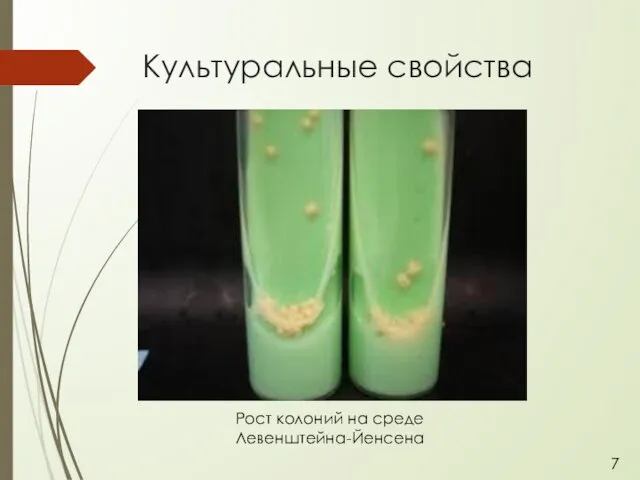
- 8. Культуральные свойства Рост колоний на среде Левенштейна-Йенсена 7
- 9. Антигены Патогенность туберкулезных микобактерии связана с прямым или иммунологически опосредованным повреждающим действием липидов (воском Д, мураминдипептидом,
- 10. Патогенез В зоне проникновения и размножения микобактерии возникает специфический воспалительный очаг - инфекционная гранулема (первичный эффект).
- 11. Патогенез При неблагоприятных заболеваниях, особенно на фоне плохих социальных факторов (недостаточное и неполноценное питание, неудовлетворительные жилищные
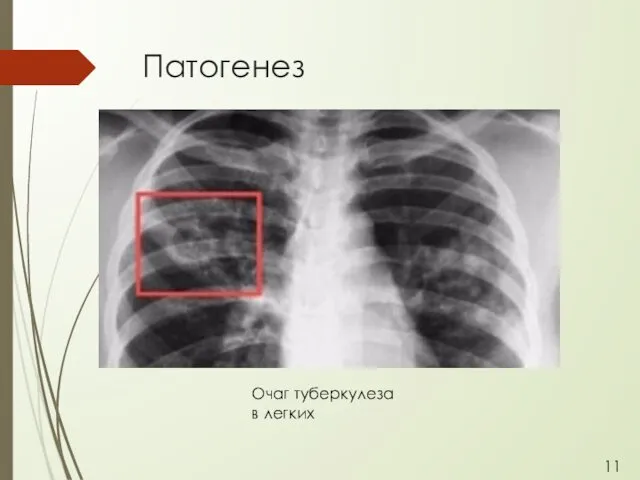
- 12. Патогенез Очаг туберкулеза в легких 11
- 13. Пути передачи и инкубационный период Источник инфекции — больной человек. Эпидемическую опасность представляют больные с открытой
- 14. Резистентность Туберкулезные палочки устойчивы во внешней среде, в пыли сохраняются 10 дней, в мокроте – до
- 15. Материал для исследования мокрота, промывные воды бронхов моча, спинномозговая жидкость 14
- 16. Лабораторная диагностика Бактериоскопический: готовят мазки и красят по Цилю-Нильсену; такой метод эффективен только при высокой концентрации
- 17. Биологический: заражение морских свинок кожно-аллергические пробы Пирке или Манту с туберкулином (РРD белковый очищенный препарат из
- 18. Иммунитет Иммунитет при туберкулезе инфекционный, т.е. он связан с присутствием живых микобактерий в организме. Противотуберкулезный иммунитет
- 19. Профилактика и лечение Для специфической профилактики используют живую вакцину БЦЖ - BCG (Bacille Calmette-Guerin). В нашей
- 21. Скачать презентацию













 Porţiunea digestivă a tubului digestiv
Porţiunea digestivă a tubului digestiv Распространенные заболевания в терапии
Распространенные заболевания в терапии Тактика лечения хронического тонзиллита
Тактика лечения хронического тонзиллита Особливості реанімації новонароджених та недоношених дітей. Первинна реанімація новонароджених
Особливості реанімації новонароджених та недоношених дітей. Первинна реанімація новонароджених Программа подготовки медицинского персонала к проведению предрейсовых, послерейсовых и текущих медицинских осмотров
Программа подготовки медицинского персонала к проведению предрейсовых, послерейсовых и текущих медицинских осмотров Острый аппендицит
Острый аппендицит Нарушения местного кровообращения
Нарушения местного кровообращения Репродуктивное здоровье девочек и девушек
Репродуктивное здоровье девочек и девушек Современные оттискные материалы
Современные оттискные материалы Сообщение плохих новостей пациентам и и их семьям
Сообщение плохих новостей пациентам и и их семьям Гемолитическая болезнь плода и новорождённого
Гемолитическая болезнь плода и новорождённого Современные подходы к диагностике и лечению вегетососудистой дистонии у пациентов детского возраста
Современные подходы к диагностике и лечению вегетососудистой дистонии у пациентов детского возраста Физиологический послеродовый период. Классификация
Физиологический послеродовый период. Классификация Лимфогранулематоз (болезнь Ходжкина, злокачественная гранулёма)
Лимфогранулематоз (болезнь Ходжкина, злокачественная гранулёма) Закаливание. Принципы закаливания
Закаливание. Принципы закаливания Тиреотоксикоз. Клиническая классификация тиреотоксикоза
Тиреотоксикоз. Клиническая классификация тиреотоксикоза Методы исследования мозга
Методы исследования мозга Классификация оценки тяжести и состояния пациентов в предоперационном периоеде
Классификация оценки тяжести и состояния пациентов в предоперационном периоеде Инновационные технологии в уходе за тяжелобольным пациентом
Инновационные технологии в уходе за тяжелобольным пациентом Всемирный день борьбы с туберкулезом
Всемирный день борьбы с туберкулезом Нужны ли беременной женщине омега-3 ПНЖК
Нужны ли беременной женщине омега-3 ПНЖК Загальна анестезіологія
Загальна анестезіологія Dental clinics
Dental clinics Роль медицинской сестры в профилактике постинъекционных осложнений
Роль медицинской сестры в профилактике постинъекционных осложнений Тактична медицина
Тактична медицина Самай төменгі жақ буынын диагностикалау әдістері
Самай төменгі жақ буынын диагностикалау әдістері Мұрыннан қан кету. Мұрынның алдыңғы және артқы тампонадасын жасау техникасы
Мұрыннан қан кету. Мұрынның алдыңғы және артқы тампонадасын жасау техникасы Грип та ГРВІ
Грип та ГРВІ