Содержание
- 2. Многоплодной беременностью называется беременность, при которой в организме женщины одновременно развиваются два или больше плодов. Течение
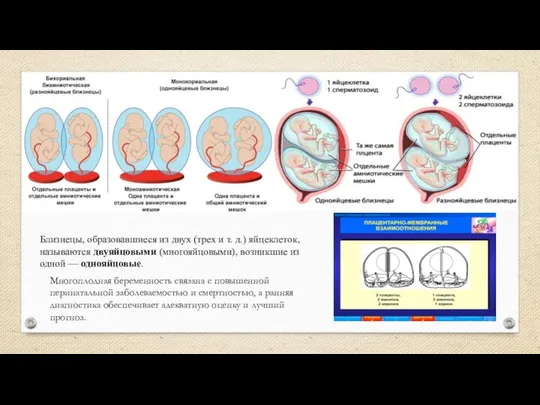
- 3. Близнецы, образовавшиеся из двух (трех и т. д.) яйцеклеток, называются двуяйцовыми (многояйцовыми), возникшие из одной —
- 4. Тактика диагностики многоплодной беременности Диагноз многоплодной беременности рекомендуется устанавливать в первом триместре или при первом обращении
- 5. Тактика диагностики многоплодной беременности Рекомендуется указать ультразвуковое исследование как золотой стандарт при многоплодной беременности. Определение хорионичности
- 6. Тактика диагностики многоплодной беременности Во втором триместре беременности для диагностики многоплодной беременности могут использоваться следующие критерии:
- 7. Течение и ведение беременности при многоплодной беременности. *Беременным женщинам с беременностью двойней следует предупреждать о повышенном
- 8. План ведения должен быть составлен акушером и семейным врачом вместе с беременной женщиной с определением частоты
- 9. Дородовые посещения Биамниотическая бикорионическая беременность двойней: В случае неосложненной биамниотической беременности двойным хорионом рекомендуется не менее
- 10. Триамниотическая тройная беременность (трихорионическая, дикорионическая или монокорионическая): В случае неосложненной триамниотической трихориональной беременности рекомендуется не менее
- 11. Периодичность ультразвуковых исследований при многоплодной беременности При неосложненной бикорионной беременности двойней после ультразвукового исследования в первом
- 12. Скрининг выявления преждевременных родов Частота преждевременных родов, как спонтанных, так и ятрогенных, выше в случае беременности
- 14. Скачать презентацию










 Развитие и аномалии развития сердца и крупных сосудов
Развитие и аномалии развития сердца и крупных сосудов Променева діагностика, методи променевого дослідження
Променева діагностика, методи променевого дослідження Сестринский уход при различных заболеваниях и состояниях. Лечение пациентов терапевтического профиля
Сестринский уход при различных заболеваниях и состояниях. Лечение пациентов терапевтического профиля Туберкулинодиагностика
Туберкулинодиагностика Расстройства кровообращения и лимфообращения
Расстройства кровообращения и лимфообращения Гиперкинезы. Некоторые виды гиперкинезов
Гиперкинезы. Некоторые виды гиперкинезов Грипп. Осложнения гриппа
Грипп. Осложнения гриппа Антибиотики в нашей жизни
Антибиотики в нашей жизни Ошибки диагностики и лечения внебольничных пневмоний
Ошибки диагностики и лечения внебольничных пневмоний Клинический разбор
Клинический разбор Молочнокислые продукты, гигиеническая характеристика, роль в питании человека. Кумыс, значение
Молочнокислые продукты, гигиеническая характеристика, роль в питании человека. Кумыс, значение Рентгеноанатомия опорно-двигательного аппарата
Рентгеноанатомия опорно-двигательного аппарата Реактивные артриты
Реактивные артриты Анализ ассортимента и порядка отпуска антидепрессантов, используемых с целью злоупотребления
Анализ ассортимента и порядка отпуска антидепрессантов, используемых с целью злоупотребления Ботулизм. Классификация видов ботулизма. Эпидемиология. Патогенез заболевания. Симптомы и течение. Диагностика. Лечение
Ботулизм. Классификация видов ботулизма. Эпидемиология. Патогенез заболевания. Симптомы и течение. Диагностика. Лечение Сахарный диабет и беременность
Сахарный диабет и беременность Нарушения ритма сердца во время беременности
Нарушения ритма сердца во время беременности Клиническая фармакология антиангинальных и антиишемических лекарственных препаратов
Клиническая фармакология антиангинальных и антиишемических лекарственных препаратов Организация деятельности медицинской сестры перевязочного кабинета
Организация деятельности медицинской сестры перевязочного кабинета Звук, природа звука. Анатомия и физиология слуховой системы. Методы исследования состояния слуха
Звук, природа звука. Анатомия и физиология слуховой системы. Методы исследования состояния слуха Минимизация рисков заражения коронавирусной инфекцией
Минимизация рисков заражения коронавирусной инфекцией Панариций и флегмоны кисти
Панариций и флегмоны кисти Физические основы электрокардиографии. Определение амплитудных и временных параметров ЭКГ
Физические основы электрокардиографии. Определение амплитудных и временных параметров ЭКГ Первая помощь при ДТП
Первая помощь при ДТП Балалардағы цитомегаловирустық инфекция (ЦМВИ)
Балалардағы цитомегаловирустық инфекция (ЦМВИ) Моногенді аурулар
Моногенді аурулар Мастер класс по урологии
Мастер класс по урологии Spikes модель
Spikes модель