Содержание
- 2. Метаболический Синдром характеризуется увеличением массы висцерального жира, снижением чувствительности периферических тканей к инсулину и гиперинсулинемией, которые
- 3. ФАКТОРЫ, ВЛИЯЮЩИЕ НА РАЗВИТИЕ МС ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ ИЗБЫТОЧНОЕ ПИТАНИЕ ГИПОДИНАМИЯ АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ ГОРМОНАЛЬНЫЙ ДИСБАЛАНС КАК ФАКТОР
- 4. ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ Формирование МС генетически детерминировано. Известен ген к инсулиновым рецепторам, который локализуется на 19-й хромосоме.
- 5. ИЗБЫТОЧНОЕ ПИТАНИЕ Наиболее важными факторами внешней среды, способствующими развитию МС, является избыточное употребление пищи, содержащей жиры
- 6. ГИПОДИНАМИЯ Снижение физической активности - второй по значимости после переедания фактор внешней среды, способствующий развитию ожирения
- 7. АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ АГ является одним из основных симптомов, объединенных в понятие метаболический синдром. В ряде случаев
- 8. ГОРМОНАЛЬНЫЙ ДИСБАЛАНС У ЖЕНЩИН Высокий-нормальный уровень тестостерона или его умеренное повышение при функциональной яичниковой гиперандрогении у
- 9. Патогенез МС Согласно современным представлениям, объединяющая основа всех проявлений метаболического синдрома – первичная инсулинорезистентность и сопутствующая
- 10. Клиническая картина Основные симптомы и проявления метаболического синдрома: • абдоминально-висцеральное ожирение • инсулинорезистентность и гиперинсулинемия •
- 11. КРИТЕРИИ ДИАГНОСТИКИ МС ОСНОВНОЙ ПРИЗНАК: центральный (абдоминальный) тип ожирения – окружность талии (ОТ) более 80 см
- 12. ПРИМЕРЫ ДИАГНОСТИЧЕСКИХ ЗАКЛЮЧЕНИЙ Диагноз: Ожирение III ст.(абдоминальный тип). Дислипидемия. Нарушение толерантности к глюкозе. Гиперурикемия. Артериальная гипертония
- 13. ДИАГНОСТИКА МС Рекомендуемые исследования: Взвешивание пациента и измерение роста для вычисления индекса массы тела (ИМТ). Наиболее
- 14. Определение необходимых лабораторных показателей: Общего холестерина в сыворотке крови Триглицеридов в сыворотке крови Холестерина ЛПВП в
- 15. Дополнительных методов обследования мс: Определение уровня общего тестостерона, глобулина, связывающего половые стероиды и расчет свободного тестостерона.
- 16. ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ МЕТАБОЛИЧЕСКОГО СИНДРОМА Главными целями лечения больных с МС следует считать: снижение массы тела,
- 17. Немедикаментозное лечение МС включает Диетические мероприятия и физические упражнения, результатом которых должно быть уменьшение выраженности ожирения.
- 18. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОЖИРЕНИЯ Немедикаментозные мероприятия по снижению веса включают в себя: -умеренно гипокалорийную диету, - обучение
- 19. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОЖИРЕНИЯ Показанием к их применению является наличие: ИМТ ≥ 30 кг/м2 или ИМТ ≥
- 20. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ОЖИРЕНИЯ Показание к ХИРУРГИЧЕСКОМУ ЛЕЧЕНИЮ Больным с клинически тяжелой степенью ожирения (ИМТ ≥40 или
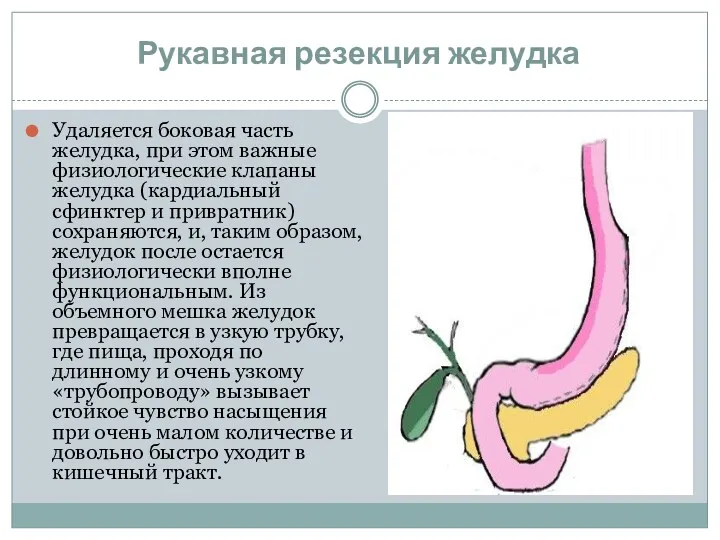
- 21. Рукавная резекция желудка Удаляется боковая часть желудка, при этом важные физиологические клапаны желудка (кардиальный сфинктер и
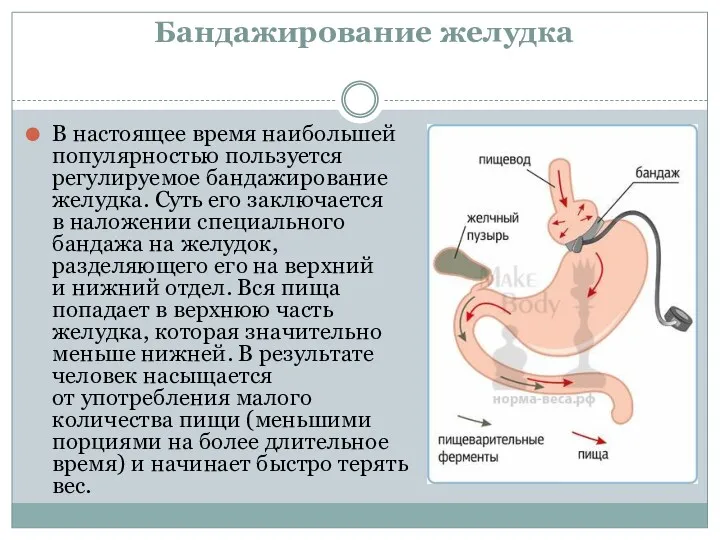
- 22. Бандажирование желудка В настоящее время наибольшей популярностью пользуется регулируемое бандажирование желудка. Суть его заключается в наложении
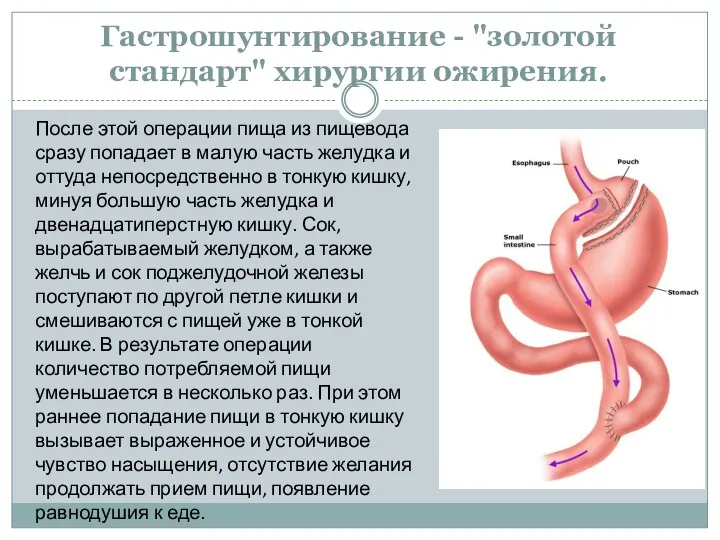
- 23. Гастрошунтирование - "золотой стандарт" хирургии ожирения. После этой операции пища из пищевода сразу попадает в малую
- 24. Профилактика МС Борьба с вредными привычками: ограничение алкоголя, отказ от курения. Рекомендуется постепенное увеличение физической активности.
- 26. Скачать презентацию




















 Хронические вирусные гепатиты: клиника, диагностика, лечение и профилактика
Хронические вирусные гепатиты: клиника, диагностика, лечение и профилактика Рациональное вскармливание детей раннего возраста согласно программам ВОЗ
Рациональное вскармливание детей раннего возраста согласно программам ВОЗ Экстрасистолия.Жыбыр аритмиясы
Экстрасистолия.Жыбыр аритмиясы Муковисцидоз. Патогенезі
Муковисцидоз. Патогенезі Гипогалактия дәрежелері, диагностикасы, емі, алдын алуы. Лактациялық криздерді шешу шаралары
Гипогалактия дәрежелері, диагностикасы, емі, алдын алуы. Лактациялық криздерді шешу шаралары Молекулярные аспекты нейропротекции
Молекулярные аспекты нейропротекции Выявление новых маркеров преждевременного старения при полиморбидной сердечно-сосудистой патологии у мужчин молодого возраста
Выявление новых маркеров преждевременного старения при полиморбидной сердечно-сосудистой патологии у мужчин молодого возраста Участие в диагностике и лечении заболеваний сельскохозяйственных животных
Участие в диагностике и лечении заболеваний сельскохозяйственных животных АИВ – инфекциясының клиникалық кезеңдері
АИВ – инфекциясының клиникалық кезеңдері Гормональні зміни впродовж статевого циклу у коров
Гормональні зміни впродовж статевого циклу у коров Артерии и вены большого круга кровообращения. Особенности коронарного кровообращения. (Лекция 13.2)
Артерии и вены большого круга кровообращения. Особенности коронарного кровообращения. (Лекция 13.2) Злоупотребление алкоголем и алкоголизм: социальная и медицинская проблема
Злоупотребление алкоголем и алкоголизм: социальная и медицинская проблема Дифтерия
Дифтерия Балалардың жүйке ауруларындағы негізгі тексеру тәсілдері
Балалардың жүйке ауруларындағы негізгі тексеру тәсілдері Принципы лучевой терапии. Обеспечение гарантии качества лучевой терапии
Принципы лучевой терапии. Обеспечение гарантии качества лучевой терапии Болезни новорождённых. Болезни кожи. Пупка. Сепсис
Болезни новорождённых. Болезни кожи. Пупка. Сепсис СРС: Қазақстанда тағамдық уланудың таралуы
СРС: Қазақстанда тағамдық уланудың таралуы Гипоксия
Гипоксия Стоматологическое обследование пациента на профилактическом приеме. (Лекция 7)
Стоматологическое обследование пациента на профилактическом приеме. (Лекция 7) Лечебная физическая культура при заболеваниях внутренних органов. (Лекция 2)
Лечебная физическая культура при заболеваниях внутренних органов. (Лекция 2) Детский церебральный паралич. Международная классификация церебрального паралича
Детский церебральный паралич. Международная классификация церебрального паралича Период новорожденности. Недоношенный ребенок. (Лекция 3)
Период новорожденности. Недоношенный ребенок. (Лекция 3) Определение туберкулеза. Эпидемиология, этиология, патогенез, Иммунитет при туберкулезе. (Лекция 1)
Определение туберкулеза. Эпидемиология, этиология, патогенез, Иммунитет при туберкулезе. (Лекция 1) Экстракорпоральная детоксикация
Экстракорпоральная детоксикация Врачебные ошибки по стоматологическому профилю
Врачебные ошибки по стоматологическому профилю Продукт Витамама, компании Сибирское здоровье
Продукт Витамама, компании Сибирское здоровье Аллергозы и беременность
Аллергозы и беременность Современные методы лечения эндокринной офтальмопатии, взгляды эндокринолога и офтальмолога в лечении эндокринной офтальмопатии
Современные методы лечения эндокринной офтальмопатии, взгляды эндокринолога и офтальмолога в лечении эндокринной офтальмопатии